അടുത്ത വർഷങ്ങളിൽ ഇന്ത്യൻ ആരോഗ്യമേഖല അഭിമുഖീകരിക്കാൻ പോകുന്ന ഏറ്റവും വലിയ ഭീഷണി കാൻസർ രോഗികളുടെ വർധനയാകുമെന്നാണ് ഐ.സി.എം.ആർ. റിപ്പോർട്ട് പറയുന്നത്. ഇപ്പോൾ, രാജ്യത്ത് കാൻസർ രോഗികളുടെ എണ്ണം രണ്ടര കോടിയിലേറെയാണ്. 2025 ഓടെ അത് 2.98 കോടിയിലെത്തും. പ്രതിവർഷം രോഗികളുടെ എണ്ണത്തിൽ എട്ടുലക്ഷത്തിന്റെ വർധനയുണ്ടാകുമെന്നും റിപ്പോർട്ട് പറയുന്നു.
എന്താണ് കാരണം?
ഈ വർധനയ്ക്ക് പല കാരണങ്ങളുണ്ട്. ഇന്ത്യയിലെ സമ്പദ്വ്യവസ്ഥ പതുക്കെ മെച്ചപ്പെട്ടുവരികയാണ്. അതിന്റെ ഫലമായി ആളുകളുടെ ജീവിതരീതിയിൽ വലിയ വ്യത്യാസമുണ്ടാകുന്നുണ്ട്. സാമ്പത്തിക ഉന്നതി പലപ്പോഴും വ്യായാമക്കുറവിലേക്കും കൂടുതൽ ഭക്ഷണം കഴിക്കുന്നതിലേക്കും ദുശ്ശീലങ്ങളിലേക്കും നയിക്കുന്നു. അനിയന്ത്രിതമായ വ്യവസായവത്കരണവും വാഹനങ്ങളുടെ എണ്ണം കൂടുന്നതുമൊക്കെ പരിസ്ഥിതി മലിനീകരണത്തിന് കാരണമാകുന്നു. ഈ കാരണങ്ങളൊക്കെ കാൻസർ കൂടുന്നതിനിടയാക്കും. കാൻസറിനെപ്പറ്റിയുള്ള ബോധവത്കരണം നല്ല രീതിയിൽ നടക്കുന്നതുകൊണ്ടും സർക്കാർ കൂടുതൽ ശ്രദ്ധപതിപ്പിക്കുന്നതുകൊണ്ടുമൊക്കെ കാൻസർ കൂടുതലായി റിപ്പോർട്ട് ചെയ്യപ്പെടുന്നു.
-78e4.jpg)
കാൻസറിന് ജനിതക കാരണങ്ങളുണ്ട്. പക്ഷെ, അതൊരു പാരമ്പര്യ രോഗമല്ല. ജനിതക കാരണവും പാരമ്പര്യ രോഗവും തമ്മിൽ വ്യത്യാസമുണ്ട്. ആ തിരിച്ചറിവ് നമുക്കുണ്ടാകണം. പാരമ്പര്യം കൊണ്ട് കാൻസർ വരുന്നത് വളരെ അപൂർവമാണ്, അഞ്ച് ശതമാനത്തിൽ താഴെ മാത്രം. കൂടുതൽ കാൻസറും ഉണ്ടാകുന്നത് ജീവിതരീതിയിലുള്ള വ്യത്യാസം മൂലമാണ്. അത് ഒരു ദിവസം കൊണ്ടുണ്ടാകുന്നതല്ല. പല ഘടകങ്ങൾ ഒരു വ്യക്തിയിൽ പല സമയത്ത് പ്രവർത്തിക്കുമ്പോൾ ഉണ്ടാകുന്നതാണ്. പുകവലി, മദ്യപാനം, ഭക്ഷണരീതിയിലെ മാറ്റം, കൊഴുപ്പ് കൂടിയതും നിറം ചേർത്തതുമായ ഭക്ഷണം, ആവശ്യത്തിലധികം ഭക്ഷണം കഴിക്കുന്നത് തുടങ്ങിയ പല കാരണങ്ങൾകൊണ്ട് രോഗമുണ്ടാകാം. അന്തരീക്ഷ മലിനീകരണവും കാരണമാണ്. കാൻസറിൽ കോശത്തിനുണ്ടാകുന്ന ജനിതകമാറ്റം എന്നുപറയുന്നത് ജീവിതരീതിയിലുള്ള മാറ്റങ്ങളുടെ ഫലമായി ജനിതക ഘടനയിലുണ്ടാകുന്ന വ്യതിയാനമാണ്. ജനിതക ഘടനയിൽ വരുന്ന മ്യൂട്ടേഷൻ അഥവാ മാറ്റങ്ങൾക്ക് കാരണമായി പറയുന്നത് ദുശ്ശീലങ്ങളോ ഭക്ഷണരീതിയിൽ വരുന്ന മാറ്റങ്ങളോ വ്യായാമക്കുറവോ ഒക്കെയാവാം.
കാൻസർ ചികിത്സയുടെ തുടക്കം
19-ാം നൂറ്റാണ്ടിന്റെ തുടക്കത്തിൽ തന്നെ എക്സ് റേ കണ്ടുപിടിക്കപ്പെട്ടു. എക്സ് റേ വികിരണങ്ങൾ കൊടുത്താൽ കാൻസറിനെ മാറ്റാമെന്നും വന്നു. പോപ്പുലറായ ഓപ്പറേഷൻ സംവിധാനത്തിൽ നിന്ന് മാറി റേഡിയേഷൻ ചികിത്സാ സംവിധാനം നിലവിൽവന്നു. അതോടെ നൂറുവർഷത്തോളം റേഡിയേഷനായി പ്രധാന ചികിത്സ. ഒരു കാലത്ത് കാൻസർ ചികിത്സയെന്നാൽ റേഡിയേഷനാണ് എന്ന സ്ഥിതിയിയായി.
ശാസ്ത്രരംഗത്തെ മുന്നേറ്റം ഏറ്റവും ഗുണം ചെയ്തത് കാൻസർ ചികിത്സാരംഗത്തിനാണ്. കഴിഞ്ഞ കാൽനൂറ്റാണ്ടിലെ നൊബേൽ സമ്മാന ജേതാക്കളെ എടുക്കുകയാണെങ്കിൽ, സമ്മാനാർഹമായ കണ്ടുപിടിത്തങ്ങൾ മിക്കതും കാൻസർ ചികിത്സയുമായി ബന്ധപ്പെട്ട ഗവേഷണങ്ങളാണ്.
എന്നാൽ, കാൻസർ ബാധിച്ച ഭാഗം മുറിച്ചുമാറ്റിയാലും മറ്റു ഭാഗങ്ങളിൽ അത് പ്രത്യക്ഷപ്പെടുമെന്ന കണ്ടെത്തൽ പ്രധാനപ്പെട്ട ഒന്നായിരുന്നു. കാൻസർ കോശങ്ങൾ രക്തത്തിലൂടെ മറ്റു ഭാഗങ്ങളിലേക്ക് പടർന്ന്, മനസ്സിലാകാത്ത രീതിയിൽ ശരീരത്തിന്റെ മറ്റു ഭാഗങ്ങളിൽ നിലനിൽക്കുമെന്നും സാഹചര്യം വരുമ്പോൾ വളർന്ന് രോഗമായി രൂപാന്തരപ്പെടുമെന്നും മനസ്സിലായി. ഈ തിയറിക്ക് മൈക്രോ മെറ്റസ്റ്റസിസ് (Micro metastasis) എന്നുപറയും. ഇതിനെ ഉപമിച്ചിരിക്കുന്നത് ‘സോയിൽ ആൻഡ് സീഡ്’ തിയറിയുമായിട്ടാണ്. മഴക്കാലത്ത് ചെടികളുടെയൊക്കെ വിത്തുകൾ വെള്ളത്തിൽ ഒലിച്ചുവരും. എങ്ങനെ നോക്കിയാലും ആ വിത്തുകൾ കാണാൻ കഴിയില്ല. പക്ഷെ അത് മണ്ണിലോ ചെടിയുടെ വേരിലോ കിടന്ന്, സാഹചര്യങ്ങളൊക്കെ ഒത്തുവരുമ്പോൾ വളർന്ന് വലുതാകും. വേരുകളിൽ പറ്റിപ്പിടിച്ച് വളരുന്ന രീതിയിലുള്ള കാൻസർ കോശങ്ങൾ ഏറ്റവുമധികം തങ്ങിനിൽക്കുന്നത് ശ്വാസകോശങ്ങളിലും കരളിലുമൊക്കെയാണ്. അതുകൊണ്ട് പലപ്പോഴും കാൻസറിന്റെ സെക്കൻഡറീസ് പെട്ടെന്ന് വരുന്നത് ഈ രണ്ട് അവയവങ്ങളിലാണ്. കാൻസർ കണ്ടുപിടിക്കുമ്പോൾ തന്നെ ഇങ്ങനെ പോകുന്ന സെല്ലുകളെ ചെറുക്കാൻ എന്തെങ്കിലും തരത്തിലുള്ള മരുന്ന് രക്തത്തിലേക്കിടണം. എന്നാലേ കറങ്ങിനടക്കുന്ന മൈക്രോ മെറ്റസ്റ്റസിസുകളെ പിടിക്കാൻ പറ്റൂ എന്ന ആശയം രൂപപ്പെട്ടുവന്നു.

മരുന്നുകളുടെ തുടക്കം രസകരമാണ്. രണ്ടാം ലോകമഹായുദ്ധത്തിൽ പലപ്പോഴും രാസായുധങ്ങൾ ഉപയോഗിക്കപ്പെട്ടു. നൈട്രജൻ മസ്റ്റാഡ് (Nitrogen mustard) എന്ന വാർ ഗ്യാസായിരുന്നു രാസായുധത്തിൽ ഉപയോഗിച്ചിരുന്നത്. രാസായുധപ്രയോഗത്തിൽ മരിച്ചുവീണ സൈനികരുടെ ലിംഫാറ്റിക് സിസ്റ്റം പൂർണമായി നശിച്ചതായി പോസ്റ്റ്മോർട്ടത്തിൽ കണ്ടു. നൈട്രജൻ മസ്റ്റാഡ് ഉപയോഗിച്ചതുകൊണ്ടാണ് ഇത് സംഭവിച്ചത്. നൈട്രജൻ മസ്റ്റാഡ് ഉപയോഗിച്ച് ലിംഫാറ്റിക് സിസ്റ്റത്തിന് വരുന്ന ലിംഫോമ എന്ന കാൻസറുകളെ ചികിത്സിക്കാമെന്ന ആശയം പതുക്കെ ഉരുത്തിരിഞ്ഞുവന്നു. അങ്ങനെയാണ് കീമോതെറാപ്പി മരുന്നുകളുടെ തുടക്കം. ശരിക്കും കീമോതെറാപ്പി മരുന്നുകൾ വാർ ഗ്യാസിൽ നിന്നുണ്ടായതാണ്. പിന്നീട് പല മരുന്നുകളും കണ്ടുപിടിക്കപ്പെട്ടു. ലിംഫോമയ്ക്കും ലുക്കീമിയക്കും ഇത് ഗുണകരമാണെന്ന് കണ്ടു. അങ്ങനെ, 1950കളിലും 1960കളിലുമായി പലതരം മരുന്നുകളും കണ്ടുപിടിക്കപ്പെട്ടു.
1980-നുശേഷം അമേരിക്കയിലും യൂറോപ്പിലും കാൻസർ ഗവേണത്തിന് ഒരുപാട് ശ്രദ്ധകൊടുത്തു. അതിന് അവിടത്തെ സർക്കാരുകൾക്കാണ് നന്ദി പറയേണ്ടത്. കാരണം, എല്ലാം സർക്കാർ ഫണ്ടുകളായിരുന്നു.
ചികിത്സയിലെ തിരിച്ചറിവുകൾ
കാൻസർ ചികിത്സ വൻതോതിൽ പുരോഗമിക്കുന്നുണ്ട്. എങ്കിലും, ഇനിയും ഒരുപാട് മുന്നേറ്റം ആവശ്യമുണ്ട്. ശാസ്ത്രരംഗത്തെ മുന്നേറ്റം ഏറ്റവും ഗുണം ചെയ്തത് കാൻസർ ചികിത്സാരംഗത്തിനാണ്. കഴിഞ്ഞ കാൽനൂറ്റാണ്ടിലെ നൊബേൽ സമ്മാന ജേതാക്കളെ എടുക്കുകയാണെങ്കിൽ, അവരുടെ സമ്മാനാർഹമായ കണ്ടുപിടിത്തങ്ങൾ മിക്കതും കാൻസർ ചികിത്സയുമായി ബന്ധപ്പെട്ട ഗവേഷണങ്ങളാണ്. ഒന്നോ രണ്ടോ തവണ മാത്രമെ മെഡിസിൻ ആൻഡ് ഫിസിയോളജി വിഭാഗത്തിൽ കാൻസറുമായി ബന്ധപ്പെട്ട ഗവേഷണത്തിനല്ലാതെ നൊബേൽ ലഭിച്ചിട്ടുള്ളൂ. അതിന് ഒരു പ്രധാന കാരണം, 1980-നുശേഷം അമേരിക്കയിലും യൂറോപ്പിലും കാൻസർ ഗവേണത്തിന് ഒരുപാട് ശ്രദ്ധകൊടുത്തു എന്നതാണ്. അതിന് അവിടത്തെ സർക്കാരുകൾക്കാണ് നന്ദി പറയേണ്ടത്. കാരണം, എല്ലാം സർക്കാർ ഫണ്ടുകളായിരുന്നു. ആ ഫണ്ടുകൾ കൃത്യമായി ഉപയോഗിച്ചതിന്റെ ഫലമായി ഒരുപാട് ശാസ്ത്രപുരോഗതിയുണ്ടായി. ടാർജറ്റഡ് തെറാപ്പിയും ഇമ്യൂണോതെറാപ്പിയുമൊക്കെ ഈ പുരോഗതിയുടെ ഭാഗമാണ്.

കാൻസറിനെ മറ്റ് അസുഖങ്ങൾ ചികിത്സിക്കുന്നതുപോലെ ഒറ്റ അസുഖമായി കണക്കാക്കാൻ സാധിക്കില്ല. കാൻസർ എന്നത് പത്തുനൂറ് അസുഖങ്ങളുടെ കൂട്ടായിട്ടുള്ള ഒരു പേരാണ്. ഉദാഹരണമായി പറയാവുന്നത്, ലിവറിന് വരുന്ന ഹെപ്പറ്റോസെല്ലുലാർ കാർസനോമ (Hepatocellular carcinoma) ശ്വാസകോശ കാൻസറിനെയോ സ്തനാർബുദത്തെയോ പോലെ ചികിത്സിക്കാനാകില്ല. കിഡ്നിയുടെ കാൻസറാണ് ഒരുപക്ഷെ മികച്ച ഉദാഹരണം. അത് കീമോതെറാപ്പിയോ റേഡിയേഷനോ കൊണ്ട് ചികിത്സിക്കാൻ സാധിക്കില്ല. പകരം, അതിന് ഇമ്യൂണോതെറാപ്പി വേണം.
ഓരോ കാൻസറും മറ്റു കാൻസറുകളിൽ നിന്ന് വ്യത്യസ്തമാണ്. അതിനനുസരിച്ചുള്ള ചികിത്സാ സമ്പ്രദായം നിലവിൽവരണം. കുറച്ചുകാലമേ ആയിട്ടുള്ളൂ അങ്ങനെയൊരു സമീപനം എടുക്കാൻ തുടങ്ങിയിട്ട്. അതിനുശേഷം, 20 കൊല്ലമേ ആയിട്ടുള്ളൂ ഗവേഷണത്തിൽ പുരോഗതിയുണ്ടാകാൻ തുടങ്ങിയിട്ട്. 20 കൊല്ലമെന്നത് അത്ര വലിയ കാലയളവല്ല, ശാസ്ത്രഗവേഷണത്തെ സംബന്ധിച്ച്. വ്യത്യസ്തമായ സമീപനം സ്വീകരിക്കാൻ തുടങ്ങിയതിനുശേഷമാണ് ഏറ്റവും കൂടുതൽ പുരോഗതി ഉണ്ടായത്.
ചികിത്സയുടെ തുടക്കത്തിൽ, സർജറിയായിരുന്നു പരീക്ഷിച്ചിരുന്നത്. സർജറി വഴി കാൻസറിനെ നിയന്ത്രിക്കാമെന്നാണ് അധികം പേരും കരുതിയിരുന്നത്. അന്ന് സർജറി യൂറോപ്പിൽ പോപ്പുലറായി വന്ന കാലമാണ്. അസുഖം വന്ന ഭാഗം നീക്കിയാൽ പിന്നെ കാൻസറിനെ നിയന്ത്രിക്കാമെന്നാണ് കരുതിയത്. കാൻസർ കോശങ്ങളെ വേണ്ടത്ര ഒഴിവാക്കാനാകാത്തതുകൊണ്ട് റാഡിക്കൽ സർജറി എന്ന ഒരു കോൺസെപ്റ്റ് വന്നു. ഒരു സ്തനത്തിനാണ് കാൻസർ എങ്കിൽ ആ സ്തനവും അതിന്റെ കൂടെ നെഞ്ചിന്റെ കൂടുമൊക്കെയെടുത്ത് പരമാവധി ശരീരഭാഗങ്ങൾ മുറിച്ചുകളഞ്ഞ് ചെയ്യുന്നതാണ് റാഡിക്കൽ സർജറി.
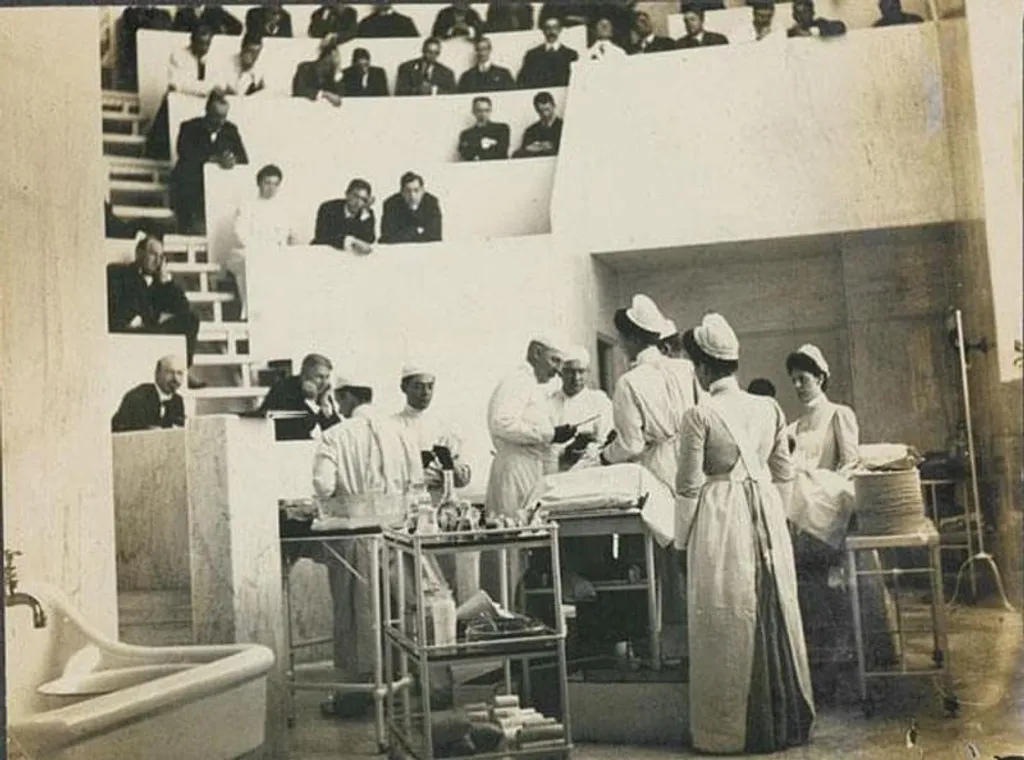
കഴിയുന്നത്ര ശരീരഭാഗങ്ങൾ മുറിച്ചുകളഞ്ഞ് കാൻസറിനെ പ്രതിരോധിക്കാനുള്ള ശ്രമമാണ് മുമ്പ് നടന്നിരുന്നത്. അതിനെ ഹാൽസ്റ്റേഡിയൻ പ്രിൻസിപ്പിൾ (Halstedian principles) എന്നാണ് പറയുക. ഹാൽസ്റ്റഡ് സർജറിയുടെ പ്രമുഖ പ്രൊഫസറായിരുന്നു. ഹാൽസ്റ്റഡ് കരുതിയത് എത്രത്തോളം നമ്മൾ റാഡിക്കലായി മുറിക്കുന്നോ അത്രത്തോളം കാൻസർ മാറുമെന്നാണ്. പിന്നീട് കാൻസർ മുറിച്ച ഭാഗത്തുനിന്ന് മാറി വേറെ ഭാഗങ്ങളിലേക്ക് വരും. ഒരു വലിയ റാഡിക്കൽ സർജറി ചെയ്ത് ഒന്നോ രണ്ടോ കൊല്ലം കഴിയുമ്പോൾ ശ്വാസകോശത്തിലോ കരളിലോ തലച്ചോറിലോ എല്ലിലോ മറ്റെവിടെയെങ്കിലുമോ കാൻസർ വരും. അപ്പോഴാണ് മനസ്സിലായത്, ഇത് അവിടെ മാത്രമല്ല വരുന്നത്, മറ്റുള്ള ഭാഗങ്ങളിലേക്കും പടരുമെന്ന്. കാൻസർ കണ്ടുപിടിക്കപ്പെടുമ്പോൾ തന്നെ അതിന്റെ കോശങ്ങൾ രക്തത്തിലൂടെ മറ്റു ഭാഗങ്ങളിലേക്ക് പടരുന്നുണ്ട്.
ആധുനിക വൈദ്യശാസ്ത്രത്തിന്റെ എല്ലാ വിഭാഗങ്ങളിലുമുള്ള മുന്നേറ്റവും കാൻസർ ചികിത്സയ്ക്ക് ഗുണംചെയ്തു. അത് ശാസ്ത്രസാങ്കേതികവിദ്യ കൃത്യമായി ഉപയോഗിക്കാൻ പറ്റിയതിന്റെ അടിസ്ഥാനത്തിൽ സംഭവിച്ചതാണ്.
1960 മുതൽ 2000 വരെ കീമോതെറാപ്പിയുടെ പ്രളയമായിരുന്നു. പലതരം കീമോതെറാപ്പി മരുന്നുകൾ കണ്ടുപിടിക്കപ്പെടുകയും കാൻസർ ചികിത്സയ്ക്ക് സർജറി, റേഡിയേഷൻ, കീമോതെറാപ്പി എന്നിങ്ങനെ മൂന്ന് സമ്പ്രദായങ്ങൾ നിലവിൽവരികയും ചെയ്തു. ഓരോന്നിനും അതിന്റേതായ ഗുണങ്ങളും ദോഷങ്ങളുമുണ്ട്. കീമോതെറാപ്പിയെടുക്കുമ്പോൾ ഛർദി വരുന്നതാണ് ഏറ്റവും കൂടുതൽ പേടിക്കേണ്ടത്. ഛർദി തടയുന്നതിനുള്ള മരുന്നുകൾ, ബ്ലഡിലെ കൗണ്ട് കുറയുന്നത് തടയാനുള്ള മരുന്നുകൾ തുടങ്ങിയവയൊക്കെ വന്നത് കാൻസർ ചികിത്സയ്ക്ക് ഗുണംചെയ്തു. മുമ്പ്, കീമോതെറാപ്പി ഒരു പ്രത്യേക അളവിൽ കൂടുതൽ കൊടുക്കാൻ പറ്റിയിരുന്നില്ല. കാരണം, ഛർദി, കൗണ്ട് കുറയുക തുടങ്ങിയ പ്രശ്നങ്ങളുണ്ടാകും. ഇതിനൊക്കെ മറുമരുന്ന് വന്നതോടെ കീമോതെറാപ്പി കൃത്യമായി നല്ല ഡോസിൽ കൊടുക്കാൻ പറ്റി. അത് അസുഖം നിയന്ത്രിക്കുന്നതിൽ കൂടുതൽ ഗുണംചെയ്തു.

ആധുനിക വൈദ്യശാസ്ത്രത്തിന്റെ എല്ലാ വിഭാഗങ്ങളിലുമുള്ള മുന്നേറ്റവും കാൻസർ ചികിത്സയ്ക്ക് ഗുണംചെയ്തു. അത് ശാസ്ത്രസാങ്കേതികവിദ്യ കൃത്യമായി ഉപയോഗിക്കാൻ പറ്റിയതിന്റെ അടിസ്ഥാനത്തിൽ സംഭവിച്ചതാണ്. സർജറി, റേഡിയേഷൻ, കീമോതെറാപ്പി എന്നീ മൂന്ന് ശാസ്ത്രവിഭാഗങ്ങളും ചേർന്നുള്ള കാൻസർ ചികിത്സക്ക്1990കളുടെ അവസാനത്തോടെയാണ് തുടക്കമായത്. അത് വളരെ പ്രയോജനം ചെയ്യുന്നു എന്ന് മനസ്സിലായി. പിന്നീട്, കാൻസറിനെ ഏതെങ്കിലും ഒറ്റ ശാസ്ത്രം കൊണ്ട് ചികിത്സിക്കാറില്ല. ഈ മൂന്ന് ശാസ്ത്രവിഭാഗങ്ങളും സംയോജിപ്പിച്ചിട്ടുള്ള കോംപ്രഹൻസീവ് കാൻസർ ട്രീറ്റ്മെന്റാണ് പിന്നീട് നിലവിൽവന്നത്. സർജറി ചെയ്യുന്നു, സർജറി ചെയ്ത ഭാഗങ്ങളിൽ കാൻസർ കോശങ്ങൾ പെട്ടുപോയിട്ടുണ്ടെങ്കിൽ റേഡിയേഷൻ കൊടുത്ത് അതിനെ നശിപ്പിക്കുന്നു, ശരീരത്തിന്റെ മറ്റു ഭാഗങ്ങളിലേക്ക് കാൻസർ പടർന്നിട്ടുണ്ടെങ്കിൽ കീമോതെറാപ്പി വഴി മരുന്നുകൾ രക്തത്തിലേക്ക് കടത്തി അവയെ നശിപ്പിക്കുന്നു. ഇതുവഴി ചികിത്സയ്ക്ക് മെച്ചപ്പെട്ട ഫലം ലഭിക്കാൻ തുടങ്ങി. അങ്ങനെ, കാൻസറിനെ ചികിത്സിച്ച് ഭേദമാക്കാം എന്ന വിശ്വാസം ആളുകളിലുണ്ടാക്കാൻ സാധിച്ചു.
കുതിച്ചുചാട്ടങ്ങൾ
കാൻസർ മാറുന്ന ഒരു രോഗമാണെന്ന് മനസ്സിലായപ്പോൾ, 2000ഓടെ, ചികിത്സയുടെ തീവ്രത കുറയ്ക്കുന്നതിനുള്ള നടപടി തുടങ്ങി. സ്തനം മുഴുവനായി എടുത്തുമാറ്റാതെ കാൻസർ വന്ന ഭാഗം മാത്രം മുറിച്ചുമാറ്റി സ്തനം നിലനിർത്തിക്കൊണ്ടുള്ള ഓർഗൻ കൺസർവേഷൻ സർജറികളും ഓർഗൻ കൺസർവേഷൻ ട്രീറ്റ്മെന്റുകളും ആരംഭിച്ചു. എല്ലിന്റെ കാൻസർ വന്നാൽ കാൽ മുറിച്ചുമാറ്റാതെ രോഗം വന്ന ഭാഗം മാത്രം ഒഴിവാക്കി കാൽ നിലനിർത്തിക്കൊണ്ടുള്ള ചികിത്സാ സംവിധാനം വന്നു. ഓർഗൺ കൺസർവേഷൻ സിസ്റ്റം വന്നു. അപ്പോഴും കീമോതെറാപ്പി അധികമായി ഉപയോഗിച്ചിരുന്നു. പിന്നീട് കീമോതെറാപ്പിയുടെ ശക്തി കുറയ്ക്കാൻ പാർശ്വഫലങ്ങളില്ലാത്ത മരുന്നുകളെപ്പറ്റിയുള്ള ആലോചന തുടങ്ങി. അങ്ങനെ വന്നപ്പോൾ കാൻസർ ഉണ്ടാകാൻ കാരണമാകുന്ന പല മാറ്റങ്ങളും പഠിച്ചു.

കാൻസർ കോശങ്ങളുണ്ടാകുന്നതെങ്ങനെ എന്ന നിരീക്ഷണങ്ങൾക്കൊടുവിൽ, കാർസർ വരുമ്പോൾ കോശങ്ങൾക്ക് എന്ത് സംഭവിക്കുന്നു എന്ന് മനസ്സിലാക്കി, അതിനുതകുന്ന രീതിയിലുള്ള ടാർജറ്റഡ് തെറാപ്പി നിലവിൽവന്നു. അതായത്, കാൻസർ കോശത്തിൽ എന്ത് മാറ്റമാണുണ്ടാകുന്നത്, ഒരു സാധാരണ കോശം കാൻസർ കോശമായി മാറുമ്പോൾ എന്താണ് സംഭവിക്കുന്നത് എന്നുനോക്കി അതിനനുസരിച്ച്, ആ മാറ്റത്തെ ടാർജറ്റ് ചെയ്തുകൊണ്ടുള്ള ചികിത്സ. ടാർജറ്റഡ് തെറാപ്പിക്ക് പാർശ്വഫലം വളരെ കുറവായിരുന്നു. അതേസമയം, കാൻസറിന്റെ എല്ലാ വിഷമങ്ങളും ഈ ചികിത്സയിലൂടെ മാറാൻ തുടങ്ങി. ഏറ്റവും മികച്ച ഉദാഹരണം, ക്രോണിക് മൈലോഡ് ലുക്കീമിയ (Chronic myeloid leukaemia -CML) എന്ന ബ്ലഡ് കാൻസർ. ഇത് അപസ്മാരത്തിനൊക്കെ കഴിക്കുന്നതുപോലെയുള്ള ഗുളിക കൊടുത്ത് ചികിത്സിക്കാം, കീമോതെറാപ്പിയോ റേഡിയേഷനോ ഒന്നുമില്ലാതെ. അത് വിപ്ലവകരമായ മാറ്റത്തിന് തുടക്കംകുറിച്ചു. പിന്നീട് അതുപോലെ അസംഖ്യം മരുന്നുകൾ നിലവിൽവന്നു. പിന്നെ ശ്വാസകോശ കാൻസർ ചികിത്സിക്കാമെന്നായി. പിന്നീട് ഒരുപാട് കാൻസറുകൾ ഗുളിക കൊണ്ട് ചികിത്സിക്കാമെന്നായി. കാൻസർ കോശങ്ങളിൽ വന്ന മാറ്റം പഠിച്ചതുകൊണ്ടാണ് അത് സാധ്യമായത്. അതുപോലെ മോണോക്ലോണൽ ആന്റിബോഡി (Monoclonal antibodies) പോലെയുള്ള, പാർശ്വഫലങ്ങൾ വളരെ കുറഞ്ഞ കീമോതെറാപ്പി അല്ലാത്ത മരുന്നുകൾ വന്നു. പിന്നീട്, ആന്റിബോഡികൾ ഉപയോഗിച്ചുള്ള ചികിത്സ വന്നു. ഇമ്യൂണോതെറാപ്പി എന്ന വേറൊരു സിസ്റ്റത്തിലേക്ക് മാറി.
കാൻസർ മാറാത്ത അസുഖമാണ് എന്ന് വിശ്വസിക്കുന്നവരുണ്ട്. പക്ഷെ, കാലാകാലങ്ങളിൽ പ്രസിദ്ധീകരിക്കുന്ന കാൻസറിന്റെ കണക്കുകൾ നോക്കിയാൽ ഇത് ശരിയല്ല എന്ന് വ്യക്തമാകും.
ഇമ്യൂണോതെറാപ്പി എന്നാൽ, ശരീരത്തിന്റെ പ്രതിരോധശക്തിയിൽ മാറ്റം വരുത്തി കാൻസർ കോശങ്ങളെ നശിപ്പിക്കുന്ന രീതിയാണ്. കാൻസർ ശരീരത്തിലുണ്ടായിക്കഴിഞ്ഞാൽ ശരീരം അതിനെ അപ്പോൾ തന്നെ നശിപ്പിച്ചുകളയും. പക്ഷെ കാൻസർ കോശങ്ങൾക്ക് രക്ഷപ്പെടാനുള്ള ചില സൂത്രവിദ്യകളുണ്ട്. അത് സാധാരണ കോശങ്ങളെ പോലെ നമ്മുടെ ശരീരത്തിലെ പ്രതിരോധശക്തിയെ തെറ്റിദ്ധരിപ്പിക്കും. ഇങ്ങനെ തെറ്റിദ്ധരിപ്പിക്കുന്നതുകൊണ്ടാണ് പലപ്പോഴും കാൻസർ കോശങ്ങൾ വലുതായി കാൻസറായി മാറുന്നത്. ഇങ്ങനെ തെറ്റിദ്ധരിപ്പിക്കുന്ന മറ നീക്കി കാൻസർ കോശങ്ങളെ പ്രതിരോധകോശങ്ങൾക്ക് കാണിച്ചുകൊടുക്കുകയാണ് ഇമ്യൂണോതെറാപ്പി ചെയ്യുന്നത്. അതുവഴി കാൻസർ കോശങ്ങളെ നശിപ്പിക്കാൻ കഴിയും. ആ രീതിയിൽ ഒരുപാട് കാൻസറുകളെ ചികിത്സിക്കാമെന്നായി. ഏറ്റവും നല്ല ഉദാഹരണം കിഡ്നിയുടെ കാൻസറാണ്. അതിന് കീമോതെറാപ്പിയോ റേഡിയേഷനോ ഒന്നും ഗുണംചെയ്യില്ല. പക്ഷെ ഇമ്യൂണോതെറാപ്പി വളരെ ഗുണംചെയ്യുന്നതായി കണ്ടു. ഇപ്പോൾ ഏകദേശം 60 ശതമാനത്തിലധികം കാൻസറുകൾ ചികിത്സിച്ച് പൂർണമായും സുഖപ്പെടുത്താവുന്ന സ്ഥിതിയിലേക്കെത്തി.
ചികിത്സയുടെ സാങ്കേതികവിദ്യ
സാങ്കേതികവിദ്യ പുരോഗമിച്ചതിന്റെ ഫലമായി എന്തെങ്കിലും തരത്തിലുള്ള മാറ്റം കാൻസർ ചികിത്സയിൽ വന്നിട്ടുണ്ടോ എന്ന് എല്ലാവരും ചോദിക്കാറുണ്ട്. ഇപ്പോഴും കാൻസർ മാറാത്ത അസുഖമാണ് എന്ന് വിശ്വസിക്കുന്നവരുണ്ട്. പക്ഷെ, കാലാകാലങ്ങളിൽ പ്രസിദ്ധീകരിക്കുന്ന കാൻസറിന്റെ കണക്കുകൾ നോക്കിയാൽ ഇത് ശരിയല്ല എന്ന് വ്യക്തമാകും. 1970കളിൽ ബ്ലഡ് കാൻസർ മാറാനുള്ള സാധ്യത പത്തോ ഇരുപതോ ശതമാനമായിരുന്നു. ഇന്നത് 90 ശതമാനമാണ്. കൗമാരപ്രായക്കാർക്കുണ്ടാകുന്ന എല്ലിന്റെ കാൻസറായ ഒസ്റ്റിയോജനിക് സാർകോമ മുമ്പ് 20 ശതമാനമേ ഭേദമായിരുന്നുള്ളൂ എങ്കിൽ ഇന്ന് 90 ശതമാനത്തിലേറെ ഭേദമാക്കാം. ഓരോ അവയവത്തിനുണ്ടാകുന്ന കാൻസറുകൾ എടുക്കുകയാണെങ്കിൽ ചികിത്സയുടെ ഫലപ്രാപ്തി 50- 60 ശതമാനം വരെയായി വർധിച്ചിരിക്കുന്നു. അത് വലിയ വിജയം തന്നെയാണ്. ശാസ്ത്ര സാങ്കേതികവിദ്യകളൊക്കെ കൂടുതലും പാശ്ചാത്യ രാജ്യങ്ങളിലാണ് ഉണ്ടായിരുന്നതെങ്കിൽ കൂടി ഇന്ത്യയിലും അത് എത്തിയിരുന്നു. ഇന്റർനെറ്റ് യുഗം വന്നശേഷം, ലോകത്ത് എന്ത് മാറ്റം വന്നാലും ഉടൻ ഇന്ത്യയിലും അത് നടപ്പാക്കാൻ സാധിച്ചിട്ടുണ്ട്. അതുകൊണ്ടുതന്നെ കാൻസർ ചികിത്സ ഏറെ മുന്നോട്ടുപോയി. കാൻസർ ചികിത്സയിൽ ലോകത്തെ മറ്റു രാജ്യങ്ങൾക്കൊപ്പം തന്നെയാണ് ഇന്ത്യയും.

സാങ്കേതികവിദ്യ മുന്നേറിയതിന്റെ ഏറ്റവും മികച്ച ഉദാഹരണമാണ് റേഡിയേഷൻ ടെക്നോളജിയിലുണ്ടായ മാറ്റം. പണ്ട് റേഡിയേഷൻ ‘കോബാൾട്ട്’ എന്ന റേഡിയോ ആക്ടീവ് മെറ്റീരിയൽ വെച്ചുള്ള പഴയ ടെക്നോളജി വെച്ചാണ് ചെയ്തിരുന്നത്. ഇന്ന് അതിനുപകരം വലിയ ലീനിയർ ആക്സിലറേറ്ററാണുള്ളത്. ലീനിയർ ആക്സിലറേറ്റർ റേഡിയോ ആക്ടീവ് മെറ്റീരിയൽ വെച്ചിട്ടല്ല. അതുകൊണ്ടുതന്നെ റേഡിയേഷൻ സുരക്ഷ വളരെ കൂടുതലാണ്. മുമ്പ്, കോബാൾട്ട് മെഷീനിൽ റേഡിയേഷൻ ചെയ്യുമ്പോൾ ആരോഗ്യമുള്ള ഒരുപാട് കോശങ്ങൾക്കും റേഡിയേഷൻ കിട്ടുമായിരുന്നു. അതുവഴി അവ നശിച്ചുപോകും. ഇപ്പോൾ അങ്ങനെയൊരു പ്രശ്നമില്ല. ലീനിയർ ആക്സിലറേറ്ററിൽ തന്നെ വളരെ നല്ല മെഷീനുകളിൽ കൃത്യമായി റേഡിയേഷൻ ചെയ്യാം. പ്രോട്ടോൺ തെറാപ്പി എന്ന മറ്റൊരു പുതിയ ട്രീറ്റ്മെൻറ് വന്നു. സാധാരണ കോശങ്ങൾക്ക് കേടുപറ്റാതെ റേഡിയേഷൻ കൊടുക്കാൻ പറ്റുന്നവയാണ് ഇവയെല്ലാം. അങ്ങനെ, സാങ്കേതികവിദ്യയുടെ മുന്നേറ്റത്തെ കാൻസർ ചികിത്സകർ ഉപയോഗപ്പെടുത്തുകയാണ് ചെയ്തത്.
പേഴ്സണലൈസ്ഡ് കാൻസർ ട്രീറ്റ്മെൻറ് എന്ന ചികിത്സാരീതിയിലേക്ക് കാൻസർ ചികിത്സ മാറി. വ്യക്തിയുടെ കാൻസറിന്റെ പ്രത്യേകത മനസ്സിലാക്കി അതിനനുസൃതമായ ചികിത്സ. രോഗിയുടെ വ്യക്തിത്വം ചികിത്സയിലും പ്രതിരോധിക്കുന്ന കാര്യത്തിലുമൊക്കെ വളരെ സ്വാധീനിക്കുന്നുണ്ട്.
ഇന്നിപ്പോൾ റേഡിയേഷനെ പേടിച്ച് നടക്കുന്നവരുണ്ടെന്ന് തോന്നുന്നില്ല. പണ്ട് റേഡിയേഷൻ ചികിത്സ എന്നുപറയുമ്പോൾ, മുഖത്തും കഴുത്തിലുമൊക്കെ വരഞ്ഞുവെച്ചതുപോലെയുള്ള ആളുകളെയാണ് ഓർമ വരിക. കാണുമ്പോൾ തന്നെ പേടി തോന്നുന്നതുപോലെയുള്ള രൂപങ്ങളാണ് മെഡിക്കൽ കോളേജിലൊക്കെ വരുന്ന രോഗികൾക്കുണ്ടായിരുന്നത്. ഇന്നതെല്ലാം മാറി. ടെക്നിക്കുകളൊക്കെ മാറി. നല്ല യന്ത്രങ്ങൾ വന്നു. അതുപോലെ, റിസർച്ച് ഏറ്റവും കൂടുതൽ ഗുണം ചെയ്തിട്ടുള്ള ശാസ്ത്രവിഭാഗമാണ് മെഡിക്കൽ ഓങ്കോളജി. കാൻസറിനെ മരുന്നുകളുപയോഗിച്ച് ചികിത്സിക്കുന്ന ശാസ്ത്രവിഭാഗമാണ് മെഡിക്കൽ ഓങ്കോളജി. അതിൽ, പാർശ്വഫലങ്ങൾ തീരെയില്ലാത്ത മരുന്നുകൾ വന്നു.
രോഗിയുടെ വ്യക്തിത്വവും ചികിത്സയും
കാൻസറുകളുടെ പ്രത്യേകതകൾക്കനുസരിച്ചുള്ള പേഴ്സണലൈസ്ഡ് കാൻസർ കെയർ എന്ന ചികിത്സാരീതിയാണ് ഏറ്റവും പുതിയ മാറ്റം. 1990കളുടെ അവസാനം കോംപ്രഹൻസീവ് കാൻസർ കെയർ എന്ന, എല്ലാ വിഭാഗങ്ങളെയും യോജിപ്പിച്ചുകൊണ്ടുള്ള ചികിത്സയാണ് വിപ്ലവകരമായ മാറ്റത്തിന് തുടക്കം കുറിച്ചതെങ്കിൽ, കഴിഞ്ഞ അഞ്ചാറ് വർഷമായി, പേഴ്സണലൈസ്ഡ് കാൻസർ ട്രീറ്റ്മെൻറ് എന്ന ചികിത്സാരീതിയിലേക്ക് ചികിത്സ മാറി. എല്ലാ ബ്രെസ്റ്റ് കാൻസറും ഒരേപോലെ ചികിത്സിക്കാൻ പറ്റില്ല. ആ വ്യക്തിയുടെ കാൻസറിന്റെ പ്രത്യേകത മനസ്സിലാക്കി അതിനനുസൃതമായ ചികിത്സ കസ്റ്റമൈസ് ചെയ്ത് കൊടുക്കണം. ഈ രീതിയിൽ കൂടുതൽ ഗുണം ലഭിക്കുന്നു.
രോഗിയുടെ വ്യക്തിത്വം തീർച്ചയായും കാൻസർ ചികിത്സയിലും പ്രതിരോധിക്കുന്ന കാര്യത്തിലുമൊക്കെ വളരെ സ്വാധീനിക്കുന്നുണ്ട്. ഈയിടെ ഞാൻ കണ്ട ഒരു രോഗിയുടെ സവിശേഷത പറയാം. അദ്ദേഹം നേരത്തെ കാൻസറിന് ഞാൻ ചികിത്സിച്ച ആളാണ്. ഇപ്പോൾ രണ്ടാമതൊരു ചെറിയ വിഷമം കണ്ടിരിക്കുന്നു. 65 വയസ്സുള്ള അദ്ദേഹത്തിന് വെറ്ററൻസ് അത്ലറ്റിക് മീറ്റിൽ പങ്കെടുക്കണം. അതിനുശേഷമേ ഓപ്പറേഷന് വരാൻ പറ്റൂ എന്ന് തുറന്നുപറഞ്ഞു. അദ്ദേഹത്തിന്റെ ആധി മുഴുവൻ, ഇപ്പോൾ ഓപ്പറേഷൻ നടത്തിയാൽ വെറ്ററൻസ് മീറ്റിൽ പങ്കെടുക്കാൻ പറ്റാതെ വരുമോ എന്നായിരുന്നു, അല്ലാതെ രോഗത്തെക്കുറിച്ചായിരുന്നില്ല. അത്തരക്കാർ വളരെ ആത്മവിശ്വാസത്തോടെ കാൻസറിനെ നേരിടുന്നവരാണ്. അഞ്ചാറുവർഷം മുമ്പ് കാൻസർ പൂർണമായും ശരീരത്തിൽ നിന്ന് പോയതാണ്. അവർക്കൊക്കെ കാൻസറിനെ കൂടുതൽ നന്നായി പ്രതിരോധിക്കാൻ പറ്റും. തുടക്കം മുതൽ തന്നെ, എനിക്ക് വീണ്ടും കാൻസർ വരുമോ എന്ന് പേടിച്ചിരിക്കുന്ന ഒരു രോഗിക്ക്, എത്ര വിജയകരമായി ചികിത്സിച്ചാലും പിന്നെയും കാൻസർ വരുന്നതായി കണ്ടിട്ടുണ്ട്. ആത്മവിശ്വാസം വളരെ പ്രധാനപ്പെട്ട കാര്യമാണ്. അത് പെട്ടെന്ന് ഒരു ദിവസം കൊണ്ട് ഉണ്ടാകുന്നതല്ല. അത് ആ വ്യക്തിത്വത്തിന്റെ ഭാഗമാണ്. തീർച്ചയായും അത് രോഗചികിത്സയെയും രോഗത്തെ പ്രതിരോധിക്കാനുള്ള കഴിവിനെയും സ്വാധീനിക്കും.

എല്ലാ സ്താനാർബുദവും ഒരേപോലെ ചികിത്സിക്കാൻ സാധിക്കില്ല. അതെങ്ങനെ പേഴ്സണലൈസ് ചെയ്ത് ചെയ്യുമെന്ന് നോക്കാം. ഓരോ സ്തനാർബുദത്തിലും കാൻസർ കോശങ്ങൾക്ക് വ്യത്യസ്ത സ്വഭാവമാണുള്ളത്. ആ സ്വഭാവം നൽകുന്നത് അതിനകത്തെ ചില ഘടകങ്ങളുടെ പ്രത്യേകതകളാണ്. ചില കാൻസർ കോശങ്ങൾ സ്ത്രീഹോർമോണുകൾ ഉപയോഗിച്ചാണ് വളരുന്നത്. ചില ബ്രെസ്റ്റ് കാൻസർ സെല്ലുകൾ ‘ഹെർടു’ എന്ന റിസപ്റ്റേഴ്സ് ഉപയോഗിച്ചാണ് വളരുന്നത്. ആ റിസപ്റ്റേഴ്സ് കൂടുതലായി കോശങ്ങളിൽ പ്രത്യക്ഷപ്പെടുമ്പോൾ ശരീരത്തിനുണ്ടാകുന്ന ചെറിയ മാറ്റങ്ങൾ കണ്ടെത്തും. ‘ഹെർടു’ സെല്ലിൽ കൂടുതൽ കാണുന്നുണ്ടെങ്കിൽ അതിനെ തളയ്ക്കുന്ന രീതിയിലുള്ള ആന്റിബോഡികൾ കൊടുക്കും. മറ്റൊരു ബ്രെസ്റ്റ് കാൻസറിൽ ‘ഹെർടു’ ഇല്ലെങ്കിൽ അത് കൊടുക്കേണ്ട ആവശ്യമില്ല. ഹോർമോണുകളെക്കൊണ്ടാണ് സ്തനാർബുദം വളരുന്നതെങ്കിൽ, ആ ഹോർമോണുകൾ പ്രതിരോധിക്കുന്നതിനുള്ള ട്രീറ്റ്മെൻറ് കൊടുക്കുന്നതുവഴി ആ സ്തനാർബുദത്തെ ചികിത്സിക്കാം. അങ്ങനെയുള്ളവർക്ക് വളരെയധികം കീമോതെറാപ്പി കൊടുത്തതുകൊണ്ട് ഗുണം കിട്ടില്ല. പണ്ട് കീമോ കൊടുക്കുമ്പോൾ എല്ലാവർക്കും 10-15 ശതമാനം ഗുണം കണ്ടിരുന്നെങ്കിൽ ഇന്ന് ആ ഗുണം 70 ശതമാനമോ 80 ശതമാനമോ കീമോയ്ക്കുപുറമെ കോശങ്ങളുടെ പ്രത്യേകതയനുസരിച്ചുള്ള ചികിത്സ വഴി സാധിക്കുന്നു. അതാണ് പേഴ്സണലൈസ്ഡ് തെറാപ്പി എന്നുപറയുന്നത്.
കേരളത്തിലാണ് ആദ്യമായി കാൻസർ പോളിസി കൊണ്ടുവന്നത്. കാൻസർ രോഗികൾക്ക് രജിസ്ട്രി രൂപീകരിക്കാനുള്ള തുടക്കം കുറിച്ചതും കേരളമാണ്. അങ്ങനെ കുറേ കാര്യങ്ങളിൽ കേരളം വളരെ മുന്നിട്ടുനിൽക്കുന്നു
പേഴ്സണലൈസ്ഡ് തെറാപ്പി വന്നശേഷം ചികിത്സയിൽ ഒരുപാട് മാറ്റങ്ങളുണ്ടായി. ഇനിയും മാറ്റമുണ്ടാകേണ്ടതുണ്ട്. ഇനിയും നമുക്കറിയാത്ത ഒരുപാട് കാര്യങ്ങൾ കാൻസർ കോശങ്ങളിലുണ്ട്. ഇപ്പോൾ ചെയ്യുന്നത് ഒരു കാൻസർ കോശത്തെ കീമോതെറാപ്പി വഴി അറ്റാക്ക് ചെയ്യുന്നു, അപ്പോൾ നല്ലൊരു വിഭാഗം കാൻസർ കോശങ്ങൾ നശിച്ചുപോകും. കുറച്ച് വിഭാഗം കോശങ്ങൾ നശിക്കുന്നില്ല. കീമോതെറാപ്പി എപ്പോഴും വിഭജിക്കുന്ന കോശങ്ങളെയേ നശിപ്പിക്കൂ. ഒരു കാൻസറിൽ എല്ലാ കോശങ്ങളും എല്ലായ്പ്പോഴും വിഭിജിച്ചുകൊണ്ടിരിക്കില്ല. അപ്പോൾ ഒരുപാട് കോശങ്ങൾ ബാക്കിയാകുന്നു. ഇത്തരം കോശങ്ങളെ ഇമ്യൂണോതെറാപ്പി എന്ന മെത്തേഡിലൂടെ നശിപ്പിക്കുന്നു. പിന്നെ, ‘ഹെർ ടു’ പോലെ ടാർജറ്റഡ് റിസപ്റ്റേഴ്സൊക്കെയുണ്ടെങ്കിൽ അതിനെ ആന്റിബോഡികൾ ഉപയോഗിച്ച് നശിപ്പിക്കുന്നു. പിന്നെ കുറച്ചെണ്ണത്തിനെ ഹോർമോൺസ് പോലെയുള്ള ചികിത്സാ സമ്പ്രദായങ്ങൾ വഴി നശിപ്പിക്കുന്നു. ഇങ്ങനെ, കാൻസർ കോശങ്ങളെ പല രീതിയിലാണ് നശിപ്പിക്കുന്നത്. കാൻസർ കോശങ്ങൾ വിഭജിക്കുന്നതും വളരുന്നതും ഓരോ കാൻസറിലും വ്യത്യസ്തമായാണല്ലോ. അതേപോലുള്ള ഒരുപാട് പാത്ത്വേസ് (pathways) കണ്ടുപിടിക്കാനുണ്ട്. പക്ഷെ ഏറ്റവും കൂടുതലായി കണ്ടുവരുന്ന പാത്ത്വേസ് കണ്ടുപിടിച്ചുകഴിഞ്ഞു. 2030 ആകുമ്പോഴേക്ക് ഒരുപാടെണ്ണം കൂടി കണ്ടുപിടിക്കും. അങ്ങനെ വന്നാൽ കാൻസർ കോശത്തിനെ ഒരു ചക്രവ്യൂഹത്തിലിട്ട് അഭിമന്യുവിനെ തളച്ചതുപോലെ രോഗത്തെ കീഴ്പ്പെടുത്താനാകും. 2030 ആകുമ്പോഴേക്ക് കാൻസർ പൂർണമായും മാറ്റാവുന്ന രോഗമായി മാറുമെന്നാണ് പറയപ്പെടുന്നത്.
കേരളവും കാൻസറും
കേരളത്തിലാണ് ആദ്യമായി കാൻസർ പോളിസി കൊണ്ടുവന്നത്. കാൻസർ രോഗികൾക്ക് രജിസ്ട്രി രൂപീകരിക്കാനുള്ള തുടക്കം കുറിച്ചതും കേരളമാണ്. അങ്ങനെ കുറേ കാര്യങ്ങളിൽ കേരളം വളരെ മുന്നിട്ടുനിൽക്കുന്നു. കേരളം മറ്റു സംസ്ഥാനങ്ങളെ അപേക്ഷിച്ച് ഏറ്റവും കൂടുതൽ കാൻസറുള്ള സംസ്ഥാനം കൂടിയാണ്. കേരളത്തിൽ ഒരുലക്ഷം പേരിൽ 140 പേരോളം ഒരു വർഷം കാൻസർ ബാധിതരാകുന്നുവെന്നാണ് കണക്ക്. മറ്റു സംസ്ഥാനങ്ങളെ അപേക്ഷിച്ച് വളരെ ഉയർന്ന സംഖ്യയാണിത്. അതിന് കാരണം, ജീവിതരീതിയിലെ വ്യത്യാസം, സാമൂഹിക- സാമ്പത്തിക സാഹചര്യത്തിലുള്ള മാറ്റം തുടങ്ങിയവയാണ്. അതായത് കേരളത്തിന്റെ സമ്പദ്ഘടന കുറച്ച് മെച്ചപ്പെട്ടു എന്നതാണ്. അത് ജനങ്ങളുടെ ജീവിതരീതിയെയും മാനസികാവസ്ഥയെയുമൊക്കെ ബാധിച്ചതിന്റെ ഫലമായിട്ടാണ് കാൻസർ കൂടുതൽ കാണപ്പെടുന്നത് എന്നതാണ് സത്യം. ആരോഗ്യരംഗത്ത് വളരെ ഉണർവുള്ള സംസ്ഥാനമാണ് കേരളം, അതുകൊണ്ടുതന്നെ അസുഖങ്ങളൊക്കെ പെട്ടെന്ന് കണ്ടുപിടിക്കപ്പെടുന്നു. കൂടുതൽ റിപ്പോർട്ട് ചെയ്യപ്പെടുന്നു. അതുകൊണ്ടൊക്കെയായിരിക്കാം കണക്കുകൾ ഉയരുന്നത്.

കേരളത്തിൽ 60 കിലോമീറ്ററിനുള്ളിൽ കോംപ്രഹൻസീവ് കാൻസർ കെയർ കിട്ടുന്ന സെന്ററുകളുണ്ട്. കഴിഞ്ഞ മാസമാണ്, വടക്കുകിഴക്കൻ സംസ്ഥാനങ്ങളിൽ ഒരു കാൻസർ സെന്റർ ഉദ്ഘാടനം ചെയ്തത്. ഇപ്പോൾ അഞ്ചുപത്ത് കാൻസർ സെന്റുകൾ ഒന്നിച്ച് ഉദ്ഘാടനം ചെയ്തു. പക്ഷെ എത്രയോ കാലം ആകെ ഒന്നോ രണ്ടോ കാൻസർ സെന്ററുകളാണ് മൂന്ന് സംസ്ഥാനങ്ങൾക്കായി ഉണ്ടായിരുന്നത്. അത്തരം സ്ഥിതി നോക്കുമ്പോൾ കാൻസർ ചികിത്സയിൽ കേരളം എത്രയോ മുന്നിലാണ്. ഒരുപാട് കാൻസർ സെന്ററുകൾ ഇപ്പോഴും വന്നുകൊണ്ടിരിക്കുന്നുമുണ്ട്. ചികിത്സ നല്ല രീതിയിൽ ചെയ്യാൻ പറ്റുന്നു. സർക്കാർതലത്തിലും മികച്ച ഇടപെടലുണ്ട്. എല്ലാ ജില്ലാ ആശുപത്രികളിലും കാൻസർ ചികിത്സാ സംവിധാനം ഒരുക്കിവരുന്നു. വലിയ കാൻസർ സെന്ററുകൾ ഇല്ലാത്ത മലപ്പുറം, കാസർകോട് പോലെയുള്ള ജില്ലകളിൽ സർക്കാർ ആശുപത്രികളിൽ സൗകര്യമൊരുക്കാൻ ശ്രമിക്കുന്നുണ്ട്.
എന്നിട്ടും പേടി ബാക്കി...
രോഗനിർണയത്തിലും ചികിത്സയിലുമൊക്കെ ഇത്ര മുന്നേറ്റമുണ്ടായിട്ടും ആളുകളുടെ മനസ്സിലെ ഭയം മാറുന്നില്ല. ഇപ്പോഴും, കാൻസറിനെ സംബന്ധിച്ച സാമൂഹ്യശാസ്ത്രം സങ്കീർണം തന്നെയാണ്. ആളുകളുടെ പേടി തുടരുന്നതിന് പല കാരണങ്ങളുണ്ട്. ഏറ്റവും പ്രധാനം, നമ്മുടെതന്നെ ചില പ്രത്യേകതകളാണ്. ഇന്നും കേരളത്തിലും, ഇന്ത്യയിലും കാൻസർ നേരത്തെ കണ്ടുപിടിക്കപ്പെടുന്നില്ല. കാൻസറിനെപ്പറ്റിയുള്ള ബോധവത്കരണത്തിന് കുറവൊന്നുമില്ല, പക്ഷെ കാൻസറിനോടുള്ള പേടി നിലനിൽക്കുന്നതുകൊണ്ട് ടെസ്റ്റ് ചെയ്ത് കണ്ടുപിടിക്കാനുള്ള ശ്രമം നടത്തുന്നില്ല. കാൻസർ നേരത്തെ കണ്ടുപിടിച്ചാൽ മാത്രമെ പൂർണമായി ചികിത്സിച്ച് ഭേദമാക്കാൻ സാധിക്കൂ. പരിധി വിട്ടാൽ ഭേദമാക്കാനാകില്ല. ഇപ്പോഴും 40 ശതമാനം കാൻസറുകൾ കണ്ടുപിടിക്കുന്നത്, അവ ഏറെ പടർന്നുകഴിഞ്ഞശേഷമാണ്. 20-25 ശതമാനം കാൻസറുകൾ കണ്ടുപിടിക്കുന്നത് ഒന്നും ചെയ്യാൻ പറ്റാത്ത സ്ഥിതിയിലാണ്. ഇതുമൂലം, ഭീതി വിട്ടുമാറുന്നില്ല.
കാൻസറിന് ഇപ്പോഴും മറ്റ് ചികിത്സാമാർഗങ്ങൾ തേടിപ്പോകുന്നവരുണ്ട്. പ്രത്യേകിച്ച്, വിദ്യാസമ്പന്നരെന്ന് അവകാശപ്പെടുന്ന മലയാളിയുടെ മനസ് ഇത്തരം കാര്യങ്ങളിൽ വളരെ പെട്ടെന്ന് പെട്ടുപോകുന്നു. കാൻസർ സ്ഥിരീകരിച്ചാൽ ഒറ്റമൂലിക്കാരുടെ പിന്നാലെ പോകുന്ന ധാരാളം ആളുകളുണ്ട്.
കാൻസർ നേരത്തെ കണ്ടുപിടിക്കുന്നതിന് കൃത്യവും ആസൂത്രിതവുമായ ഒരു നീക്കവും സർക്കാറിന്റെയോ സമൂഹത്തിന്റെയോ ഭാഗത്തുനിന്നോ വ്യക്തിയെന്നുള്ള നിലയിലോ നടക്കുന്നില്ല. അതിന്, ആരോഗ്യപ്രവർത്തകർ പത്തിരുപത് കൊല്ലമായി ഒരുപാട് ബോധവത്കരണങ്ങളൊക്കെ നടത്തിയെങ്കിലും പൂർണ ലക്ഷ്യത്തിലേക്കെത്തിയിട്ടില്ല. ആളുകൾക്ക് അതിനെപ്പറ്റി അറിവൊക്കെ കിട്ടി, പക്ഷെ, മനോഭാവം മാറ്റിയെടുക്കാനായിട്ടില്ല. മറ്റൊന്ന്, നല്ലൊരു ശതമാനം ഇപ്പോഴും മറ്റ് ചികിത്സാമാർഗങ്ങൾ തേടിപ്പോകുന്നു. പ്രത്യേകിച്ച്, വിദ്യാസമ്പന്നരെന്ന് അവകാശപ്പെടുന്ന മലയാളിയുടെ മനസ് ഇത്തരം കാര്യങ്ങളിൽ വളരെ പെട്ടെന്ന് പെട്ടുപോകുന്നതായി കണ്ടിട്ടുണ്ട്. കാൻസർ സ്ഥിരീകരിച്ചാൽ ചികിത്സ തേടി ഒറ്റമൂലിക്കാരുടെ പിന്നാലെ പോകുന്ന ധാരാളം ആളുകളുണ്ട്, ഇപ്പോഴും.
ഈയിടെ ഞാനൊരു രോഗിയെ കണ്ടു. അവർക്ക് കഴിഞ്ഞ ആഗസ്റ്റിൽ മൾട്ടിപ്പിൾ മയലോമ എന്ന രോഗം കണ്ടെത്തി. നന്നായി ചികിത്സിച്ച് ഭേദമാക്കാൻ പറ്റുന്ന അവസ്ഥയിലുള്ള 50 വയസ് പ്രായമുള്ള വ്യക്തി. അദ്ദേഹം എന്നെ കാണാൻ വന്നത് സ്ട്രക്ചറിലാണ്. ഇപ്പോൾ നടക്കാനും എഴുന്നേൽക്കാനും വയ്യ, ഒന്നു തിരിഞ്ഞാൽ വേദനകൊണ്ട് പുളയും. ആഗസ്റ്റിൽ നല്ല ഒരു ആശുപത്രിയിൽ ഡയഗ്നോസ് ചെയ്തതിന്റെ റെക്കോർഡുകളുമുണ്ട്. അന്ന് ചികിത്സിക്കാൻ പറഞ്ഞപ്പോൾ നേരെ ഒറ്റമൂലിക്കാരുടെയടുത്ത് പോയി. അതിനുശേഷം ഒറ്റമൂലി ചികിത്സ തുടരുകയാണ്. അദ്ദേഹത്തിന് വിദ്യാഭ്യാസമുണ്ട്, സാമ്പത്തികമുണ്ട്. കൂടെ വന്നിരിക്കുന്നതിൽ രണ്ടുപേർ സുഹൃത്തുക്കളും നാലുപേർ സഹോദരങ്ങളുമാണ്. ഇത്രയും പേരുണ്ടായിട്ട്, ഇത്രയും സപ്പോർട്ട് സിസ്റ്റമുണ്ടായിട്ട്, അദ്ദേഹത്തിന് ശരിയായ ചികിത്സയെടുക്കാൻ പറ്റിയില്ല.
ചികിത്സ തേടാനുള്ള ശരിയായ ദിശയിലുള്ള നീക്കം നമ്മുടെ ആളുകളുടെ ഭാഗത്തുനിന്ന് ഇല്ല. മാത്രമല്ല, ഏതെങ്കിലും തരത്തിലുള്ള ഒരു കാൻസർ ചികിത്സിച്ച് പിന്നീട് അസുഖം തിരിച്ചുവന്നാൽ അതിന്റെ പഴി ഡോക്ടർമാർക്കായിരിക്കും. പക്ഷെ ഒറ്റമൂലിക്കാർ കൊണ്ടുപോയി നശിപ്പിച്ചാൽ, ചികിത്സിച്ച് ഭേദമാക്കാൻ പറ്റുന്ന സ്റ്റേജിൽ നിന്ന് മാറ്റിക്കഴിഞ്ഞാൽ, രോഗി ആസന്നാവസ്ഥയിലായാൽ പോലും സമൂഹത്തിലെ ചിലർ പറയുക, അത്രയല്ലേ അവരെക്കൊണ്ട് സാധിക്കൂ എന്നാണ്. ഇങ്ങനെയുള്ള ഇരട്ടത്താപ്പ് ഇപ്പോഴും നമ്മുടെ നാട്ടിലുണ്ട്. ഡോക്ടർമാരിൽ നിന്ന് അവരുടെ കഴിവിനപ്പുറം, ശാസ്ത്രത്തിന്റെ കഴിവിനപ്പുറം ആളുകൾ പ്രതീക്ഷിക്കുന്നു, അതേസമയം ഒറ്റമൂലിക്കാരെ ന്യായീകരിക്കുകയും ചെയ്യുന്നു.
പലപ്പോഴും രോഗം തിരിച്ചുവരുമ്പോൾ വിഷമം തോന്നാറുണ്ടെങ്കിലും ഒരു പരാജയമായി തോന്നാറില്ല. കാരണം, അവിടെ പൂർണമായി ശാസ്ത്രമാണ് നമ്മൾ ഉപയോഗപ്പെടുത്തുന്നത്.
കാൻസർ ചികിത്സകരെ സംബന്ധിച്ച്, ചികിത്സ ഒരു വലിയ വെല്ലുവിളി തന്നെയാണ്. ഒരാൾക്ക് കാൻസർ കണ്ടുപിടിച്ചുകഴിഞ്ഞാൽ, അവർക്ക് എല്ലാ തരത്തിലും പിന്തുണ കൊടുക്കണം. സാമ്പത്തിക സഹായം, മാനസിക സമ്മർദത്തിൽ നിന്ന് സുഹൃത്തെന്ന നിലയിൽ രക്ഷിച്ചെടുക്കുക, ശാരീരിക പ്രയാസങ്ങൾ മാറ്റിക്കൊടുക്കുക തുടങ്ങി സർവമേഖലയിലും കൈത്താങ്ങായി നിൽക്കേണ്ട അവസ്ഥയുണ്ട്. മറ്റ് രോഗങ്ങളെപ്പോലെയല്ല ഇത്. അതുകൊണ്ടുതന്നെ ചികിത്സകനെ സംബന്ധിച്ചുണ്ടാകുന്ന സ്ട്രെസ് ഞാനെപ്പോഴും പറയാറുണ്ട്. വളരെക്കാലമായി നമ്മൾ ചികിത്സിച്ചിരുന്ന ഒരാൾ, ഭേദമായി, നല്ല ജീവിതം ആസ്വദിക്കുന്നതുകണ്ട് സന്തോഷിക്കുന്ന സമയത്ത്, അവർ ഒരു ചെറിയ പ്രശ്നവുമായി വന്നുകഴിഞ്ഞാൽ അയാൾക്കോ കുടുംബത്തിനോ ഉണ്ടാകുന്നതിനേക്കാൾ കൂടുതൽ ആധിയും ഉത്കണ്ഠയും ചികിത്സകർക്കാണ്. അതിന്റെ സമ്മർദം താങ്ങാൻ പറ്റുന്നവർക്കുമാത്രമെ ഈ മേഖലയിൽ പിടിച്ചുനിൽക്കാൻ സാധിക്കൂ. അതുകൊണ്ടുതന്നെ കാൻസർ ചികിത്സകരിൽ നല്ല ശതമാനം വളരെ ചെറിയ പ്രായത്തിൽ തന്നെ ബേൺ ഔട്ട് എന്ന പ്രക്രിയയിൽ പെട്ടുപോകും.
പരാജയപ്പെട്ട ഒരു നിമിഷം
പലപ്പോഴും രോഗം തിരിച്ചുവരുമ്പോൾ വിഷമം തോന്നാറുണ്ടെങ്കിലും ഒരു പരാജയമായി തോന്നാറില്ല. കാരണം, അവിടെ പൂർണമായി ശാസ്ത്രമാണ് നമ്മൾ ഉപയോഗപ്പെടുത്തുന്നത്. ശാസ്ത്രത്തിന്റെ പരിമിതികളെപ്പറ്റി നല്ല ബോധമുള്ളതുകൊണ്ട്, ‘ഡോക്ടറുടെ കഴിവുകൊണ്ടാണ്, നല്ല ഡോക്ടറായതുകൊണ്ടാണ്’ എന്നൊക്കെ പറയുമ്പോൾ പ്രത്യേകിച്ച് സന്തോഷം തോന്നാറില്ല. കാരണം, ഞങ്ങൾ ശാസ്ത്രം ഉപയോഗപ്പെടുത്തുന്നു, ശാസ്ത്രത്തിലെ മുന്നേറ്റം കൊണ്ട് രോഗം മാറുന്നു എന്നല്ലാതെ ഡോക്ടറുടെ വ്യക്തിപരമായ വിജയമായി അതിനെ കാണാനാകില്ല. രോഗം തിരിച്ചുവന്ന് രോഗി മരിക്കുന്ന സ്ഥിതിയിലേക്ക് പോകുമ്പോൾ അത് ഡോക്ടറുടെ പരാജയമായിട്ടും തോന്നാറില്ല. അതിനും കാരണം ശാസ്ത്രത്തിലൂന്നിയാണ് നമ്മൾ പ്രവർത്തിക്കുന്നത് എന്നതാണ്.

ഡോക്ടറെന്ന നിലയിൽ ജീവനുമുന്നിൽ പരാജയപ്പെട്ട സന്ദർഭം ഉണ്ടായിട്ടുണ്ട്. മിംസിൽ ജോലി ചെയ്യുമ്പോഴായിരുന്നു അത്. ഒരു 15 വയസ്സുകാരനെ പ്ലേറ്റ്ലെറ്റ് കുറയുന്ന ഐ.ടി.പി. എന്ന രോഗവുമായി അഡ്മിറ്റ് ചെയ്തു. കുട്ടിയുടെ അമ്മയും കുട്ടിയുമൊക്കെ ഭയങ്കര ആകാംക്ഷയിലായിരുന്നു. പ്ലേറ്റ്ലെറ്റ് കുറഞ്ഞുകുറഞ്ഞ് 10000 ലെത്തി. പിന്നീടങ്ങോട്ട്, കൂടാൻ തുടങ്ങി. 10000 വരെയൊക്കെ പ്ലേറ്റ്ലെറ്റ് കുറയുകയെന്നുപറഞ്ഞാൽ ഭീതിജനകമായ അവസ്ഥയാണ്. പലപ്പോഴും പ്ലേറ്റ്ലെറ്റ് കുറയുന്നതിനെ തടുക്കാൻ കഴിയാറില്ല. പിന്നീട് നല്ല ചികിത്സ കൊടുത്തതിന്റെ ഫലമായി പ്ലേറ്റ്ലെറ്റുകൾ കൂടിവന്നു. 70000 വരെയെത്തി. സാധാരണ 40000നു മുകളിൽ പ്ലേറ്റ്ലെറ്റ് എത്തുമ്പോൾ രോഗിയെ വീട്ടിലേക്ക് വിടും. പക്ഷെ ഇടയ്ക്കിടയ്ക്ക് പ്ലേറ്റ്ലെറ്റ് കുറയുകയും കൂടുകയും ചെയ്യുന്ന സ്ഥിതിയാണ്. 70000 ആയപ്പോൾ ഞാൻ പറഞ്ഞു, വീട്ടിൽ പൊയ്ക്കോളൂ, കൂടിക്കോളും, പേടിക്കാനൊന്നുമില്ല എന്ന്. ഒരുലക്ഷം കഴിഞ്ഞിട്ട് പോയാൽ പോരെയെന്ന് കുട്ടിയും അമ്മയുമൊക്കെ ചോദിച്ചു. പലപ്പോഴും സ്വകാര്യ ആശുപത്രികളിലാകുമ്പോൾ ആശുപത്രിയിൽ കിടക്കുന്നതിന്റെ സാമ്പത്തിക ബാധ്യതയെപ്പറ്റിയുള്ള ആകാംക്ഷ തീരുമാനമെടുക്കുന്നതിനെ സ്വാധീനിക്കും. അതുകൊണ്ട് അത്ര കാത്തിരിക്കേണ്ട, വീട്ടിൽ പൊയ്ക്കൊള്ളൂ എന്നുപറഞ്ഞു. അപ്പോൾ പിന്നെയും അവർ സംശയിച്ചുനിന്നു. പേടിക്കാനൊന്നുമില്ല, വീട്ടിൽ പൊയ്ക്കോളൂ എന്ന് ഞാൻ ആവർത്തിച്ചു പറഞ്ഞു.
വീട്ടിൽ പോയതിന്റെ മൂന്നാം ദിവസം കുട്ടി തലയിൽ ബ്ലീഡ് ആയി വരികയും രക്ഷിക്കാൻ പറ്റാതെ മരിക്കുകയും ചെയ്തു. അത് എനിക്ക് വലിയൊരു ഷോക്കായിരുന്നു. കുട്ടി ഒരാഴ്ച വെന്റിലേറ്ററിൽ കിടന്നു. ആ സമയത്ത് ഞങ്ങൾ വിദേശത്തുള്ള ഡോക്ടർമാരുമായി ബന്ധപ്പെട്ടു. അവരാരും അങ്ങനെയൊരു പ്രതിഭാസത്തെപ്പറ്റി കേട്ടിട്ടുതന്നെയില്ല. നിർഭാഗ്യവശാൽ ആ കുട്ടിയുടെ ജീവൻ രക്ഷിക്കാൻ സാധിച്ചില്ല. സാധാരണ അങ്ങനെ പതിവില്ല. പ്ലേറ്റ്ലെറ്റ് മുഴുവനായി റിക്കവർ ആകുന്നതുവരെ ആശുപത്രിയിൽ കിടന്നതുകൊണ്ട് പ്രത്യേകിച്ച് ചികിത്സയൊന്നും ചെയ്യാനില്ല. വളരെ ഹൃദയവേദനയുണ്ടാക്കിയ സന്ദർഭമായിരുന്നു അത്. ഒരു ഡോക്ടറെന്ന നിലയിൽ പരാജയമായി തോന്നിയ ഒരു സന്ദർഭം. ഇത്തരം സന്ദർഭങ്ങൾ കൂടി ചേർന്നതാണ് ഞങ്ങൾ, ചികിത്സകരുടെ ജീവിതം. ▮
വായനക്കാർക്ക് ട്രൂകോപ്പി വെബ്സീനിലെ ഉള്ളടക്കത്തോടുള്ള പ്രതികരണങ്ങൾ [email protected] എന്ന മെയിലിലോ ട്രൂകോപ്പിയുടെ സോഷ്യൽ മീഡിയ പ്ലാറ്റ്ഫോമുകളിലൂടെയോ അറിയിക്കാം.

