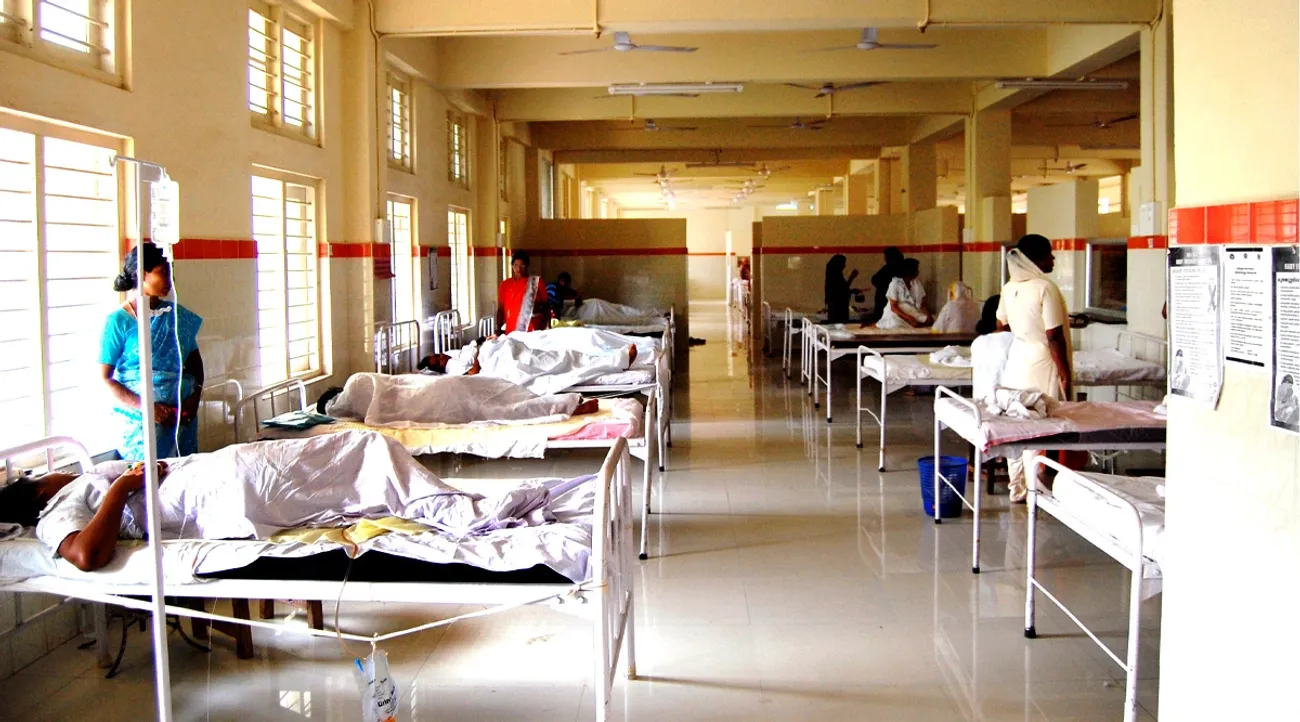
കേരളത്തിൽ സമീപകാലത്ത് പകർച്ചവ്യാധികളുടെ വ്യാപനം ശക്തിപ്പെട്ടുവരികയാണ്. ഡങ്കി, ചിക്കുൻ ഗുനിയ, എച്ച് 1 എൻ 1, വയറിളക്ക രോഗങ്ങൾ, എലിപ്പനി (Leptospirosis), വെസ്റ്റ് നൈൽ, മസ്തിഷ്ക ജ്വരം (Japanese Encephalitis), സ്ക്രബ് ടൈഫസ് (Scrub Typhus), കരിമ്പനി (Leishmaniasis), കുരങ്ങുപനി (Kyasanur Forest Disease) തുടങ്ങിയ പകർച്ചവ്യാധികൾ കേരളത്തിൽ പ്രാദേശിക രോഗമായി (Endemic) ഏറിയും കുറഞ്ഞും നിലനിൽക്കുകയും നിരവധിപേരുടെ ജീവൻ വർഷംതോറും അപഹരിച്ച് വരികയുമാണ്.
നിപ, സിക തുടങ്ങിയ രോഗങ്ങളും കേരളത്തിൽ സാന്നിധ്യമറിയിച്ചിട്ടുണ്ട്. അതിനിടെ കോളറ രോഗവും അതു മൂലമുള്ള മരണവും റിപ്പോർട്ട് ചെയ്യപ്പെട്ടിരിക്കയാണ്. അടുത്തകാലത്തായി പേപ്പട്ടി വിഷബാധയും കേരളത്തിൽ വർധിച്ചുവരികയാണ്. ഇന്നത്തെ തലമുറയിലെ ഡോക്ടർമാർ വൈദ്യഗ്രന്ഥങ്ങളിൽ മാത്രം പഠിച്ചിട്ടുള്ള അമീബിയാസിസ് രോഗം തലച്ചോറിനെ ബാധിച്ച ഏതാനും പേരും മരണമടഞ്ഞിരിക്കുന്നു.
രോഗവിഷമ വൃത്തം
പകർച്ചേതര-പകർച്ചാവ്യാധികളുടെ ഇരട്ട രോഗഭാരം പേറുന്ന സമൂഹമായി കേരളം മാറിയിരിക്കയാണ്. കേരളത്തിൽ പകർച്ചേതര രോഗങ്ങൾ, ജീവിതശൈലിരോഗങ്ങൾ എന്നിങ്ങനെ വിശേഷിപ്പിക്കപ്പെടാറുള്ള പ്രമേഹം, രക്താതിമർദ്ദം, കാൻസർ, ശ്വാസകോശരോഗങ്ങൾ തുടങ്ങിയ ദീർഘസ്ഥായി രോഗങ്ങളും വർധിച്ചുവരുന്നുണ്ട്. പകർച്ച-പകർച്ചേതര രോഗങ്ങൾ ഒരു വിഷമവൃത്തം പോലെ പരസ്പരം രോഗരൂക്ഷതക്കും കാരണമാവുന്നും. പകർച്ചവ്യാധികൾ പ്രമേഹം പോലുള്ള രോഗങ്ങളെ മൂർച്ചിപ്പിക്കുന്നു. പകർച്ചേതര അനുബന്ധ രോഗമുള്ളവരിലാണ് കോവിഡ് പോലുള്ള പകർച്ചവ്യാധികൾ മരണത്തിനും ഗുരുതരാവസ്ഥകൾക്കും കാരണമാവുന്നത്.
രോഗപ്രതിരോധത്തിനായി ആരോഗ്യവകുപ്പ് നൽകുന്ന നിർദ്ദേശങ്ങൾ ഉപേക്ഷ കൂടാതെ ജനങ്ങൾ നടപ്പിലാക്കുന്നതോടൊപ്പം വിവിധ സർക്കാർ വകുപ്പുകളും ഉണർന്ന് പ്രവത്തിക്കേണ്ടതുണ്ട്. കേരളത്തിലെ പകർച്ച-പകർച്ചേതര രോഗാതുരത നിയന്ത്രിക്കുന്നതിനായി വ്യക്തമായ കാര്യപരിപാടികൾ ആസൂത്രണം ചെയ്ത് ബ്രഹത്തായ കർമപദ്ധതി ആവിഷ്കരിച്ച് നടപ്പിലാക്കേണ്ടിയിരിക്കുന്നു.
പകർച്ചവ്യാധികൾ തടയുന്നതിനായി കൊതുക് നശീകരണം, മാലിന്യനിർമ്മാർജ്ജനം, ശുദ്ധജലലഭ്യത എന്നിവ ഉറപ്പാക്കേണ്ടതുണ്ട്. ഈഡിസ് ഈജിപ്റ്റൈ കൊതുകുകളുടെ സാന്ദ്രത കുറക്കാൻ കഴിയാതിരുന്നാൽ മാരകമായ മഞ്ഞപ്പനിയും (Yellow Fever) കേരളത്തിൽ എത്താൻ സാധ്യതയുണ്ട്. പ്രാണീജന്യ രോഗങ്ങൾ വർധിക്കുന്ന സാഹാചര്യത്തിൽ ആരോഗ്യ-തദ്ദേശ സ്വയം ഭരണ വകുപ്പുകൾ സംയുക്തമായി വെക്ടർ കൺട്രോൾ പ്രോഗ്രാം ഫലവത്തായി നടപ്പിലാക്കേണ്ടതുണ്ട്.
അധികം പേരെ ബാധിക്കാതെയാണെങ്കിലും ആവർത്തിച്ച് പ്രത്യേക്ഷപ്പെട്ടുകൊണ്ടിരിക്കുന്ന നീപ, സ്ക്രബ് ടൈഫസ്, കരിമ്പനി, കുരങ്ങുപനി എന്നിവ നിയന്ത്രിക്കുന്നതിനായി അതത് രോഗങ്ങളുടെ സവിശേഷ രോഗഉറവിട വ്യാപനരീതികൾ പരിഗണിച്ച് ഉചിതമായ പൊതുജനാരോഗ്യ നടപടികൾ സ്വീകരിക്കേണ്ടതാണ്. ഭക്ഷ്യമാലിന്യങ്ങൾ പൊതുസ്ഥലത്ത് ഉപേക്ഷിക്കുന്നതാണ് തെരുവു നായ്ക്കളുടെ വർധനക്കുള്ള പ്രധാന കാരണം. ഇത് തടയാൻ കർശന നടപടി സ്വീകരിക്കേണ്ടിയിരിക്കുന്നു.
ഫ്ലൂ വാക്സിനും രോഗം ബാധിച്ചാൽ ചികിത്സക്കായുള്ള ആന്റി വൈറൽ മരുന്നും ലഭ്യമാണെങ്കിലും എച്ച് 1 എൻ 1 മൂലം വർഷം തോറും കുറഞ്ഞത് അൻപത് പേരെങ്കിലും മരണമടയുന്നത് ഒഴിവാക്കപ്പെടേണ്ടതാണ്. ഫ്ലൂ പ്രതിരോധത്തിനുള്ള വാക്സിനേഷൻ പ്രോത്സാഹിപ്പിക്കേണ്ടതാണ്. ഇതേപോലെ രോഗപ്രതിരോധത്തിനും ചികിത്സക്കും മരുന്ന് ലഭ്യമായ എലിപ്പനിമൂലമുള്ള മരണങ്ങളും തടയേണ്ടതാണ്. എലികളെ നിയന്ത്രിച്ചും പാടത്തും കന്നുകാലിതൊഴുത്തിലും മറ്റും ജോലിചെയ്യുന്നവർ ഷൂസും കൈയുറയും ധരിച്ചും എലിപ്പനി പ്രതിരോധിക്കാൻ ശ്രമിക്കേണ്ടതാണ്. കേരളീയർ കൂടുതലായുപയോഗിക്കുന്ന കിണർ വെള്ളത്തിലെ ജൈവമാലിന്യം വളരെ കൂടുതലാണ്. വയറിളക്ക രോഗങ്ങൾക്ക് കാരണമായ ഇ കോളൈ (Escherichia coli) കിണർ വെള്ളത്തിൽ വ്യാപകമായി കാണുന്നുണ്ട്. കക്കൂസ് നിർമാണത്തിലെ അപാകതകളാണ് ഇതിനൊരു കാരണം. ഇക്കാര്യം വിശദമായി പരിശോധിച്ച് പരിഹാരം കണ്ടെത്തേണ്ടതാണ്.
സബ് സെന്ററുകൾ
ശക്തിപ്പെടുത്തുക
രോഗചികിത്സാസൗകര്യങ്ങളുടെ കാര്യത്തിൽ കേരളം വളരെ മുന്നോട്ട് പോയിട്ടുണ്ട്. ആർദ്രം മിഷന്റെ ഭാഗമായി പകർച്ചേതര രോഗങ്ങൾ, മാനസികരോഗം, ശ്വാസകോശരോഗങ്ങൾ എന്നിവക്കായി പ്രത്യേക ക്ളിനിക്കുകൾ സ്ഥാപിച്ചും അവശ്യ മരുന്നുകളെല്ലാം ലഭ്യമാക്കിയും പ്രാഥമികാരോഗ്യകേന്ദ്രങ്ങളിലെ ചികിത്സാസംവിധാനങ്ങൾ വർധിപ്പിച്ചിട്ടൂണ്ട്. നമ്മുടെ പല താലൂക്ക്, ജില്ലാ, മെഡിക്കൽ കോളേജ് ആശുപത്രികളും ഏത് സ്വകാര്യ ചെറുകിട വൻകിട ആശുപത്രികളെയും അതിശയിക്കുന്നതരത്തിൽ ആധുനിക സാങ്കേതികവിദ്യകളുടേയും മനുഷ്യവിഭവശേഷിയുടെയും ലഭ്യതയുടെയും കാര്യത്തിൽ വികസിച്ചിട്ടുണ്ട്. ഇതിന്റെ ഫലമായി സർക്കാർ ആശുപത്രി സേവനം സ്വീകരിക്കുന്നവർ 60-70 ശതമാനത്തോളമായി കുതുച്ചുയർന്നിട്ടുണ്ട്.

എന്നാൽ, രോഗപ്രതിരോധ പ്രവർത്തനങ്ങളുടെ കാര്യത്തിൽ വിവിധതലങ്ങളിലായി നമുക്കുള്ള സാധ്യതകൾ വേണ്ടത്ര പ്രയോജനപ്പെടുത്താൻ കഴിഞ്ഞിട്ടില്ല. ആരോഗ്യവിദ്യാഭ്യാസത്തിനും ആരോഗ്യപോഷണത്തിനുമായി പ്രവർത്തിക്കേണ്ട താഴെതട്ടിലുള്ള സബ്സെന്ററുകളുടെ പ്രവർത്തനം ഇനിയും മെച്ചപ്പെടുത്തേണ്ടതുണ്ട്. സബ്സെന്ററുകളെ ജനകീയാരോഗ്യകേന്ദ്രങ്ങളാക്കി വിപുലീകരിക്കാൻ സംസ്ഥാന സർക്കാർ ശ്രമിച്ച് വരികയാണ് അതിനിടെ കേന്ദ്രസർക്കാരിന്റെ പദ്ധതിയായ വെൽനസ് ക്ലിനിക്കുകൾ ‘ആയുഷ്മാൻ ആരോഗ്യ മന്ദിർ’ എന്ന പേരിൽ സബ്സെന്ററുകളെ കേന്ദ്രീകരിച്ചു നടപ്പിലാക്കാൻ നിർദ്ദേശിച്ചിരിക്കയുമാണ്. സബ്സെന്ററുകൾ ഏതുപേരിലറിയപ്പെട്ടാലും പ്രാഥമികാരോഗ്യകേന്ദ്രത്തിലെ ചികിത്സാവിഭാഗങ്ങളുടെ അനുബന്ധങ്ങളായി മാറാതെ രോഗപ്രതിരോധത്തിനു കൂടുതൽ ഊന്നൽ നൽകുന്ന കേന്ദ്രങ്ങളാക്കാൻ പ്രത്യേകം ശ്രദ്ധിക്കണം.
പൊതുജനാരോഗ്യ
ഇടപെടലുകൾ പ്രധാനം
ചികിത്സാസൗകര്യങ്ങൾ വർധിപ്പിക്കുന്നതോടൊപ്പം പൊതുജനാരോഗ്യ ഇടപെടലുകളും കേരളം നേരിടുന്ന ആരോഗ്യപ്രതിസന്ധികൾ പരിഹരിക്കാനാവശ്യമാണ്. മെഡിക്കൽ കോളേജുകളിലെ സാമൂഹ്യാരോഗ്യവിഭാഗം, അച്യുതമേനോൻ സെന്റർ ഫോർ ഹെൽത്ത് സയൻസ് സ്റ്റഡീസ്, കാസർഗോഡ് കേന്ദ്രസർവകലാശാലയിലെ സാമൂഹ്യാരോഗ്യവിഭാഗം ഇവിടെയെല്ലാം ലഭ്യമായ നൂറുകണക്കിനുള്ള പൊതുജനാരോഗ്യവിദഗ്ദരുടെ സേവനം പ്രയോജനപ്പെടുത്താൻ നമുക്ക് കഴിഞ്ഞിട്ടില്ല. കേരളം നേരിടുന്ന ആരോഗ്യപ്രതിസന്ധികളെ സംബന്ധിച്ച് കൂടുതൽ സൂക്ഷ്മപഠനങ്ങൾ നടത്തുന്നതിനും പൊതുജനാരോഗ്യ ഇടപെടലിനുമായി ഇവരുടെ കഴിവുകൾ പ്രയോജനപ്പെടുത്താൻ കഴിയണം. വിവിധ ജില്ലകളിലുള്ള സർക്കാർ സ്വകാര്യ മെഡിക്കൽ കോളേജുകളും പൊതുജനാരോഗ്യ സ്ഥാപനങ്ങളും തദ്ദേശസ്വയം ഭരണസ്ഥാപനങ്ങളുമായി ബന്ധപ്പെട്ട് പ്രാദേശിക ആരോഗ്യപ്രശ്നങ്ങൾ പഠിച്ച് പരിഹാരം നിർദ്ദേശിക്കാനും ആരോഗ്യ പ്രോജക്ടും മറ്റും തയ്യാറാക്കാൻ അവരെ സഹായിക്കാനുമുള്ള പ്രവർത്തനപരിപാടി തയ്യാറാക്കണം.

രോഗപ്രതിരോധത്തോടൊപ്പം രോഗനിരീക്ഷണവും ((Monitoring and Surveillance) ഫലവത്തായി നടത്തേണ്ടതുണ്ട്. ഇതിലേക്കായി ഇപ്പോൾ തന്നെ പകർച്ചവ്യാധി പ്രതിരോധത്തിനായി പ്രവർത്തിക്കുന്ന പി ഇ ഐ ഡി സെല്ലിന്റെ (PEID Cell: Prevention of Epidemic and Infectious Diseases) കൂടുതൽ കാര്യക്ഷമമാക്കേണ്ടതുണ്ട്. രോഗനിയന്ത്രണത്തിനും പ്രതിരോധത്തിനുമായി അമേരിക്കയിൽ മികവുറ്റ പ്രവർത്തനം നടത്തുന്ന സിഡിസി (CDC: Centers for Disease Control and Prevention) യുടെ മാതൃകയിൽ കേരളത്തിലും ഒരു കേന്ദ്രം സ്ഥാപിക്കാനുള്ള തീരുമാനം സ്വാഗതാർഹമാണ്.
കേരളീയർ നേരിടുന്ന സവിശേഷ ആരോഗ്യപ്രശ്നങ്ങൾ പഠനവിധേയമാക്കുന്നതിനുള്ള ഗവേഷണപ്രവർത്തനങ്ങൾക്ക് നേതൃത്വം കൊടുക്കാൻ ആരോഗ്യസർവകലാശാല ഇനിയും വൈകരുത്.
ശിശുമരണനിരക്ക്, ആയുർദൈർഘ്യം തുടങ്ങിയ അംഗീകൃത മാനദണ്ഡങ്ങളുടെ അടിസ്ഥാനത്തിലാണ് കേരളം ആരോഗ്യമേഖലയിൽ വികസിതരാജ്യങ്ങൾക്ക് ഏതാണ്ട് തുല്യമായ സ്ഥാനം നേടിയതായി കരുതപ്പെടുന്നത്. എന്നാൽ വികസ്വരരാജ്യങ്ങളിൽ നിന്ന്, ആരോഗ്യമേഖലയിൽ മികച്ച് നിൽക്കുന്ന ക്യൂബ, നിക്കാരഗ്വ, ശ്രീലങ്ക തുടങ്ങിയ വികസ്വരരാജ്യങ്ങളിൽ തുടച്ചുനീക്കപ്പെടുകയോ നിയന്ത്രിക്കപ്പെടുകയോ ചെയ്തിട്ടുള്ള പകർച്ചവ്യാധികൾ പലതും കേരളത്തിൽ കാണപ്പെടുന്നു എന്നത് പ്രത്യേകം ശ്രദ്ധിക്കപ്പെടേണ്ടതാണ്. പകർച്ചവ്യാധികളുടെയും മറ്റും സാന്നിധ്യം പരിഗണിച്ച് നിഷേധ പരിഗണന (നെഗറ്റീവ് വെയ്റ്റേജ്) നൽകിയാൽ കേരളം ആരോഗ്യമികവിൽ മറ്റ് രാജ്യങ്ങളുടെ പട്ടികയിൽ പുറകിലാവാൻ സാധ്യതയുണ്ട്.