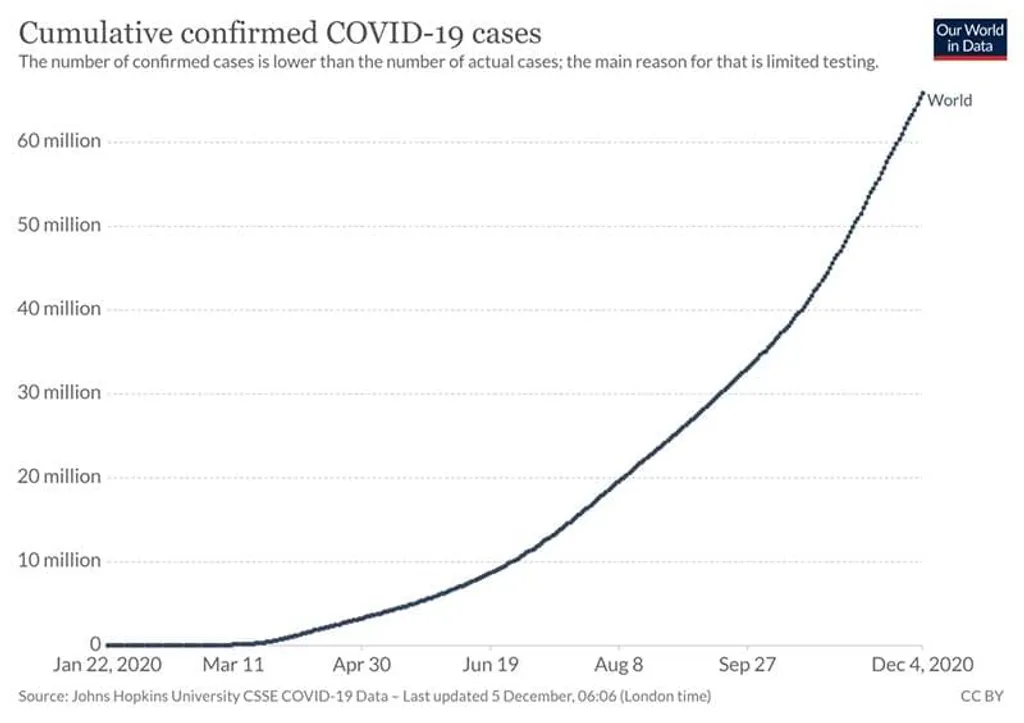
കോവിഡ് 19 മഹാവ്യാപിക്ക് സാക്ഷ്യം വഹിച്ച ഇരുപത്തൊന്നാം നൂറ്റാണ്ട് മനുഷ്യരുടെ ജീവിതശൈലീ മാറ്റത്തിനും ജ്ഞാനോൽപാദനരീതി മാറ്റത്തിനും കൂടി സാക്ഷിയാകും. കോവിഡാനന്തര കാലം എങ്ങനെ ആയിരിക്കുമെന്ന് തത്വചിന്തകരും സാധാരണക്കാരും ഒരുപോലെ ആശ്ചര്യപ്പെടുന്നു. അധികം ചിന്തിക്കാൻ ആരോഗ്യ പ്രവർത്തകർക്കും മൈക്രോബയോളജിസ്റ്റുകൾക്കും ഭരണകർത്താക്കൾക്കും കോവിഡ്, സമയം കൊടുത്തില്ല. വളരെവേഗം അവർ രാജ്യാന്തരയാത്ര തുടങ്ങുകയും അത് ഇപ്പോഴും തുടരുകയും ചെയ്യുന്നു. ഈ വ്യാധിയെ കുറിച്ച് ചിന്തിക്കാതിരിക്കാനും കൂടുതൽ ചിന്തിച്ച് അനിശ്ചിതത്വത്തിലാകാനും ആരോഗ്യപ്രവർത്തകർക്ക് കഴിയില്ല. തെറ്റുകൾ വന്നേക്കാമെങ്കിലും, നിലവിലുള്ള അറിവനുസരിച്ച് പെട്ടെന്ന് തീരുമാനങ്ങൾ കൈക്കൊണ്ടേ മതിയാകൂ.
എപ്പിഡെമിയോളജി എന്തുചെയ്യണം?
കോവിഡ് നിയന്ത്രണവുമായി ബന്ധപ്പെട്ട തീരുമാനങ്ങൾക്കും പ്രതിരോധ തന്ത്രങ്ങൾക്കും പലപ്പോഴും വിമർശനം നേരിടേണ്ടി വന്നിട്ടുണ്ട്. അവപരിശോധിക്കുകയും, തിരുത്തേണ്ടത് തിരുത്തി മുന്നോട്ടു പോവുകയും ചെയ്യാനേ കഴിയൂ. സാധാരണ രോഗശാസ്ത്രവിദഗ്ധരുടെ അഭിപ്രായങ്ങൾക്കും തീരുമാനങ്ങൾക്കും പ്രാമുഖ്യമുണ്ടാകേണ്ട ഒരു മേഖലയാണ് രോഗപ്രതിരോധവും ഗവേഷണവും മറ്റും. എന്നാൽ കോവിഡ് അതിവ്യാപനവും, മരണങ്ങളും ആശുപത്രികൾക്ക് താങ്ങാൻ കഴിയുന്നതിലപ്പുറം ഉണ്ടായേക്കാവുന്ന രോഗികളുടെ എണ്ണവും കണക്കിലെടുത്ത് "ലോക്ക്ഡൗൺ' എന്ന അസാധാരണ പ്രതിരോധ തന്ത്രത്തിലേക്ക് മിക്ക രാജ്യങ്ങൾക്കും പോകേണ്ടി വന്നു. ഉൽപാദന- സാമ്പത്തിക പ്രതിസന്ധി ഉണ്ടാക്കുമെന്നതിനാൽ, പെട്ടെന്നുതന്നെ ഇതിന് സാമ്പത്തിക രാഷ്ട്രീയമാനം കൈവന്നു. മരണവും മരണഭീതിയും ദാർശനികവും ധാർമികവുമായ പല ചോദ്യങ്ങളും ഉയർത്തി. ഇറ്റാലിയൻ തത്വചിന്തകനായ അഗമ്പൻ ജനങ്ങളെ മരണഭീതിയിലാഴ്ത്തുന്ന തരത്തിലുള്ള നിയന്ത്രണങ്ങൾ ഏകാധിപത്യത്തിലേക്ക് രാജ്യങ്ങളെ കൊണ്ടെത്തിക്കുന്ന രാഷ്ട്രീയ മുതലെടുപ്പായാണ് കണ്ടത്. "ബർത്ത് ഓഫ് ദി പ്രിസണി'ൽ, ഫ്രഞ്ച് തത്വചിന്തകനായ മിഷായേൽ ഫൂക്കോ അവതരിപ്പിക്കുന്ന ജൈവരാഷ്ട്രീയപരികൽപനക്ക് സമാനമായ ചിന്തകൾ ഇതോടനുബന്ധിച്ച് പല ചിന്തകരും മുന്നോട്ടു വച്ചിട്ടുണ്ട്. പതിനേഴാം നൂറ്റാണ്ടിലെ പ്ലേഗ് മഹാവ്യാപന കാലത്ത് അതി കർശന നിരീക്ഷണങ്ങളിലൂടെ ആളുകളെ നിയന്ത്രണവിധേയമാക്കിയതെങ്ങനെയെന്ന് ഫൂക്കോ വിവരിക്കുന്നുണ്ട്.
ജീവിക്കാനായുള്ള അവകാശം നേരത്തേ തന്നെ കവർന്നെടുക്കപ്പെട്ട പല വിഭാഗങ്ങളും ആരോഗ്യ സുരക്ഷാ മാനദണ്ഡങ്ങൾ വക വയ്ക്കാതെ സമരത്തിനിറങ്ങുന്നത് കാണുന്നുണ്ട്. ഇവിടെ ശരി ഏതെന്ന്തീർപ്പു കൽപ്പിക്കാൻ ആർക്കാണവകാശമുള്ളതെന്നതും ഒരു രാഷ്ട്രീയ ചോദ്യമാണ്.
രോഗനിയന്ത്രണത്തിന്റെ പേരിൽ നടപ്പാക്കുന്ന പലതും ഭരണാധികാരികൾക്ക് രാഷ്ട്രീയമായി ദുരുപയോഗം ചെയ്യാൻ സാധിക്കുമെന്ന ഉത്കണ്ഠ കേരളത്തിലും പങ്കുവെക്കുന്നുണ്ട്. പകർച്ചവ്യാധി നിയന്ത്രണത്തിന്റെ കാതലായ നിരീക്ഷണജാഗ്രത (surveillance) അങ്ങനെ രാഷ്ട്രീയത്തിന്റെ നിരീക്ഷണത്തിലായി. ഈ ജാഗ്രത ആവശ്യമായിരിക്കെ തന്നെ രോഗനിയന്ത്രണവും അനിവാര്യമാണ്. പൊതുവെയുള്ള ആരോഗ്യാവകാശവും സവിശേഷ വിഭാഗങ്ങളുടെ രാഷ്ട്രീയമായ അവകാശങ്ങളും തമ്മിലുള്ള സംഘർഷങ്ങൾ ഇതിനിടെ പലപ്പോഴും നമ്മൾ കാണുന്നു. ജീവിക്കാനായുള്ള അവകാശം നേരത്തേ തന്നെ കവർന്നെടുക്കപ്പെട്ട പല വിഭാഗങ്ങളും ആരോഗ്യ സുരക്ഷാ മാനദണ്ഡങ്ങൾ വക വയ്ക്കാതെ സമരത്തിനിറങ്ങുന്നത് കാണുന്നുണ്ട്. ഇവിടെ ശരി ഏതെന്ന്തീർപ്പു കൽപ്പിക്കാൻ ആർക്കാണവകാശമുള്ളതെന്നതും ഒരു രാഷ്ട്രീയ ചോദ്യമാണ്. ജീവിതം വഴി മുട്ടിയവർക്ക് രോഗം മുൻഗണന ആയിരിക്കില്ല. കോവിഡ്പോലെ ജീവിതത്തിന്റെ സമസ്ത മേഖലകളെയും ബാധിച്ച് കൊണ്ടിരിക്കുന്ന ഒരു വിഷയം രോഗശാസ്ത്രത്തിന്റെയും എപ്പിഡെമിയോളജിയുടെയും പരിഗണനയിൽ മാത്രം ഒതുക്കാൻ കഴിയുമോ എന്നത് പലരും ഉയർത്തിയ പ്രശ്നമാണ്. അതെ സമയം എപ്പിഡെമിയോളജി എന്തുചെയ്യണം എന്ന ചോദ്യവുമുണ്ട്. അത് സ്വയം വളരണം എന്നാണ് ഒറ്റ വാക്കിലുള്ള മറുപടി.

എന്താണ് എപ്പിഡെമിയോളജി, അല്ലെങ്കിൽ എന്താവണം എപ്പിഡമിയോളജി എന്നത് നമ്മൾ അന്വേഷിച്ച് കൊണ്ടേയിരിക്കേണ്ടതാണ്. ഇത് കൃത്യമായി എങ്ങനെ മലയാളത്തിലേക്ക് വിവർത്തനം ചെയ്യും എന്നതും അറിയില്ല. ജനങ്ങൾക്കിടയിൽ രോഗം വ്യാപിക്കുന്നതിനെക്കുറിച്ചുള്ള ശാസ്ത്രം എന്ന നിലക്ക് രോഗവ്യാപനശാസ്ത്രം എന്ന് പറയാമെന്ന് തോന്നുന്നു. 2019 ൽ ചൈനയിലെ വുഹാനിൽ നിന്ന് രോഗം പടർന്ന് പിടിച്ച് ഹുബൈ പ്രവിശ്യയിലൂടെ, ജനുവരി അവസാനം കേരളത്തിലെത്തുന്നതു വരെ നമുക്ക് പല വിധ ആലോചനകൾക്കും പ്രവർത്തനങ്ങൾക്കും സമയമുണ്ടായിരുന്നു. എന്നാലിത് എത്തിയ ശേഷം നമുക്ക് വിശ്രമിക്കാൻ സമയം കിട്ടിയിട്ടില്ല. എപ്പിഡെമിയോളജിയുടെ സാധാരണ യുക്തികൾക്കകത്ത് നിന്നുകൊണ്ട് പ്രവർത്തിക്കുകയേ നിർവാഹമുള്ളൂ. ലളിതമായ, എന്നാൽ, ചരിത്രപരമായി അനിവാര്യമായ കണ്ടെത്തലുകളിലൂടെയും പല ശാസ്ത്രശാഖകളുടെ കൈപിടിച്ചുമാണ് എപ്പിഡെമിയോളജി രൂപം കൊണ്ടതും രൂപാന്തരപ്പെട്ടു കൊണ്ടിരിക്കുന്നതും.
ഈ അഭ്യൂഹം പരത്തിയത് ഒരു കുറ്റമായാണ് അധികാരികൾ കണ്ടതെങ്കിലും അഭ്യൂഹം എപ്പിഡെമിയോളജിയിൽ വളരെ വിലപ്പെട്ടതാണ്. അഭ്യൂഹങ്ങൾ തള്ളിക്കളയാൻ പാടില്ലെന്നത് എപ്പിഡെമിയോളജിയുടെ ഒരു തത്വമാണ്.
വുഹാനിൽ കൊറോണയുടെ ആവിർഭാവം അവിടുത്തെ ചില ഡോക്ടർമാർ സംശയിച്ചത് അസാധാരണമായ തരത്തിലുള്ള ന്യുമോണിയ ചില രോഗികളിൽ കണ്ടത് കൊണ്ടാണ്. ലീ വെൻ ലിയാങ് എന്ന നേത്രരോഗ വിദഗ്ധൻ ജോലി ചെയ്തിരുന്ന സെൻട്രൽ ഹോസ്പിറ്റലിലെ ഡോക്ടർമാർ സാർസ് പോലെയുള്ള ലക്ഷണങ്ങൾ ഒരു രോഗിയിൽ കണ്ടെത്തി. ലീ ഇത് മറ്റുള്ളവരുമായി പങ്കുവച്ചു. അതെ സമയം തന്നെ മറ്റു ചില പ്രാദേശിക ആശുപത്രികളിൽ നിന്നും സമാനമായ രോഗലക്ഷണങ്ങളുള്ളവരെ കണ്ടെത്തിയത് വുഹാനിലെ സെന്റർ ഫോർ ഡിസീസ് കൺട്രോളും റിപ്പോർട്ട് ചെയ്തു. ഇതൊരു വ്യാജവാർത്തയാണെന്ന തരത്തിൽ ലീ അധികൃതരുടെ ഭാഗത്ത് നിന്ന് നടപടികൾ നേരിടുകയും ചെയ്തു. 2019 ഡിസംബറിലായിരുന്നു അത്. ഏതാനും ആഴ്ചകൾ കഴിഞ്ഞ് 2020 ഫെബ്രുവരിയിൽ ആശുപത്രി സേവനത്തിനിടയിൽ ഇതേ രോഗം ബാധിച്ച് ലീ മരണമടയുകയും ചെയ്തു. 2002ലുണ്ടായ സാർസ് രോഗത്തിന്റെ സമാനതകൾ ഇതിനുണ്ടായിരുന്നു എങ്കിലും പുതിയ രോഗത്തിന്റെ ഉത്ഭവം എന്ന അഭ്യൂഹം പരന്നു. ഈ അഭ്യൂഹം പരത്തിയത് ഒരു കുറ്റമായാണ് അധികാരികൾ കണ്ടതെങ്കിലും അഭ്യൂഹം എപ്പിഡെമിയോളജിയിൽ വളരെ വിലപ്പെട്ടതാണ്. അഭ്യൂഹങ്ങൾ തള്ളിക്കളയാൻ പാടില്ലെന്നത്എപ്പിഡെമിയോളജിയുടെ ഒരു തത്വമാണ്. ചരിത്രത്തിൽ, അഭ്യൂഹങ്ങളാണ് പിന്നീട് വിലപ്പെട്ട കണ്ടുപിടിത്തങ്ങളായി രോഗചികിത്സയിലും പ്രതിരോധത്തിലും മുന്നേറ്റങ്ങൾ ഉണ്ടാക്കിയിട്ടുള്ളതെന്ന് കാണാം. എന്നാൽ, നിഗമനത്തിലെത്തുന്നതിനുമുമ്പ് നിരീക്ഷണങ്ങളും പരീക്ഷണങ്ങളും നടത്തേണ്ടതുണ്ട്.

രോഗകാരണമായ വൈറസിന്റെഘടന താമസിയാതെ കണ്ടെത്തി അതിന് SARS - COV 2 അഥവാ COVID 19 എന്ന് WHOനാമകരണംചെയ്യുകയും ചെയ്തു. SARS COV1 ന് സമാനമാണെങ്കിലും ഇതിന്റെ ജനിതക ഘടന മുപ്പതു ശതമാനത്തോളം വ്യത്യസ്തമായി കണ്ടെത്തി. ചൈനയിലെ ചില വവ്വാലുകളിൽ കാണുന്ന വൈറസുകളോടാണ് ഇതിന് കൂടുതൽ സാമ്യമുള്ളത്. വൈറസുകളുടെ രൂപഘടനാശാസ്ത്ര വിഭാഗം(Viral taxonomy) ഇതിന്റെ സവിശേഷതകൾ രേഖപ്പെടുത്തി, ഇവർക്ക്സ്വന്തമായ ഐഡന്റിറ്റി നൽകി. ഇന്നിപ്പോൾ ഈ രോഗം ആവിർഭവിച്ചിട്ട് ഒരു വർഷം കഴിഞ്ഞു. ആദ്യമൊക്കെ ചികിത്സകർ പോലും ഭയപ്പെട്ടു എങ്കിലും ഇപ്പോൾ സാധാരണ രോഗം പോലെ ഇത് നമ്മുടെ ആശുപത്രികളിലും കൈകാര്യം ചെയ്തു വരുന്നു. രോഗം പകരാതിരിക്കാനുള്ള മുൻകരുതലുകൾ ചികിത്സകരടക്കം എല്ലാവരും കൈക്കൊള്ളുന്നു എന്നുമാത്രം. ഇത് ചികിത്സാ സംവിധാനങ്ങളിലും ജനങ്ങളുടെ ജീവിത ശൈലിയിലുമുണ്ടാക്കിയ പ്രത്യാഘാതം മറ്റൊരു വലിയ വിഷയമാണ്. രോഗചികിത്സയിൽ ഇതൊരു സാധാരണ സംഭവമായി മാറി കൊണ്ടിരിക്കുന്നു എന്നതിനർത്ഥം ക്ലിനിക്കൽ ആയി രോഗത്തെ നേരിടാനുള്ള പ്രാപ്തി ആരോഗ്യവ്യവസ്ഥ കൈവരിച്ചു എന്നാണ്. എന്നാൽ, സൂക്ഷ്മതകളിലുള്ള ഗവേഷണങ്ങൾ തുടർന്നുകൊണ്ടുമിരിക്കും.
പുതിയ രോഗം കണ്ടെത്തുന്നത് എങ്ങനെ?
ക്ലിനിക്കൽ മെഡിസിനെസ്വസ്ഥവും സ്ഥിരവുമാക്കുന്ന സയൻസാണ് എപ്പിഡെമിയോളജി. എപ്പിഡെമിയോളജി ഇല്ലാതെ ക്ലിനിക്കൽ മെഡിസിൻ സാധ്യമല്ലെന്ന് നമുക്ക് ഓർമ വരുന്നത് പുതിയ രോഗങ്ങൾ ആവിർഭവിക്കുമ്പോഴാണ്. ഈ നൂറ്റാണ്ടിൽ, സാർസ്, മെർസ്, തുടങ്ങിയ രോഗങ്ങളുണ്ടായെങ്കിലും അതിന്റെ വ്യാപ്തി ചില സ്ഥലങ്ങളിൽ ഒതുങ്ങി നിന്നു. കഴിഞ്ഞ നൂറ്റാണ്ടിൽ വ്യാപിച്ച HIV പല പ്രത്യേകതകൾ കൊണ്ടും വലിയ ശ്രദ്ധ നേടി. ഇതുവരെ അറിയപ്പെടാത്ത പുതിയ രോഗങ്ങളുണ്ടാവുമ്പോൾ അത് ശ്രദ്ധിക്കപ്പെടുക എന്നതും, അഭ്യൂഹങ്ങളും പ്രധാനമാണ്. അമേരിക്കയിൽ ലോസ് ഏഞ്ചൽസിലെ ഒരു ആശുപത്രിയിൽ എൺപതുകളിൽ സ്വവർഗാനുരാഗികളിൽ കണ്ട പ്രത്യേക തരം ന്യുമോണിയ ആണ് പുതിയ ഒരു രോഗത്തിന്റെ ആവിർഭാവത്തിലേക്ക് വിരൽ ചൂണ്ടിയത്. ഇത് ആദ്യം കണ്ടത് സ്വവർഗാനുരാഗികളിലായതു കൊണ്ട് സ്വവർഗ ലൈംഗികതയാണ് രോഗം പരക്കുന്നതിന് കാരണം എന്ന് കുറെ കാലം കരുതി പോന്നു. പിന്നീട് ആൺ- പെൺ ബന്ധങ്ങളിലൂടെയാണ് ലോകത്തിൽ കൂടുതലും രോഗം വ്യാപിക്കുന്നതെന്ന് എപ്പിഡെമിയോളജിക്കൽ പഠനങ്ങൾ കണ്ടെത്തി. ലൈംഗികന്യൂനപക്ഷങ്ങളോടുള്ള അവജ്ഞ വർധിപ്പിച്ച തെറ്റിദ്ധാരണ മാറ്റിയെടുക്കാനുതകിയത് എപ്പിഡെമിയോളജിയാണെന്നതും ഓർമിക്കാവുന്നതാണ്.

ഇതുവരെ കാണാത്ത പുതിയ രോഗലക്ഷണങ്ങളുണ്ടാവുന്നത് എങ്ങനെയാണ് നമ്മൾ തിരിച്ചറിയുന്നത്? പുതിയ ഒരു രോഗം ഉണ്ടാകുമ്പോൾ അതെങ്ങനെയാണ് നമ്മൾ കണ്ടെത്തുന്നത്? സാധാരണ ഓരോ രോഗത്തിനും ഉണ്ടാകാവുന്ന ലക്ഷണങ്ങൾ നൂറു കണക്കിന് രോഗികളിൽ ആവർത്തിച്ചുറപ്പിച്ച് ഡയഗ്നോസിസിനുള്ള രീതി കണ്ടെത്തുന്നത് എപ്പിഡെമിയോളജി എന്ന സയൻസാണ്.
എപ്പിഡെമിയോളജിയും മറ്റു സയൻസ് പഠനശാഖകളും വികസിക്കുന്നതിനു മുമ്പ് അഭ്യൂഹങ്ങളെയും നിരീക്ഷണങ്ങളെയും അടിസ്ഥാനപ്പെടുത്തിയാണ് ചികിത്സ നടത്തിയിരുന്നത്. ഇപ്പോഴും അറിവുൽപാദനത്തിൽ ഈ രണ്ട് ഘടകങ്ങളും പ്രധാനങ്ങളായി നില കൊള്ളുന്നു. പിന്നെ എന്താണ് വ്യത്യാസമുണ്ടാക്കുന്നത്? മറ്റു വിജ്ഞാനമേഖലകളിൽ ഉണ്ടാകുന്ന അറിവുകളെ തുറന്ന മനസ്സോടെ സ്വീകരിച്ചാണ് എപ്പിഡെമിയോളജി വികസിക്കുന്നതെന്നതാണ് വ്യത്യാസമുണ്ടാക്കുന്നത്. പല ജ്ഞാന സമ്പാദനരീതികളും അടഞ്ഞ വ്യവസ്ഥകളായി നിലനിർത്തിപോരുന്നു. അറിവുണ്ടാക്കാനുള്ള സൗകര്യത്തിനായി രൂപപ്പെടുത്തിയ കാറ്റഗറികൾ ആത്യന്തിക സത്യങ്ങളായി എണ്ണപ്പെട്ടതാണ് ഇതിനൊരു കാരണം. ഗ്രീക്ക് മെഡിസിനിൽ രക്തം, കഫം, ബൈലുകൾ എന്നിവ രോഗത്തിനടിസ്ഥാനമായി കരുതിയിരുന്നു. സമാനമായ രീതി മിക്കവാറും ലോകത്തിലെ എല്ലാ സ്ഥലങ്ങളിലും കാണുന്നുണ്ട്. മറ്റു അറിവുകൾ ഇല്ലാത്ത സമയത്ത് ഈ നിരീക്ഷണങ്ങൾ നിഗമനങ്ങളിലെത്തുന്നതിനും ചികിത്സക്കും സഹായിച്ചിരുന്നിരിക്കാം. എന്നാൽ, മൈക്രോബയോളജി പോലെയുള്ള പുതിയ ശാസ്ത്രശാഖകളുടെ കണ്ടെത്തലുകൾ രോഗശാസ്ത്രത്തിൽ പുതിയ വാതിലുകൾ തുറന്നിട്ടു. റോബർട്ട് കോക്ക്, ലൂയി പാസ്റ്റർ , തുടങ്ങിയവർ പത്തൊമ്പതാം നൂറ്റാണ്ടിൽ മൈക്രോബുകളും രോഗവും തമ്മിലുള്ള ബന്ധം ആവിഷ്കരിച്ചു. ഇതൊക്കെ സ്വീകരിച്ചുകൊണ്ടാണ് എപ്പിഡെമിയോളജി വികസിച്ചത്.
അടിസ്ഥാനപരമായി എണ്ണലും, തരം തിരിക്കലും താരതമ്യപ്പെടുത്തലുമാണ് എപ്പിഡെമിയോളജി ചെയ്യുന്നത്. സമാന സ്വഭാവമുള്ളവയെ ഒരു ഗ്രൂപ്പായി തിരിക്കുമ്പോൾ അസാധാരണമായി കാണുന്നത് നമ്മൾ മാറ്റിവെക്കും. കറുത്ത പയർ ചെടികളിൽ നിന്ന് വിളവെടുക്കുന്നതിനിടെ ഒരു ചെടിയിൽ ചുവന്ന പയർ മണികൾ കണ്ടാൽ നമ്മൾ ശ്രദ്ധിക്കുന്നത് പോലെയാണത്. ഇത് പോലെ ലളിതമായ ഒരു പ്രക്രിയ ഇതിലുണ്ട്. ലളിതമായ ആവർത്തനം നമ്മെ ബോറടിപ്പിക്കുകയും ചെയ്യാം. കണക്കെടുപ്പാണ് പ്രധാനമായും ഞങ്ങൾ എപ്പിഡെമിയോളജിസ്റ്റുകളുടെ ജോലി. സവിശേഷമായ ഒരു രോഗം കണ്ടെത്തിയാൽ പിന്നെ, അത് മറ്റുള്ളവരിലേക്ക് പകരുന്നുണ്ടോ എന്ന നിരീക്ഷണം പ്രധാനമാണ്. ചില രോഗങ്ങൾ പകരാത്തവയാണല്ലോ. അവ ആളുകളുടെ ആന്തരികമായ വ്യതിയാനങ്ങൾ മൂലമുണ്ടാകുന്നതാകും. അതിന്റെ പരിഹാരത്തിന് വ്യക്തിയിൽ ചികിത്സ നടത്തിയാൽ മതി. എന്നാൽ ചികിത്സ വികസിപ്പിക്കുമ്പോൾ അതിന്റെ ഫലപ്രാപ്തി നിർണ്ണയിക്കാൻ എപ്പിഡെമിയോളജി പഠനം വേണ്ടി വരും. ഉദാഹരണത്തിന് രക്താർബുദത്തിന് പുതിയ ഒരു മരുന്ന് കണ്ടെത്തിയാൽ നേരത്തെ ഉപയോഗിക്കുന്ന മരുന്നിൽ നിന്ന് അതിന്റെ ഫലം എത്രത്തോളം മെച്ചമാണെന്ന് കണ്ടെത്താൻ, ആവശ്യമായ അത്രയും എണ്ണം ആളുകളെ കണ്ടെത്തി രണ്ടായി തരം തിരിച്ച് രണ്ട് ഗ്രൂപ്പുകൾക്കും വ്യത്യസ്തമായ മരുന്നുകൾ നൽകി രണ്ടാമത്തേതിന്, ആദ്യത്തേതിനെ അപേക്ഷിച്ച് എത്രത്തോളം ഫലപ്രാപ്തി അധികമായി നൽകാൻ കഴിയുമെന്ന് നിർണയിക്കണം. ഇതിനായി എപ്പിഡെമിയോളജി ഉപയോഗപ്പെടുത്തുന്നത് ബയോസ്റ്റാറ്റിസ്റ്റിക്സ് എന്ന സയൻസാണ്. മറ്റു സയൻസുമായി കൈ കോർക്കുന്നിടത്താണ് എപ്പിഡെമിയോളജിയുടെ വിജയം.
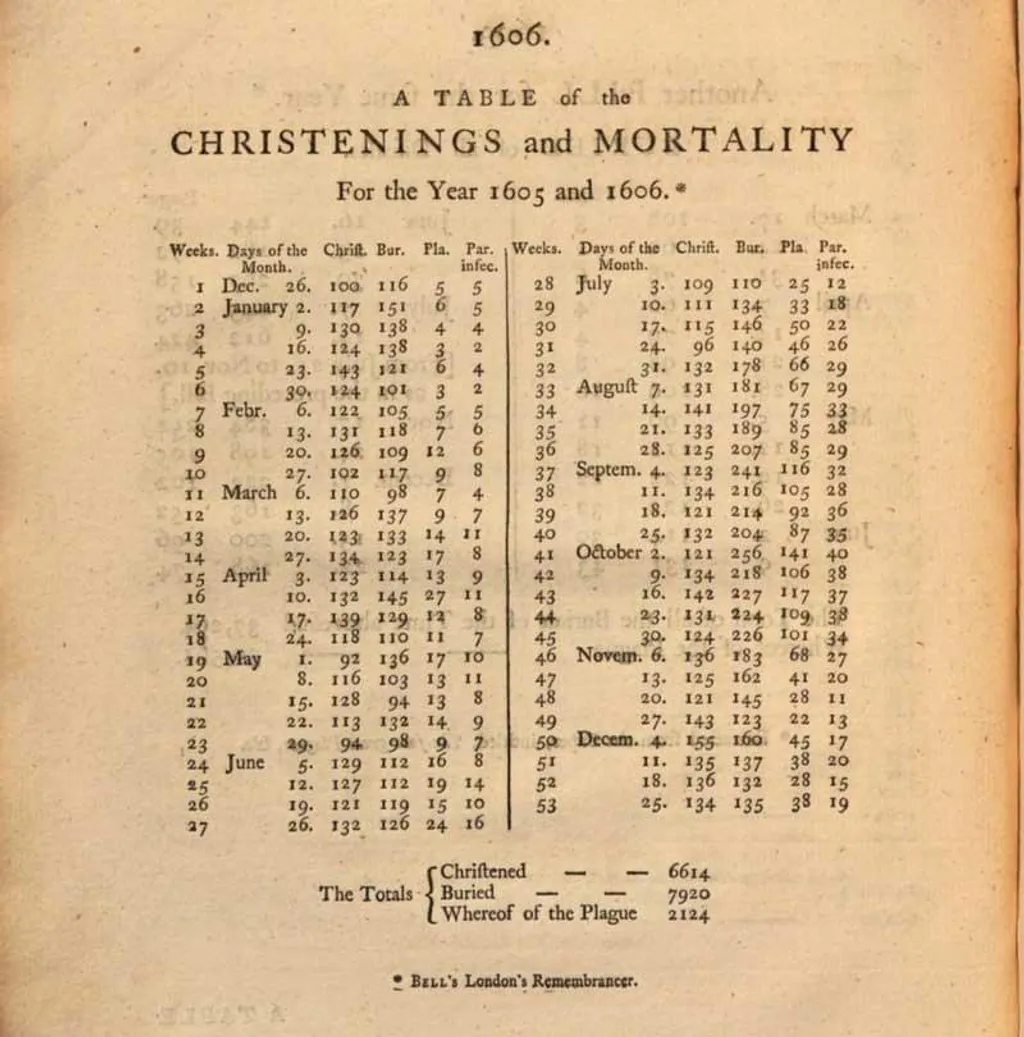
ജനനമരണക്കണക്കുകൾ പണ്ടേ ശേഖരിച്ചിരുന്നു എങ്കിലും അത് വിശകലനം ചെയ്ത് നിഗമനങ്ങളിലേക്കെത്താനുള്ള സയൻസിനു തുടക്കം കുറിച്ചത് പതിനേഴാം നൂറ്റാണ്ടിൽ ജീവിച്ചിരുന്ന ജനസംഖ്യാശാസ്ത്രജ്ഞനായ ജോൺ ഗ്രോണ്ട് ആണ്. അത് വരെ രോഗങ്ങളെ സംബന്ധിച്ച് നില നിന്നിരുന്ന പല തെറ്റിദ്ധാരണകളെയും മാറ്റാൻ ഗ്രോണ്ടിന്റെ കണക്ക് പഠനങ്ങൾ സഹായിച്ചു എന്നതാണ്. അദ്ദേഹത്തിന്റെ ""മോർട്ടാലിറ്റി ബില്ലുകളെപറ്റിയുള്ള നിരീക്ഷണങ്ങൾ'' എന്ന പുസ്തകം എപിഡെമിയോളജി പഠനങ്ങളുടെ തുടക്കങ്ങളിലൊന്നായി കണക്കാക്കാം. ജനനവും മരണവും സ്ത്രീകളിലും പുരുഷന്മാരിലും വ്യത്യസ്തമാണെന്ന നിരീക്ഷണം അദ്ദേഹമാണ് നടത്തിയത്. ജനസംഖ്യയിലെ സ്ത്രീപുരുഷാനുപാതം ഒരു പ്രധാന ആരോഗ്യസൂചികയായി ഇപ്പോൾ കണക്കാക്കുന്നുണ്ട്.
സംശയങ്ങൾ, കണ്ടെത്തലുകൾ
എപ്പിഡെമിയോളജി എന്നാൽ, ജനങ്ങളിലുള്ള പഠനമെന്നാണ്. ജനങ്ങളുടെ വ്യത്യസ്ത സ്വഭാവവിശേഷങ്ങളുമായി രോഗങ്ങളെ എങ്ങനെ ബന്ധപ്പെടുത്താമെന്നത് ഇതിന്റെ ഒരു പ്രധാന ഭാഗമാണ്. ഈ സ്വഭാവങ്ങൾ ചിലപ്പോൾ രോഗങ്ങളിലേക്ക് നയിക്കുന്നതായിരിക്കാം. ചിലപ്പോൾ അല്ലായിരിക്കാം. ഇതൊക്കെ കണക്കുകൾ വിശകലനം ചെയ്യുന്നതിലൂടെ മാത്രമേ കണ്ടെത്താനാവൂ. ഇങ്ങനെ നിർണ്ണയിക്കുന്നതിന്റെ ഒരു ചരിത്രം നമ്മുടെ മുന്നിലുണ്ട്. അത് പരിശോധിക്കുക വഴി, ഇപ്പോൾ കോവിഡിന്റെ കാര്യത്തിൽ പരിഗണിക്കേണ്ടതെന്തൊക്കെയാണെന്നുള്ള സൂചനകൾ നമുക്ക് ലഭിക്കും. രോഗം പകരുന്ന രീതികളെ സംബന്ധിച്ചും ഇങ്ങനെ തന്നെയാണ്. നിരീക്ഷണവും മുൻ പരിജ്ഞാനവും അത് മനസ്സിലാക്കാനുപയോഗിക്കാം. അതിലും കണക്കുകളും താരതമ്യ പഠനങ്ങളും ആവശ്യമെങ്കിൽ ഉപയോഗിക്കാം. ശ്വാസകോശത്തിൽ നിന്നുള്ള ഭാരം കൂടിയ (droplet) സ്രവകണികകൾ രോഗം പരത്തുന്നു എന്നത് ആദ്യം മുതൽ തന്നെ സ്ഥിരീകരിച്ചതാണ്. അതേസമയം, കണികകൾ തീരെ ചെറുതായാലും (aerosol) രോഗം പകരുമോ എന്ന കാര്യത്തിൽ ദീർഘകാലം സംശയങ്ങൾ നിലനിന്നിരുന്നു. അങ്ങനെയാണെങ്കിൽ കുറെ കൂടി വേഗത്തിൽ രോഗവ്യാപനം നടക്കും. അപ്പോൾ നമ്മളെടുക്കുന്ന മുൻകരുതലുകളിലും വ്യത്യാസമുണ്ടാകും. ഇതൊക്കെ കൃത്യമായി കണക്കാക്കാൻ എപ്പിഡെമിയോളജിക്കൽ പഠനങ്ങൾ വേണ്ടി വരും.
കോവിഡ് പാൻഡെമിക്കിൽ പ്രധാനമായും നമ്മെ അലട്ടിയ പ്രശ്നം സഞ്ചാരമായിരുന്നു. വിമാനം വഴി സഞ്ചരിച്ചവരിലാണ് ആദ്യം ഇത് കൂടുതലായി പകർന്നത്. അതുകൊണ്ടുതന്നെ രാജ്യാന്തര യാത്രകളിൽ ക്വാറന്റൈൻ ഏർപ്പെടുത്തുക എന്നതും സഞ്ചാരങ്ങളിലുള്ള നിയന്ത്രണവും അടിയന്തിരമായി സ്വീകരിക്കേണ്ടി വന്നു. അതോടൊപ്പം തന്നെ പകർച്ചയുടെ രീതികൾ ജനങ്ങളെ പഠിപ്പിക്കുകയും പ്രധാനമായിരുന്നു. ക്വാറന്റൈൻ എന്നത് ഇന്നത്തെ എപിഡെമിയോളജിക്കും സൂക്ഷ്മാണുശാസ്ത്രത്തിനും മുമ്പുതന്നെ പല രാജ്യങ്ങളും ഏർപ്പെടുത്തിയിരുന്ന നിയന്ത്രണോപാധിയാണ്. പ്ലേഗ് മഹാവ്യാപനം നടന്ന കാലത്ത് തന്നെ അത് സഞ്ചാരവുമായി ബന്ധപ്പെടുത്തി കണ്ടിരുന്നു. എന്നാൽ, അന്ന് സൂക്ഷ്മാണുക്കളാണ് അതിന് കാരണം എന്ന് മനസ്സിലാക്കിയിരുന്നില്ല. ""മിയാസ്മാ'' എന്ന ദോഷം ഇത് വ്യാപിക്കുന്നതിനു കാരണമായി കരുതി. രോഗം പരത്താനിടയുള്ള സഞ്ചാരികളെ മാറ്റി താമസിപ്പിക്കുന്ന രീതി അന്ന് തന്നെ ആവിഷ്കരിച്ചു. ഇപ്പോഴും നമ്മൾ രോഗ നിയന്ത്രണത്തിന് ഈ രീതി ഉപയോഗപ്പെടുത്തുന്നു. എന്നാൽ, സയൻസ് വികസിക്കുകയും സഞ്ചാരവും വികസനവും രോഗങ്ങളും വളരുകയും ചെയ്ത സാഹചര്യത്തിൽ ഓരോ രോഗത്തിനും കൃത്യമായി വേണ്ടി വരുന്ന ക്വാറന്റൈൻ ദിവസങ്ങൾ കണക്കാക്കാൻ ഇപ്പോൾ കഴിയുന്നുണ്ട്. എല്ലാ രോഗങ്ങൾക്കും ഇതാവശ്യമില്ലെന്നും ഏതൊക്കെ രോഗങ്ങൾക്ക് ആവശ്യമെന്നും കണ്ടെത്താൻ സാധിക്കുന്നു. ഇത് എപ്പിഡെമിയോളജിയുടെ നേട്ടമാണ്.

രോഗവ്യാപനത്തിന്റെ ആദ്യ ഘട്ടത്തിൽ, ആദ്യത്തെ രോഗിയെ നമ്മൾ കണ്ടെത്തുന്നതിനുമുമ്പേ നിരീക്ഷണ സംവിധാനങ്ങളും കണക്കെടുപ്പിനുള്ള ഒരുക്കങ്ങളും നടത്താൻ കേരളത്തിന് കഴിഞ്ഞു എന്നത് നമ്മൾ എപ്പിഡിയോളജിക്ക് കൊടുത്ത പ്രാധാന്യം മൂലമാണ്. വളരെയധികം ജനസാന്ദ്രത ഉള്ള കേരളത്തിൽ രോഗ വ്യാപ്തിയും അതിന്റെ ഫലമായുണ്ടാകാമായിരുന്ന ആശുപത്രി തകർച്ചകളും വർധിച്ച മരണങ്ങളും നമുക്ക് ഒഴിവാക്കാൻ കഴിഞ്ഞതും ഇതിന്റെ ഫലമായാണ്. ആദ്യ കാലത്തെ ആശുപത്രി ഡേറ്റപരിശോധിക്കുമ്പോൾ കാണുന്നത്, രോഗം സംശയിക്കുന്നവരുടെ (suspect) എണ്ണമാണ് കൂടുതലായിരുന്നതെന്നാണ്. അതിലേക്ക് ഒരു മഷിത്തുള്ളി വന്നു പതിച്ചത് പോലെയാണ് ആദ്യരോഗിയെ പകർത്തിയത്. മഷിനിറത്തിന്റെ പൊട്ട് തെളിഞ്ഞ വെള്ളത്തിൽ പടരുമ്പോൾ, പെട്ടെന്ന് തന്നെ തെളിഞ്ഞ വെള്ളം മുഴുവൻ നീലയാകുന്നതു പോലെ ഇപ്പോൾ ഡാറ്റ എടുത്താൽ സംശയിക്കുന്നവരേക്കാൾ വളരെ കൂടുതൽ രോഗികൾ നിറഞ്ഞിരിക്കുകയാണ്. ആശുപത്രിയിൽ അഡ്മിറ്റ് ചെയ്യപ്പെട്ടവരുടെ ഡാറ്റയുടെ കാര്യമാണ് സൂചിപ്പിച്ചത്. ഒരു വർഷം കൊണ്ട് ആശുപത്രി ഡാറ്റയിൽ വന്ന ഈ മാറ്റം രോഗവ്യാപനത്തിന്റെ ചരിത്രവും, അതെങ്ങനെ എപ്പിഡെമിയോളജി, ഒപ്പിയെടുക്കുന്നു എന്നതും കൂടിയാണ് കാണിക്കുന്നത്. ഈ മാറ്റത്തിന് കാരണം പുറത്തുനിന്ന് വന്നവരിൽ മാത്രം കണ്ടിരുന്നരോഗം സമൂഹത്തിലേക്ക് വ്യാപിച്ചത്, ടെസ്റ്റ് സംവിധാനം വർധിപ്പിച്ചത് മൂലം പെട്ടെന്ന് രോഗം തിരിച്ചറിയാനാവുന്നത്, പരിമിതമായ ആശുപത്രി സംവിധാനം രോഗികൾക്ക് മാത്രമായി കുറച്ചത് എന്നിങ്ങനെ പലതുമാണ്. ഈ ഘടകങ്ങളെല്ലാം കണക്കിലെടുത്ത് കൊണ്ടുള്ള നിരന്തരമായ എപ്പിഡെമിയോളജിക്കൽ പഠനമാണ് പ്ലാൻ ഉണ്ടാക്കാൻ സഹായിക്കുന്നത്.
വിമർശനങ്ങളും പരിശോധിക്കണം
രോഗം കേരളത്തിൽ വരുന്നതിനു മുമ്പേ ആശുപത്രികളിൽ പ്രതിരോധ സംവിധാനങ്ങൾ ഒരുക്കുകയും "ബ്രെക് ദ ചെയ്ൻ' ക്യാംപയിനിലൂടെ ജനങ്ങൾക്കിടയിൽ അവബോധമുണ്ടാക്കുകയും ചെയ്തു. ആദ്യ കാലം മുതൽ നമ്മൾ സ്വീകരിച്ചുവന്ന പ്രതിരോധ തന്ത്രങ്ങളും ചികിത്സാ സംവിധാനങ്ങളും പൂർണമായും എപ്പിഡെമിയോളജി പഠനങ്ങളെ ആശ്രയിച്ചിരിക്കുന്നു. അവയിൽ കൂടുതലും നേരത്തെയുള്ള പഠനങ്ങളെയും മറ്റു രാജ്യങ്ങളിൽ ഇപ്പോൾ നടക്കുന്ന പഠനങ്ങളെയും ആശ്രയിച്ചാണുള്ളത്. എന്നാൽ, സ്ഥാപനങ്ങളിൽ മൈക്രോ പ്ലാനുകൾ ഉണ്ടാക്കുമ്പോൾ, ഫൈൻ ട്യൂൺ ചെയ്യാൻ നമ്മുടെ കണക്കുകൾ വിശകലനം ചെയ്യേണ്ടി വരും. സുരക്ഷിതമാർഗങ്ങളുടെ വ്യാപകമായ ഉപയോഗം ആശുപത്രിയി ജീവനക്കാരിൽ പോലും പ്രായോഗികമായത് കോവിഡിന് ശേഷമാണ്. N 95 മാസ്ക് ഒക്കെ ആശുപത്രി ജീവനക്കാർക്കു പോലും കോവിഡിന് മുമ്പ് അന്യമായിരുന്നു. നമ്മുടെ ആവശ്യങ്ങൾക്കനുസരിച്ച് വേണ്ട പഠനങ്ങളും പ്രവർത്തനങ്ങളും നടത്താനായി എപ്പിഡെമിയോളജി ഉപയോഗപ്പെടുത്താവുന്നതാണ്. ആദ്യ കാലത്ത് ഒരാൾ സംശയാസ്പദമായി എയർ പോർട്ടിൽ വന്നിറങ്ങിയത് മുതൽ, പ്രത്യേകം സജ്ജീകരിച്ച വാർഡിലെത്തുന്നതു വരെയുള്ള അണുവിമുക്തമായ ഒരു സഞ്ചാര പാതയുടെ പ്രോട്ടോകോൾ ഉണ്ടാക്കാൻ സഹായിച്ചത് എപ്പിഡെമിയോളജിയിലുള്ള അവബോധമാണ്.
രോഗങ്ങൾ നമ്മുടെ സമൂഹത്തിൽ വ്യാപിക്കുന്നത് ഓരോ ഘട്ടത്തിലും നമ്മൾ നിരീക്ഷിച്ചു കൊണ്ടിരുന്നു. 2020 ജനുവരി അവസാനം നമുക്ക് ആദ്യ രോഗി എത്തിയെങ്കിലും ആഗസ്ത് വരെ ഇവിടെ സമൂഹ വ്യാപനം ഉണ്ടായി എന്ന് പറയാൻ കഴിയില്ല. മിക്കവാറും രോഗം വന്നത് മറ്റു രാജ്യങ്ങളിൽ നിന്നോ പിന്നീട് മറ്റു സംസ്ഥാനങ്ങളിൽ നിന്നോ ആയിരുന്നു. ഇത് സമൂഹത്തിൽ വ്യാപിക്കുന്നുണ്ടോ എന്നറിയാൻ രോഗിയുമായി ബന്ധപ്പെടുന്നവരെയും ചുറ്റുമുള്ളവരെയും നിരീക്ഷിച്ചു കൊണ്ടിരുന്നു. ആദ്യ ഘട്ടത്തിൽ കുടുംബാംഗങ്ങൾക്ക് മാത്രമാണ് ഇത് പകർന്നത്. ചില സ്ഥലങ്ങളിൽ ഒതുങ്ങി കേന്ദ്രീകരണം അഥവാ ക്ലസ്റ്ററിംഗ് കണ്ടു. ഇപ്പോഴും ക്ലസ്റ്റർ പഠനങ്ങൾ തുടർന്ന് കൊണ്ടിരിക്കുന്നു. ആഗസ്റ്റിന് ശേഷം കൂടുതൽ കേസുകൾ കണ്ടെത്താൻ തുടങ്ങി. ഒക്ടോബറിൽ ഇത് ഏറ്റവും കൂടുതലാവുകയും, പിന്നീട് കുറയുകയും ചെയ്തു. തെരഞ്ഞെടുപ്പിന് ശേഷം ഒരു വലിയ കയറ്റം പ്രതീക്ഷിച്ചു എങ്കിലും ചെറിയ വർധനവ് മാത്രമേ ഉണ്ടായിട്ടുള്ളൂ. എണ്ണത്തിലുണ്ടാവുന്ന മാറ്റങ്ങളും ഉണ്ടായേക്കാവുന്ന മാറ്റങ്ങളും നിരന്തരം നിരീക്ഷിച്ചാണ് ജില്ലാ തലത്തിലും മറ്റും വിഭവങ്ങൾ ഏറ്റവും യോജിച്ച തരത്തിൽ ഉപയോഗപ്പെടുത്താനുള്ള പ്ലാനുണ്ടാക്കുന്നത്. അങ്ങനെ എപ്പിഡെമിയോളജി, സിസ്റ്റം, മാനേജ്മെന്റ് ഇവയുമായും ബന്ധപ്പെടുന്നു. ഇപ്പോൾ എപ്പിഡെമിയോളജി ഏറ്റവും കൂടുതൽ കൈ കോർക്കുന്നത് ഇൻഫർമേഷൻ ടെക്നോളജിയുമായാണ്. കോവിഡ് സാഹചര്യം അത് വളരെയധികം ആവശ്യമാക്കി തീർത്തു.

ഒപ്പം തന്നെ എപ്പിഡെമിയോളജിയോടുള്ള വിമർശനങ്ങളും പരിശോധിക്കേണ്ടതുണ്ട്. ഇതിന് കൃത്യമായ സൈദ്ധാന്തികാടിത്തറ ഇല്ലെന്നതാണ് പ്രധാന വിമർശം. പ്രായോഗികമായ ആവശ്യങ്ങളിൽ നിന്ന് ഉരുത്തിരിഞ്ഞ് വന്നതാണത്. കുലമഹിമ അവകാശപ്പെടാനില്ല. കുലമഹിമയുടെ കാലം കഴിഞ്ഞു എന്നാണ് ഞാൻ കരുതുന്നത്. എന്നാൽ, ഇഷ്ടം പോലെവളക്കാമെന്നത് കൊണ്ട് രാഷ്ട്രീയമായ ആവശ്യങ്ങൾക്കായി ഇത് ഉപയോഗപ്പെടുത്തുന്നു എന്ന വാദം ശ്രദ്ധിക്കേണ്ടതാണ്. സൈദ്ധാന്തിക അടിത്തറയേക്കാൾ ഓരോ പഠനത്തിലും ഇടപെടലിലും ജാഗ്രത പുലർത്തുന്നതാണ് കൂടുതൽ അഭികാമ്യം. പൊതുജനാരോഗ്യ തീരുമാനങ്ങളിൽ ആധികാരികത ഉറപ്പിക്കുന്നതിനുള്ള ഉപാധിയായി ഇത് ഉപയോഗപ്പെടുത്തുന്നു എന്നതാണ് മറ്റൊരു വിമർശം. സയൻസിന്റെ പേരിൽ, പക്ഷപാതിത്വം നിലനിർത്തുകയും വിഭവങ്ങൾക്ക് പ്രാപ്യത ഇല്ലാത്തവരുടെ പ്രശ്നങ്ങളെ അദൃശ്യമാക്കുകയും ചെയ്യുക എന്നത് പ്രശ്നമാണ്. കോവിഡ് സാഹചര്യത്തിൽ പ്രവാസി തൊഴിലാളികൾക്ക് സൗകര്യങ്ങളൊരുക്കാതെ പെട്ടെന്നൊരു ദിവസം അവരെ പെരുവഴിയിൽ തള്ളി വിട്ടതിന് രോഗനിയന്ത്രണം ന്യായീകരണമായി എന്നത് ഏറ്റവും അടുത്ത ഉദാഹരണമാണ്. സമൂഹത്തിൽ നില നിൽക്കുന്ന അസമത്വങ്ങൾ കണക്കിലെടുക്കാതെ, ഉപരിപ്ലവമായി പരിഹാരങ്ങൾ സ്ഥാപിച്ചെടുക്കാനുള്ള പ്രവണത കാണുന്നുണ്ട്. അസമത്വങ്ങൾ അവയുടെ സാമൂഹ്യ രാഷ്ട്രീയ വശങ്ങൾ പരിശോധിക്കാതെ സ്വാഭാവികമെന്നോണം അവതരിപ്പിക്കുന്നു. വികസനത്തിൽ പിന്നോക്കമുള്ള രാജ്യങ്ങളിൽ ടെക്നോളജിയും സയൻസും പുറത്ത് നിന്ന് ഏൽപ്പിക്കുന്നത് മൂലം തനതു പ്രശ്നങ്ങളുമായി ചേർന്നുള്ള അതിന്റെ വളർച്ച തടസ്സപ്പെടുന്നു.എന്നാൽ ലാറ്റിൻ അമേരിക്കയും ചില കിഴക്കൻ രാജ്യങ്ങളുമൊക്കെ അവരുടെ സാഹചര്യങ്ങളുമായി ചേർത്ത് വച്ചു കൊണ്ട് തന്നെ എപ്പിഡെമിയോളജി പ്രയോജനപ്പെടുത്തുന്നുണ്ട്. പക്ഷെ, വിജ്ഞാനലോകത്ത് ഇവയൊന്നും അധികമായി മുന്നിലേക്ക് വരുന്നില്ല. വരുന്നതുതന്നെ വളരെ പതിയെയാണ്. രോഗത്തിന്റെ സാമൂഹിക നിർണയഘടകങ്ങൾ, സാർവ്വത്രികാരോഗ്യം, തുടങ്ങിയ സങ്കൽപനങ്ങൾ ലോകാരോഗ്യസംഘടന വഴി പ്രചരിക്കുന്നത്, ഇത് ചെറുതായി കിനിഞ്ഞിറങ്ങുന്നതിന്റെ സൂചനയാണ്. എന്നാൽ, അവയെ വെല്ലുന്ന തരത്തിലാണ് സാമ്പത്തിക നിർണയം ഇന്നത്തെ ലോകത്ത്ആധിപത്യം പുലർത്തുന്നത്. ഇത് അഭിമുഖീകരിക്കേണ്ടത് സയൻസിന്റെയോ എപ്പിഡെമിയോളജിയുടെയോ, ചട്ടക്കൂടിനകത്ത് വച്ചല്ല, രാഷ്ട്രീയത്തിലും സാമൂഹികതയിലുമാണ്. എന്നാൽ, അറിവുൽപ്പാദനത്തിൽ, മുൻധാരണകളെയുംവിതരണത്തെയും, വ്യാഖ്യാനത്തെയുംരാഷ്ട്രീയ പക്ഷപാതിത്വം എങ്ങനെ സ്വാധീനിക്കുന്നു എന്നത് ഈ മേഖലയിൽ പ്രവർത്തിക്കുന്നവർ നോക്കി കാണണം. കൂടുതൽ മേഖലകളുമായി കൈ കോർത്തു വളരാൻ കോവിഡ്നല്ല അവസരം ഒരുക്കിയിരിക്കുന്നു. അസമത്വങ്ങളെ തുറന്നു കാട്ടിയും, സ്ഥാപനങ്ങളുടെ ഘടനയെ വെല്ലുവിളിച്ചും ജ്ഞാനോൽപ്പാദന രീതികളെ നവീകരിക്കാൻ നിർബ്ബന്ധിതമാക്കിയും കോവിഡ് ആരോഗ്യമേഖലയെ മറ്റു മണ്ഡലങ്ങളിലേക്ക് ഒലിച്ചുകൊണ്ടുപോകുന്നു. വാക്സിൻ ഉൽപാദന മേഖലയിലടക്കം ജനിതകപഠനങ്ങൾക്ക് പ്രാധാന്യമേറുന്നു. കോവിഡ് ആദ്യ ഘട്ടത്തിൽ ഉത്കണ്ഠയും സമ്മർദ്ദവും, പിന്നീട് വിഷാദവും വ്യാപിപ്പിച്ചതിനാൽ മാനസികാരോഗ്യത്തിലും ഏറെ ശ്രദ്ധിക്കേണ്ടി വരുന്നു.
ജനറ്റിക് എപ്പിഡെമിയോളജി, മെന്റൽ ഹെൽത്ത് എപ്പിഡെമിയോളജി എന്നിങ്ങനെ എപ്പിഡെമിയോളജി പലയിടങ്ങളിലായി വികസിക്കുകയാണ്. സ്ലോവേനിയൻ ഫിലോസഫർ സ്ലാവോയ് സിസെക്കിനെ പോലെയുള്ള രാഷ്ട്രീയ ചിന്തകർ, കോവിഡിനുശേഷം ടെക്നോളജിക്ക് പ്രാമുഖ്യമുള്ള പോസ്റ്റ് -ഹ്യുമൻ കാലം വിഭാവനം ചെയ്യുന്നു. അവിടെ നൈതികമൂല്യങ്ങൾ മാറ്റിയെഴുതേണ്ടി വരാം. എപ്പിഡെമിയോളജി പോലെ തുറന്നിരിക്കുന്ന സയൻസിന് ഒരു വശത്ത് ടെക്നോളജിയെ ഉൾക്കൊള്ളാനും മറുവശത്ത് നൈതികവും നവീനവുമായ കാഴ്ചകളെചേർത്ത് പിടിക്കാനും കഴിയും. ദൃഢമായ ചട്ടക്കൂടില്ലാത്തത് കൊണ്ട് വളരാനുള്ള സാധ്യത അത് നമുക്കുമുന്നിൽ തുറന്നുവക്കുന്നു.▮

