ഇപ്പോൾ ആസ്ത്രേലിയയിൽ പൊതുവെയും വിക്ടോറിയയിൽ പ്രത്യേകിച്ചും കോവിഡ് നിയന്ത്രണവിധേയമായിരിക്കുന്നു. വിദേശത്തുനിന്ന് വന്ന കുറച്ച് ആസ്ത്രേലിയൻ പൗരൻമാരും, അവരിൽ നിന്ന് വൈറസ് പകർന്നുകിട്ടിയ ചുരുക്കം ചിലരും മാത്രമേ രോഗബാധിതരായുള്ളൂ. ലോക്ക്ഡൗൺ നിയമങ്ങൾ ഇളവോടെ തുടരുന്നു. ഇപ്പോൾ വീട്ടിൽ ഒരു ദിവസം പതിനഞ്ചു പേർക്ക് വരെ വരാം. സാമൂഹ്യവ്യാപനം ഉണ്ടാകുകയും, രോഗികളുടെ എണ്ണം കൂടുകയും ചെയ്ത സമയത്ത് കടുത്ത നിയന്ത്രണങ്ങളാണ് സർക്കാർ കൊണ്ടുവന്നത്. അവശ്യസാധങ്ങൾ വിൽക്കുന്ന കടകളൊഴിച്ച് എല്ലാം അടഞ്ഞു കിടന്നു. (മദ്യഷോപ്പുകൾ തുറന്നിരുന്നു എന്നത് വിരോധാഭാസമാകാം)
വീട്ടിൽ സന്ദർശകർ നിരോധിക്കപ്പെട്ടു. പോലീസ് ചെക്കിങ്ങിൽ പിടിക്കപ്പെട്ടാൽ ഒരു സന്ദർശകന് 1600 ഡോളർ (ഏതാണ്ട് 85,000 രൂപ) പിഴയായിരുന്നു ശിക്ഷ. രണ്ട് മന്ത്രിമാർക്കാണ് ലോക്ഡൗൺ നിയന്ത്രണങ്ങൾ പാലിക്കാത്തതിന് രാജി വെക്കേണ്ടി വന്നത്. നിയമങ്ങൾ തെറ്റിച്ച് രക്ഷപ്പെടുക വിരളമായ ഒരു സാദ്ധ്യതയാണിവിടെ. വലിയ ബിസിനസ് കരാറുകളിലോ, മൾട്ടിനാഷണൽ കമ്പനികളിൽ നടക്കുന്ന ഇടപാടുകളിലോ അഴിമതിയുണ്ടാകാം എന്നതൊഴിച്ചാൽ ദൈനംദിന ജീവിതത്തിൽ ഒരു പൗരൻ അഴിമതി നേരിടേണ്ടിവരുന്ന അവസ്ഥ ഏതാണ്ട് ഇല്ല എന്നുതന്നെ പറയാം. വ്യയാമം, ജോലി, വൈദ്യസഹായം, എമർജൻസി ഷോപ്പിംഗ് എന്നീ നാല് കാര്യങ്ങൾക്കായി മാത്രമേ വീട്ടിൽ നിന്ന് പുറത്തുപോകാൻ അനുവദിച്ചിരുന്നുള്ളു. ഷോപ്പിങ്ങിന് ഒരു വീട്ടിൽ നിന്ന് ഒരു സമയം ഒരാൾക്ക് മാത്രം. വിക്ടോറിയ സംസ്ഥാനത്ത് നാല് മാസത്തോളമാണ് ഈ നിയന്ത്രണങ്ങൾ കർശനമായി പാലിക്കപ്പെട്ടത്.

കോവിഡുമായി ബന്ധപ്പെട്ട്, ആസ്ത്രേലിയയെക്കുറിച്ച് പറയാവുന്ന പ്രധാന കാര്യങ്ങളിലൊന്ന്, ഇവിടുത്തെ അബോറിജിനൽസിനെക്കുറിച്ചാണ്. ആസ്ത്രേലിയയിലെ ഈ തദ്ദേശീയ ജനത ഇന്നും സാമൂഹ്യമായും, രാഷ്ട്രീയപരമായും, ആരോഗ്യത്തിന്റെ കാര്യത്തിലും പിന്നാക്കാവസ്ഥയിലാണ്. പതിനെട്ടാം നൂറ്റാണ്ടിലെ യൂറോപ്യൻ അധിനിവേശകാലത്ത് അവരോട് ചെയ്ത ക്രൂരതയുടെയും, മനുഷ്യത്വരഹിതമായ വിവേചനങ്ങളുടെയും അനന്തരഫലം ഇപ്പോഴും ആ ജനത അനുഭവിച്ചുകൊണ്ടിരിക്കുന്നു. 1788 ൽ 1.2 മില്യൺ ഉണ്ടായിരുന്നവർ 1930 ആയപ്പോഴേക്കും 50,000 മായി കുറഞ്ഞു. കൊന്നും, സ്വത്വമില്ലാതാക്കിയും, ശീലങ്ങളും, രോഗങ്ങളും അടിച്ചേൽപിച്ചും ഒരു ജനതയെ എങ്ങനെയൊക്കെ നശിപ്പിക്കാമോ, അതെല്ലാം ആസ്ത്രേലിയയിൽ സംഭവിച്ചിട്ടുണ്ട്. ഇന്ന് ജനസംഖ്യയുടെ മൂന്ന് ശതമാനം മാത്രമാണ് അബൊറിജിനൽസ്. ആസ്ട്രേലിയ നേടിയിട്ടുള്ള ഏത് പുരോഗതിയുടെയും മേലെ ഒരു തീരാക്കളങ്കമായി ആ ചരിത്രവും അവരുടെ വർത്തമാനകാലജീവിതവും ഉണ്ടാകും. കോവിഡ് കാര്യമായി അവരെ ബാധിച്ചിട്ടില്ല എന്നത് ഏറെ ആശ്വാസകരമായിരുന്നു.
വില്യം എന്ന ട്രക്ക് ഡ്രൈവറുടെ കഥ
രോഗത്തിന്റെ അത്യാഹിതഘട്ടത്തിലുള്ള രോഗികളെ റീഹാബിലിറ്റേഷൻ ഡോക്ടർ എന്ന നിലയിൽ എനിക്ക് ചികിൽസിക്കേണ്ടി വന്നിട്ടില്ല. ഇന്റെൻസീവ് കെയർ ഡോക്ടർമാർക്കോ, രോഗിയുടെ അവസ്ഥക്കനുസരിച്ച് അതാത് സ്പെഷ്യലിസ്റ്റ് ഡോക്ടർമാർക്കോ ആയിരിക്കും ചികിത്സ ചുമതല. ഗുരുതര രോഗബാധയുണ്ടായി, ദീർഘകാലം ഇന്റെൻസീവ് കെയറിൽ കഴിയേണ്ടി വരുന്ന രോഗികൾക്ക് കോവിഡ് മൂലമുള്ള പ്രശ്നങ്ങൾ തീർന്നാലും മാംസപേശികൾക്ക് ബലക്കുറവ്, ഞരമ്പുകൾ (nerves) ക്കുണ്ടാകുന്ന പ്രവർത്തനമാന്ദ്യം, മുൻപ് ഏതെങ്കിലും അസുഖമുള്ളവരാണെങ്കിൽ അതുകൊണ്ടുണ്ടാകുന്ന പ്രശ്നങ്ങൾ എന്നിവ കാരണം ചിലപ്പോൾ പൂർണമായ രോഗമുക്തി ഉണ്ടായിട്ടുണ്ടാവില്ല. അത്തരം രോഗികളാണ് റിഹാബിലിറ്റേഷൻ വാർഡിൽ വരുന്നത്.

ഉദാഹരണത്തിന് വില്യം (ശരിയായ പേരല്ല), 56 വയസ്സുള്ള ട്രക്ക് ഡ്രൈവർ. കോവിഡ് മൂലം മൂന്ന് മാസമാണ് ഇന്റെൻസീവ് കെയറിൽ കഴിഞ്ഞത്. വെന്റിലേറ്റർ സപ്പോർട്ടിലായിരുന്നു ആഴ്ചകളോളം. വില്യം ഓവർ വെയ്റ്റ് ആയിരുന്നു. പ്രമേഹവും സാമാന്യം നല്ല പുകവലിയുമുണ്ടായിരുന്നു. ഒരു ട്രിപ്പ് പോയാൽ ദിവസങ്ങൾ കഴിഞ്ഞാണ് വീട്ടിൽ വരിക. അതുകൊണ്ട് വ്യായാമം തീരെയില്ല. കോവിഡ് ഏതാണ്ട് മാറി മെഡിക്കൽ വാർഡിലേക്ക് മാറ്റിയ സമയത്ത് മൂപ്പർക്ക് ഒരു മൈനർ സ്ട്രോക്കുമുണ്ടായി. കൂടാതെ പുതിയ രണ്ട് അസുഖങ്ങളും, ഹൃദയതാളം തെറ്റൽ (atrial fibrillation) പിന്നെ ബ്ലഡ് പ്രഷർ. വില്യം റിഹാബിലിറ്റഷനിലേക്ക് വരുമ്പോൾ പ്രമേഹവും, ബ്ലഡ് പ്രഷറും നിയന്ത്രണവിധേയമായിട്ടുണ്ടായിരുന്നില്ല. എഴുന്നേറ്റിരിക്കാൻ തന്നെ കാര്യമായ സഹായം വേണ്ടിയിരുന്നു. മൂത്രം പോകാൻ ട്യൂബിട്ടിരുന്നു. രണ്ട് മാസം റിഹാബിലിറ്റേഷൻ വാർഡിൽ കഴിഞ്ഞു. ഡിസ്ചാർജ് ചെയ്യുന്ന സമയത്ത് ഒരു വാക്കറിന്റെ സഹായത്തോടെ ഒറ്റക്ക് നടക്കാൻ തുടങ്ങി. സ്വന്തം കാര്യങ്ങൾക്കൊന്നും പരസഹായം വേണ്ട എന്ന അവസ്ഥ വന്നു. മറ്റ് അസുഖങ്ങളൊക്ക നിയന്ത്രണവിധേയമായി. എന്നാലും നൂറ് മീറ്റർ നടക്കുമ്പോഴേക്കും ചെറിയ കിതപ്പ് ഉണ്ടായിരുന്നു. അത് പ്രധാനമായും പഴയ പുകവലിയുടേതായിരുന്നു.
_0-fcfb.jpg)
വില്യം ഒറ്റക്കാണ് താമസിച്ചിരുന്നത്. തൽക്കാലം ഡ്രൈവിംഗ് ചെയ്യാനും പറ്റില്ല. അതുകൊണ്ട് മൂന്ന് മാസം വരെ തെറാപ്പിസ്റ്റുകൾ വീട്ടിൽ പോയി ചികിത്സ ചെയ്തു കൊടുക്കുന്ന "ഹോം ബേസ്ഡ് ട്രാൻസിഷണൽ കെയർ പ്രോഗ്രാം' എന്ന ഫോളോ അപ്പ് പ്ലാനോടുകൂടിയാണ് ഡിസ്ചാർജ് ചെയ്തത്. ഹോസ്പിറ്റൽ നിന്ന് ഒരു ഡോക്ടറുടെ സൂപ്പർവിഷൻ ഉണ്ടാകും. കൂടാതെ വില്യമിന് വീട് വൃത്തിയാക്കാനും ഷോപ്പിങ്ങിനും ആഴ്ചയിൽ ഒരു ദിവസം ഒരാൾ രണ്ട് മണിക്കൂർ സഹായത്തിനുണ്ടാകും. മറ്റേത് രോഗിയെയും പോലെ വില്യമിന്റെ ഇനിയുള്ള മെഡിക്കൽ ആവശ്യങ്ങൾ ജനറൽ പ്രാക്ടീഷണർ ആയിരിക്കും നോക്കുന്നത്.
റീഹാബിലിറ്റേഷൻ മെഡിസിൻ എന്ന സ്പെഷ്യാലിറ്റിയെ കുറിച്ച് ഇവിടെ വിശദമാക്കേണ്ടതുണ്ട്. സാരമായ അസുഖത്തിനോ, അപകടത്തിനോ ശസ്ത്രക്രിയയ്ക്കോ ശേഷം ഒരു മനുഷ്യന് വ്യക്തി, കുടുംബത്തിലെ അംഗം, സാമൂഹ്യ ജീവി എന്നീ നിലകളിൽ എങ്ങനെ ഏറ്റവും ഉയർന്ന പ്രവർത്തനക്ഷമത കൈവരിക്കാം എന്ന് ചിന്തിക്കുന്നിടത്താണ് റിഹാബിലിറ്റേഷൻ മെഡിസിന്റെ പ്രസക്തി. അത്തരം സാഹചര്യങ്ങളിൽ പല സാധ്യതകളാണുള്ളത്. പൂർവസ്ഥിതിയിലേക്ക് പൂർണമായി തന്നെ മടങ്ങാൻ പറ്റിയേക്കാം. പൂർണമായി എത്തിയില്ലെങ്കിലും സ്വതന്ത്രമായി എല്ലാ കാര്യങ്ങളും ചെയ്യാം. ചിലപ്പോൾ അങ്ങനെ ചെയ്യുന്നതിന് ഉപകാരണങ്ങളുടെയോ, സാമഗ്രികളുടെയോ സഹായം വേണ്ടി വന്നേക്കാം. ഇനി പരസഹായം വേണമെന്നുണ്ടെങ്കിൽ അത് എത്ര മാത്രം കുറക്കാം. പൂർണമായ പരാശ്രയം മാത്രമേ പ്രായോഗികമായി ഉള്ളൂവെങ്കിൽ അത് വ്യക്തിയുടെ ആത്മാഭിമാനം നിലനിറുത്തി തന്നെ എങ്ങനെ ലഭ്യമാക്കാം...തുടങ്ങിയവയാണ് മെഡിക്കൽ റീഹാബിലിറ്റേഷൻ കൊണ്ട് ഉദ്ദേശിക്കുന്നത്.
അമേരിക്കൻ കോൺഗ്രസ് ഓഫ് ഫിസിക്കൽ മെഡിസിൻ ആൻഡ് റീഹാബിലിറ്റേഷന്റെ ഭാഷയിൽ പറഞ്ഞാൽ; "acute medicine adds years to your life, rehabilitation medicine adds life to those years' . അടിയന്തിര ചികിത്സക്ക് ശേഷം ഒരു രോഗിയെ ഏറ്റവും ഉയർന്ന പ്രവർത്തനനിലവാരത്തിലേക്ക് (functional status) മടങ്ങുന്നതിന് തടസമായ മെഡിക്കലോ, ഫിസിക്കലോ, മാനസികമോ, ധിഷണാപരമോ, സാമൂഹ്യമോ, റിക്രിയേഷണലോ ആയ ഘടകങ്ങളെ കണ്ടെത്തി പരിഹാരം കാണുന്നതിന് ശ്രമിക്കുകയാണ് റിഹാബിലിറ്റേഷൻ ഫിസിഷ്യൻ, ഫിസിയോതെറാപ്പിസ്റ്റ്, ഒക്കുപ്പേഷണൽ തെറാപ്പിസ്റ്റ്, സ്പീച്ച് പാത്തോളജിസ്റ്റ്, സൈക്കോളജിസ്റ്റ്, സോഷ്യൽ വർക്കർ എന്നിവരടങ്ങിയ റിഹാബിലിറ്റേഷൻ ടീം ചെയ്യുന്നത്.
ആശുപത്രിയിലെ ചികിത്സ കഴിഞ്ഞ് വീട്ടിലേക്ക് പോകുന്ന ഒരു രോഗിക്ക് കിട്ടുന്ന സപ്പോർട്ട് എത്രയുണ്ടെന്ന് കാണുമ്പോഴാണ് ആസ്ത്രേലിയയിലെ ആരോഗ്യ പരിപാലന നിലവാരം മനസ്സിലാകുക. 65 വയസ്സിന് താഴെയുള്ളൊരാൾക്ക് സ്ഥിരമായ ശാരീരിക/ മാനസിക പരിമിതി (disability) ഉണ്ടാകുകയാണെങ്കിൽ ചികിത്സേതരമായ കാര്യങ്ങൾക്ക് നാഷണൽ ഡിസബിലിറ്റി സ്കീമിൽ നിന്ന് ഡിസബിലിറ്റിയുടെ തീവ്രതയനുസരിച്ച് സഹായം കിട്ടും. സഹായത്തിന് ആളെ ആവശ്യമുണ്ടെങ്കിൽ അതുൾപ്പടെ. വീട്ടിലെ ഒരംഗം ശ്രൂശൂഷിക്കാൻ പൂർണ സമയം നിൽക്കുകയാണെങ്കിൽ സർക്കാർ കെയറർ അലവൻസ് കൊടുക്കും. താൽക്കാലികമായ പരിമിതിയാണെങ്കിൽ സഹായം നാലാഴ്ച വരെ ഉണ്ടാകും. തുടർന്നും ആവശ്യമെങ്കിൽ പരിമിതിയെ അടിസ്ഥാനമാക്കി പ്രാദേശിക ഭരണകേന്ദ്രങ്ങളാണ് അത് ലഭ്യമാക്കുന്നത്. 65 വയസ്സിന് മുകളിലുള്ളവർക്ക് ആവശ്യങ്ങളും, സാമ്പത്തിക സ്ഥിതിയും അടിസ്ഥാനമാക്കിയുള്ള സഹായങ്ങൾ വയോജന സഹായ പദ്ധതിയുടെ ഭാഗമായി ലഭിക്കും. എജ്ഡ് കെയർ പാക്കേജ് എന്നാണ് ഇതിനെ പറയുന്നത്. ഒരു തരത്തിലും വീട്ടിൽ തുടരാൻ പറ്റാത്തവർക്കായി വൃദ്ധസദനങ്ങളുണ്ട്.

രോഗാവസ്ഥയിൽ സർക്കാർ ആശുപത്രികളിൽ ലഭ്യമാകുന്ന ചികിത്സയുടെ നിലവാരത്തിൽ മാത്രമല്ല, രോഗാനന്തരം ഒരു വ്യക്തിക്ക് ആവശ്യമായ പരിചരണം ഉറപ്പു വരുത്തുന്നതിലും ആസ്ത്രേലിയ ഉന്നത നിലവാരം പുലർത്തുന്നു. പോരായ്മകളും പരാതികളും വിമർശനങ്ങളും ഇല്ലാത്ത പെർഫെക്റ്റ് സംവിധാനമാണിതെന്ന് സമർത്ഥിക്കുക എന്റെ ഉദ്ദേശ്യമല്ലെന്ന് വ്യക്തമാക്കുന്നു.
2004ലാണ് ഞാൻ ആസ്ത്രേലിയയിൽ എത്തുന്നത്. ആസ്ത്രേലിയയിലേക്ക് മാറിയതിന് ചില കാരണങ്ങളുണ്ട്, ഒന്ന് എന്റെ സ്പെഷ്യാലിറ്റിയായ റിഹാബിലിറ്റേഷൻ മെഡിസിന് പ്രാധാന്യമുള്ള ഹെൽത്ത് സിസ്റ്റമാണിവിടെ. രണ്ട് ഹോസ്പിറ്റൽ ബേസ്ഡ് ആയ ജോലിയാണ് എനിക്കിഷ്ടം, മൂന്ന് മെച്ചപ്പെട്ട പ്രൊഫഷണൽ ലൈഫ്. എന്നാൽ, അന്ന് എനിക്കറിയാവുന്നരിൽ സീനിയറായി പഠിച്ച ആന്റണി മാത്രമാണ് ആസ്ത്രേലിയയിൽ ഉണ്ടായിരുന്നത്. അതും എനിക്ക് ജോലി കിട്ടിയ സ്ഥലത്ത് നിന്ന് ഏതാണ്ട് 700 കിലോമീറ്റർ അകലെ. അതുവരെ ക്രിക്കറ്റ് ഫീൽഡിൽ കണ്ട പരിചയമേ എനിക്ക് ആസ്ത്രേലിയയുമായി ഉണ്ടായിരുന്നുള്ളൂ.
എന്റെ ജീവിതം വ്യക്തിപരമായും, തൊഴിൽപരമായും താരതമേന്യ സുഗമമായിരുന്നു. ലീവിന് നാട്ടിലെത്തുമ്പോൾ ഞാൻ നേരിടുന്ന ചോദ്യം, ആസ്ത്രേലിയയിൽ വംശീയ വിവേചനം (racism) അനുഭവപ്പെട്ടിട്ടുണ്ടോ എന്നായിരുന്നു. ഒരിക്കൽ ഡൽഹിയിൽ പോയപ്പോൾ അനുഭവപ്പെട്ട അത്രയും റേസിസം എനിക്ക് ഇവിടെ നേരിടേണ്ടി വന്നിട്ടില്ല എന്നതായിരിക്കും എപ്പോഴും എന്റെ മറുപടി. റേസിസം എല്ലായിടത്തുമുണ്ട്. ആസ്ത്രേലിയയിലുമുണ്ട്. ലോകത്ത് കുറെയേറെ സ്ഥലങ്ങളിൽ പോകാൻ അവസരം കിട്ടിയ ഒരാളെന്ന നിലയിൽ എനിക്ക് തോന്നിയിട്ടുള്ളത്, സാമൂഹ്യമായി പിന്നോക്കം നിൽക്കുന്നവർ സ്വന്തം രാജ്യത്ത് നേരിടുന്നത്രയും വിവേചനം ആ രാജ്യത്തേക്ക് കുടിയേറുന്നവർ അനുഭവിക്കേണ്ടി വരുന്നില്ല എന്നാണ്.
ഇന്ത്യയിൽ നിന്ന് മെഡിക്കൽ ഡിഗ്രിയുമായി ആസ്ത്രേലിയയിൽ പെർമനന്റ് ജോലി കിട്ടണമെങ്കിൽ ഇംഗ്ലീഷ് പ്രൊഫിഷൻസി പരീക്ഷയും, മെഡിക്കൽ കൗൺസിൽ നടത്തുന്ന യോഗ്യതാ പരീക്ഷയും പാസ്സാകണം. പോസ്റ്റ് ഗ്രാജുവേഷനും അഞ്ചുകൊല്ലത്തിൽ മീതെ അനുഭവപരിചയവുമുണ്ടായിരുന്നതുകൊണ്ട് എനിക്ക് നേരിട്ട് സ്പെഷ്യലിസ്റ്റ് പരീക്ഷ എഴുതാൻ സാധിച്ചു. ആസ്ത്രേലിയക്കാരനായ ഡിപ്പാർട്ട്മെന്റ് മേധാവി ഒരു കേരളസ്നേഹി ആയിരുന്നതുകൊണ്ട് എനിക്ക് നല്ല പരിഗണനയും പ്രോത്സാഹനവും ലഭിച്ചു. മാത്രമല്ല " unless otherwise proved, you are a good perosn' എന്ന മനോഭാവമുള്ള ആളുമായിരുന്നു അദ്ദേഹം. ആസ്ത്രേലിയൻ സ്പെഷ്യലിസ്റ്റ് യോഗ്യത നേടിക്കഴിഞ്ഞ് അധികം കഴിയുന്നതു മുമ്പ് അദ്ദേഹം റിട്ടയർ ചെയ്തു. ആ സ്ഥാനത്തേക്ക് പ്രൊമോഷൻ കിട്ടുകയും ചെയ്തു. അതിനു മുമ്പായി ഭാര്യയോടൊത്ത് മൂപ്പർ തൃശ്ശൂരിൽ എന്റെ വീട്ടിൽ വരികയും, നാലു ദിവസം നീണ്ട കേരളപര്യടനം നടത്തുകയും ചെയ്തു.
ആസ്ത്രേലിയ കോവിഡിനെ പിടിച്ചുകെട്ടിയതിന് പിന്നിൽ
കോവിഡിന്റെ കാര്യത്തിൽ മെച്ചപ്പെട്ട അവസ്ഥയിലുള്ള രാജ്യങ്ങളിലൊന്നാണ് ആസ്ത്രേലിയ. ഏറ്റവും ഒടുവിലത്തെ കണക്കനുസരിച്ച് 30,000ൽ താഴെയാണ് കോവിഡ് ബാധിതരുടെ എണ്ണം, മരിച്ചവർ ഏതാണ്ട് 900. എട്ട് സംസ്ഥാനങ്ങൾ - ടെറിട്ടറീസ് ഉള്ളതിൽ വിക്ടോറിയ സംസ്ഥാനത്താണ് രോഗം ഏറ്റവും കൂടുതൽ ബാധിച്ചത്. രാജ്യത്തേക്ക് മടങ്ങി വന്നവർ താമസിച്ചിരുന്ന ഹോട്ടലിൽ നിന്നുണ്ടായ സാമൂഹ്യവ്യാപനമാണ് ഇതിനുകാരണം. കോവിഡ് പോലുള്ള രോഗങ്ങൾ ആരോഗ്യരംഗത്തുണ്ടാക്കുന്ന പ്രതിസന്ധി ഗുരുതരമാണ്. ഏതൊരു മേഖലയിലായാലും ഒരു പ്രതിസന്ധി ഫലപ്രദമായി നേരിടണമെങ്കിൽ കാര്യക്ഷമവും, പ്രവർത്തനനിരതവുമായ ഒരു സംവിധാനം സജ്ജമായിരിക്കണം, പ്രത്യേകിച്ച് ആരോഗ്യത്തിന്റെ കാര്യത്തിൽ. ഒരു രാജ്യത്തെ സാമൂഹ്യ- രാഷ്ട്രീയ അവസ്ഥക്ക് ജനങ്ങളുടെ ആരോഗ്യസംരക്ഷണത്തിൽ സുപ്രധാനമായ പങ്കുണ്ട്. ആസ്ത്രേലിയൻ ആരോഗ്യരംഗം സർക്കാർ-സ്വകാര്യ മേഖലകളുടെ മിശ്രിതമാണ് (a curious blend). എല്ലാ ആസ്ത്രേലിയക്കാർക്കും നാഷണൽ ലെവലിൽ കൊടുക്കുന്ന ഇൻകം ടാക്സിന്റെ ഒരു വിഹിതമെടുത്തുണ്ടാക്കിയ പബ്ലിക് ആരോഗ്യ ഇൻഷുറൻസിന്റെ യൂണിവേഴ്സൽ പരിരക്ഷ ഉണ്ട്. ആ ഇൻഷുറൻസ് സ്കീം മെഡികെയർ (Medicare) എന്ന പേരിൽ അറിയപ്പെടുന്നു. ഓരോ വ്യക്തിക്കും ഒരു മെഡികെയർ കാർഡ് ഉണ്ടാകും. അതിലെ നമ്പർ വെച്ച് ഒരു ആരോഗ്യസ്ഥാപനത്തിന് വിവരങ്ങൾ മെഡികെയറിന് കൈമാറാം. ഇപ്പോൾ ഇലക്ട്രോണിക് സിസ്റ്റം വഴിയാണ് രേഖപ്പെടുത്തുന്നതും, നിരീക്ഷിക്കുന്നതും.
ഇതുകൂടാതെ രണ്ട് പ്രധാന സർക്കാർ ഏജൻസികൾ കൂടിയുണ്ട്, റോഡപകടത്തിന്റെ ഫലമായുണ്ടാകുന്ന ആരോഗ്യപ്രശ്നങ്ങളുടെ ചികിത്സാചെലവ് വഹിക്കുന്നതിന് റോഡ് ട്രാഫിക്ക് ഇൻഷുറൻസ് സ്കീം, രാജ്യത്തിന് വേണ്ടി സൈന്യസേവനം ചെയ്തവർക്കുള്ള ചികിത്സക്കായി വേറൊരു സ്കീം. പിന്നെ തൊഴിൽ സ്ഥലത്ത് വെച്ചുണ്ടാകുന്ന അപകടങ്ങൾക്ക് നഷ്ടപരിഹാരവും, ചികിത്സയും നൽകാൻ എംപ്ലോയർ നൽകുന്ന പ്രീമിയം വഴി ലഭ്യമാകുന്ന ഇൻഷുറൻസ് (വർക്ക് കവർ ഇൻഷുറൻസ്). സ്വകാര്യ ഇൻഷുറൻസ് ഏജൻസികൾ സർക്കാർ നിയന്ത്രണത്തിന് വിധേയമായി ഈ രംഗത്ത് പ്രവർത്തിക്കുന്നു.
_0-2e28.jpg)
ഡോക്ടർമാർ രണ്ടു വിഭാഗമാണ്: 1. ജനറൽ പ്രാക്ടീഷണർ (ജി.പി.)/പ്രൈമറി കെയർ ഡോക്ടർ/ഫാമിലി ഡോക്ടർ, 2. സ്പെഷ്യലിസ്റ്റ് (ഫിസിഷ്യൻസ്, സർജൻസ് മുതലായവർ). എല്ലാവർക്കും സാധാരണഗതിയിൽ ഒരു ജി.പി. വേണം. ജി.പി. റെഫർ ചെയ്താലെ സ്പെഷ്യലിസ്റ്റിനെ കാണാൻ സാധിക്കുകയുള്ളൂ. ഇല്ലെങ്കിൽ മെഡികെയർ ബെനിഫിറ്റ്സ് കിട്ടില്ല. അത്യാഹിതവിഭാഗത്തിൽ പോകുവാൻ ഇത് ആവശ്യമില്ല. ഭൂരിപക്ഷം അത്യാഹിതവിഭാഗങ്ങളും സർക്കാർ ആശുപത്രികളിലാണ്. വളരെ ചുരുക്കം സ്വകാര്യ ആശുപത്രികളിൽ മാത്രമേ അത്യാഹിതവിഭാഗങ്ങളുള്ളൂ. അത്യാഹിതവിഭാഗത്തിൽ രോഗികളെ കാണുന്നത് കൃത്യമായ പരിഗണനകളുടെ (triage) അടിസ്ഥാനത്തിലാണ്. ജീവൻ അപകടത്തിലാവുന്ന, ഗുരുതരരോഗലക്ഷണങ്ങൾ ഉള്ളവർക്കേ മുൻഗണന കിട്ടൂ. അതുകൊണ്ട് തന്നെ ഗൗരവം കുറഞ്ഞ വിഭാഗത്തിൽ പെടുന്നവർക്ക് ചിലപ്പോൾ ഒരുപാട് സമയം കാത്തിരിക്കേണ്ടിവന്നേക്കാം. ഇത് വ്യക്തിപരമായ അസൗകര്യങ്ങളുണ്ടാക്കുമെങ്കിലും പ്രായോഗികമായി ഫലപ്രദമായ സിസ്റ്റം ആണ്.
എല്ലാ ആരോഗ്യസേവന ദാതാക്കൾ (Health care providers) ക്കും അവരവരുടെ സേവനത്തിനുള്ള ഫീസ് സ്വന്തമായി നിശ്ചയിക്കാം. പക്ഷെ ഓരോ ഔട്ട് പേഷ്യന്റ് സേവനത്തിനും ഇനം തിരിച്ച് സർക്കാർ ലെവലിൽ ഫീസുണ്ട്. ഒരു ഡോക്ടർ സർക്കാർ നിരക്കിലുള്ള ഫീസ് ആണ് വാങ്ങുന്നതെങ്കിൽ മെഡികെയർ അത് ഡോക്ടർക്ക് നേരിട്ട് കൊടുക്കുന്നു. മെഡികെയർ കാർഡ് വഴിയാണ് ഇത് പ്രവർത്തിക്കുന്നത്. ഉയർന്ന ഫീസ് വാങ്ങുന്ന ഡോക്ടറെ കാണുന്ന രോഗി, ആവശ്യമായ രേഖകൾ സമർപ്പിക്കുമ്പോൾ സർക്കാർ വിഹിതം രോഗിക്ക് മെഡികെയറിൽ നിന്ന് ലഭിക്കും. സർക്കാർ ആശുപത്രികളോട് അനുബന്ധിച്ചല്ലാതെ പ്രവർത്തിക്കുന്ന/സ്വകാര്യ അലൈഡ് ഹെൽത്ത് ക്ലിനിക്കുകളിൽ ചികിൽസ സൗജന്യമായി കിട്ടുന്നതിന് സർക്കാർ പരിധികളും പരിമിതികളും വച്ചിട്ടുണ്ട്. സർക്കാർ ആശുപത്രികളിലെ എല്ലാ സേവനവും സൗജന്യമാണ്. പക്ഷേ ഗുരുതരമല്ലാത്ത രോഗങ്ങൾക്ക് വേണ്ടിയുള്ള ശസ്ത്രക്രിയകൾ, ഉദാഹരണത്തിന് സന്ധി മാറ്റിവെക്കൽ (joint replacements) എന്നിവക്ക് ഊഴമനുസരിച്ച് കാത്തിരിക്കേണ്ടിവരും.
സൗന്ദര്യവർദ്ധക (Cosmetic) ചികിത്സ സർക്കാർ ചെലവിൽ ലഭ്യമല്ല. ദന്തരോഗചികിത്സക്കും പരിമിതികളുണ്ട്. സ്വകാര്യ ആശുപത്രിയിൽ ചികിത്സ കിട്ടണമെങ്കിൽ പ്രൈവറ്റ് ഹെൽത്ത് ഇൻഷുറൻസ് എടുക്കേണ്ടി വരും, അല്ലെങ്കിൽ സ്വന്തമായി പണം കണ്ടെത്തേണ്ടിവരും. ഉയർന്ന വരുമാനമുള്ളവരെ പ്രൈവറ്റ് ഹെൽത്ത് ഇൻഷുറൻസ് എടുപ്പിക്കുവാൻ വരുമാനികുതിയിൽ ഇളവ് (tax rebate) അടക്കമുള്ള ചില നടപടികൾ സർക്കാർ ചെയ്യുന്നുണ്ട്. ആംബുലൻസ് സേവനത്തിന് പ്രത്യേകം ഇൻഷുറൻസ് വേറെയുണ്ട്. ഇത് subsidised ആണ്. സൗജന്യമല്ല.
ഇനി മരുന്നുകളുടെ കാര്യം. ഇതിനായി ഫാർമസ്യൂട്ടിക്കൽ ബെനിഫിറ്റ് സ്കീം വേറെയുണ്ട്. സർക്കാർ ആശുപത്രികളിൽ അഡ്മിറ്റ് ആയിരിക്കുമ്പോൾ മറ്റ് സേവനങ്ങൾ പോലെ മരുന്നും സൗജന്യമാണ്. അല്ലാത്ത അവസരത്തിൽ മരുന്നുകൾ സബ്ഡിസൈഡ് ആണ്. ഫ്രീ അല്ല. ഡോക്ടറുടെ കുറിപ്പുകളില്ലാതെ ഇത്തരം മരുന്നുകൾ ലഭിക്കുകയില്ല. വാർദ്ധക്യകാല/വികലാംഗ പെൻഷൻ വാങ്ങുന്നവർ, ഒരു വരുമാനവുമില്ലാത്തവർ, റോഡപകടം കൊണ്ടുണ്ടായ പരിക്കുപറ്റിയവർ, അർഹതയുള്ള സൈനികർ എന്നീ വിഭാഗക്കാർക്ക് മരുന്ന് സൗജന്യമാണ്. ഒടുവിൽ പറഞ്ഞ രണ്ടു വിഭാഗക്കാർക്കും, വർക്ക് കവർ ഇൻഷുറൻസ് ഉള്ളവർക്കും (നിബന്ധനകൾക്ക് വിധേയമായി) പ്രൈവറ്റ് ആശുപത്രിയിലെ ചികിത്സ സൗജന്യമാണ്. ഇതുകൂടാതെ ജന്മനാലോ, രോഗം മൂലമോ ശാരീരീരികമോ, മാനസികമോ, ബുദ്ധിപരമായോ പരിമിതികൾ ഉള്ളവരെ ചികിത്സേതര കാര്യങ്ങൾക്ക് സഹായിക്കുന്നതിന് വേണ്ടി നാഷണൽ ഡിസബിലിറ്റി ഇൻഷുറൻസ് സ്കീം ഉണ്ട്.

ഒരു ഡോക്ടർ ഏത് സ്ഥാപനത്തിൽ ജോലി ചെയ്യുന്നതിനും ആ സ്ഥാപനത്തിന്റെ (സർക്കാർ/പ്രൈവറ്റ് , ക്ലിനിക്ക്/ ഹോസ്പിറ്റൽ) പേരിൽ പ്രത്യേകം റെജിസ്റ്റർ ചെയ്യേണ്ടതാണ്. ആ രജിസ്ട്രേഷൻ നമ്പർ (പ്രൊവൈഡർ നമ്പർ) വെച്ച് ഡോക്ടറെയും സ്ഥാപനത്തിനെയും സർക്കാർ ഏജൻസികൾക്ക് തിരിച്ചറിയാൻ കഴിയുന്നു. കൂടാതെ മരുന്ന് പ്രിസ്ക്രൈബ് ചെയ്യണമെങ്കിൽ വേറൊരു രജിസ്ട്രേഷൻ നമ്പർ (പ്രിസ്ക്രിപ്ഷൻ നമ്പർ) വേണം. ഇതിന് ആസ്ത്രേലിയ മുഴുവൻ അംഗീകാരമുണ്ട്. ഈ നമ്പർ വെച്ച് ഒരു ഡോക്ടർ നിർദ്ദേശിക്കുന്ന മരുന്നുകൾ ആരോഗ്യവകുപ്പിന് നിരീക്ഷിക്കാം. ഈ രണ്ട് നമ്പറുകൾ വെച്ച് ഒരു ഡോക്ടറുടെ ആരോഗ്യരംഗത്തുള്ള എല്ലാ പ്രവർത്തികളും രേഖപ്പെടുത്തപ്പെടുന്നു. സർക്കാർ ഏജൻസിയുടെ (Therapeutic Goods Administration-TGA ) അംഗീകാരമില്ലാത്ത ഒരു മരുന്നും കുറിച്ച് കൊടുക്കാൻ പറ്റില്ല. അംഗീകാരമുള്ള എല്ലാ മരുന്നുകളും സബ്ഡൈസ്ഡ് ആയി കിട്ടണമെന്നില്ല. ഫാർമസ്യൂട്ടിക്കൽ ബെനിഫിറ്റ് സ്കീമിൽ ഉൾപ്പെടുത്തിയിട്ടില്ലെങ്കിൽ മരുന്നിന്റെ വില പൂർണമായും നൽകേണ്ടിവരും.
കൃത്യമായ ഘടനയും (Structure), ചിട്ടയും (Organisation), ഉത്തരവാദിത്വത്തോടെ (Accountability) പ്രവർത്തിക്കുന്നതും, സാമ്പത്തിക ബാദ്ധ്യതകളില്ലാതെ ചികിത്സ ലഭ്യമാക്കുന്നതും, പ്രാഥമികാരോഗ്യസംരംക്ഷണത്തിന് ഊന്നൽ കൊടുക്കുന്നതോടൊപ്പം ഗുരുതര രോഗങ്ങൾക്കാവശ്യമായ ആധുനിക ചികിത്സാസൗകര്യങ്ങൾ ഉറപ്പ് വരുത്തുകയും ചെയ്യുന്ന ആരോഗ്യസംവിധാനമാണ് ആസ്ത്രേലിയയെ കോവിഡിനെ നേരിടുന്നതിൽ സഹായിച്ച ഒരു ഘടകം. ആസ്ത്രേലിയ സാമൂഹ്യവ്യവസ്ഥക്കും ഒരു പ്രധാന പങ്കുണ്ട്. മുതലാളിത്ത വ്യവസ്ഥിതി നിലനിൽക്കുമ്പോഴും താഴെത്തട്ടിൽ ജോലി ചെയ്യുന്നവർക്ക് അടിസ്ഥാന വേതനം, ജോലി സമയം എട്ട് മണിക്കൂർ കഴിഞ്ഞാലും, രാത്രിയും അവധി ദിവസങ്ങളിലെയും ജോലിക്കും അധികവേതനം സർക്കാർ- സ്വകാര്യ മേഖലകളിൽ ഉറപ്പു വരുത്തിയിരിക്കുന്നു. സ്കാൻഡ്നേവിയൻ രാജ്യങ്ങൾ കഴിഞ്ഞാൽ ലിംഗസമത്വം പാലിക്കുന്ന രാജ്യമാണിത്. പ്രസവാവധി, ഒരു രക്ഷിതാവ് മാത്രമുള്ള കുട്ടികൾക്കുള്ള സാമ്പത്തികസഹായം തുടങ്ങിയ ക്ഷേമനയങ്ങൾ കൃത്യമായ രീതിയിൽ പാലിക്കപ്പെടുന്നു. കോവിഡ് നിയന്ത്രിക്കുന്നതിന് കർശനമായ ലോക്ക്ഡൗൺ നിയമങ്ങൾ നടപ്പിലാക്കിയിരുന്നു. മറ്റ് പടിഞ്ഞാറൻ രാജ്യങ്ങളെക്കാൾ കൂടുതൽ സഹകരണം ജനങ്ങളുടെ ഭാഗത്ത് നിന്നുണ്ടായിരുന്നു. ഇതിന് ഒരു കാരണം, ഇത്തരം നടപടികൾ കൊണ്ട് തൊഴിൽ നഷ്ടപ്പെട്ടവർക്കും, മാന്ദ്യത്തിലായ വ്യവസായങ്ങൾക്കും സർക്കാർ നൽകിയ സാമ്പത്തിക സഹായമായിരുന്നു.
മേൽപ്പറഞ്ഞ കാര്യങ്ങളൊക്കെ നിലനിൽക്കുമ്പോഴും ന്യൂനതകളൊന്നുമില്ലാത്ത വ്യവസ്ഥയാണ് ആസ്ത്രേലിയയിൽ എന്ന് അർത്ഥമാക്കുന്നില്ല. പല രംഗത്തും പരാതികളും പോരായ്മകളുമുണ്ട്. ഉദാഹരണത്തിന് വിക്ടോറിയ സംസ്ഥാനത്ത് ക്വാറന്റീനിൽ താമസിപ്പിച്ചവരിൽ നിന്ന് രോഗം പടരാനും, ആദ്യഘട്ടത്തിൽ ഫലപ്രദമായി നിയന്ത്രണത്തിലാക്കിയശേഷം കോവിഡിന്റെ രണ്ടാം വരവിനും, രോഗികളുടെ എണ്ണം കൂടാനും 100 ൽ താഴെ നിന്നിരുന്ന മരണസംഖ്യ പത്തിരട്ടിയോളം വർദ്ധിക്കാനും കാരണമായത് സിസ്റ്റത്തിലുണ്ടായ ജാഗ്രത കുറവാണ്. എന്നാൽ ഇത് സംഭവിച്ചയുടൻ പാളിച്ച കണ്ടെത്താൻ അന്വേഷണ കമീഷനെ നിയമിക്കുകയും ചുരുങ്ങിയ കാലയളവിനുള്ളിൽ കമീഷൻ നിർദ്ദേശിച്ച ശുപാർശകൾ നടപ്പിലാക്കാൻ സർക്കാർ നടപടിയെടുക്കുകയും ചെയ്തു.
പരിഹരിക്കപ്പെടേണ്ട പ്രശ്നങ്ങൾ
സാമ്പത്തികമായ പ്രത്യാഘാതങ്ങളേക്കാളുപരി, വൈദ്യശാസ്ത്രരംഗത്തും, അതിനോട് ബന്ധപ്പെട്ട ശാസ്ത്രവിഭാഗങ്ങളിലും പ്രവർത്തിക്കുന്നവരുടെ ശുപാർശകൾക്കനുസരിച്ച് രോഗപ്രതിരോധ നടപടിയെടുക്കാൻ വലിയൊരു പരിധിവരെ സർക്കാർ തയ്യാറായതാണ് കോവിഡിനെ നിയന്ത്രിക്കുന്നതിൽ ആസ്ത്രേലിയയെ സഹായിച്ചതെന്ന് നിസ്സംശയം പറയാം. ഭൂമിശാസ്ത്രപരമായ പ്രത്യേകതകൾ കോവിഡിന്റെ കാര്യത്തിൽ ആസ്ത്രേലിയക്ക് സഹായകമായിട്ടുണ്ട്. കരമാർഗ്ഗമുള്ള യാത്രകൾ നടക്കാൻ സാദ്ധ്യതയില്ലാത്തതും, മറ്റു സ്ഥലങ്ങളിലേക്കുള്ള സഞ്ചാരപാതയിലല്ല ആസ്ത്രേലിയ എന്നതും പുറമെ നിന്ന് വൈറസ് എത്തുന്നത് നിയന്ത്രിക്കാൻ എളുപ്പമായിരുന്നു. കുറഞ്ഞ ജനസംഖ്യ ഒരു അനുകൂല ഘടകമാണെന്ന് പറയാം. ഒരു പക്ഷെ വിഭവ വിനിയോഗത്തിന്റെ കാര്യത്തിൽ മാത്രമായിരിക്കും ഇത് പ്രധാനമായി വരുന്നത്. കാരണം 23 മില്യൺ ജനങ്ങളിൽ 90 ശതമാനവും കടൽ തീരത്ത് നിന്ന് 50 കിലോമീറ്റർ ദൂരപരിധിയിലാണ് ജീവിക്കുന്നത്. പ്രധാന നഗരമായ മെൽബണിന്റെ പ്രാന്തപ്രദേശങ്ങളിൽ ജനസാന്ദ്രത സ്ക്വയർ കിലോമീറ്ററിൽ ഏതാണ്ട് 23,000 വരും. ജനസംഖ്യയിലെ കുറവ് രോഗവ്യാപനം തടയുന്നതിൽ ഒട്ടും സഹായകമായിട്ടില്ല.
കുടിയേറ്റം വഴി വന്നവരാണ് ആസ്ത്രേലിയയിൽ ബഹുഭൂരിപക്ഷം ജനങ്ങളും. രോഗവ്യാപനം തടയുന്നതിന് സർക്കാർ കൈകൊണ്ട നടപടികളുടെ ഗൗരവം അടുത്ത കാലത്ത് ആസ്ത്രേലിയയിൽ താമസമാക്കിയിട്ടുള്ള വിഭിന്ന ഭാഷക്കാരായ ജനവിഭാഗങ്ങളിൽ വേണ്ട രീതിയിൽ എത്തിക്കാൻ കഴിയാതെ പോയിട്ടുണ്ട്. ആശയവിനിമയത്തിൽ വന്ന പോരായ്മ പരിഹരിക്കുന്നതിനുള്ള നടപടി കൈകൊണ്ട് വരുന്നു.
മറ്റു പടിഞ്ഞാറൻ രാജ്യങ്ങളിലേതുപോലെ ആസ്ത്രേലിയയിലും വയോജനങ്ങളുടെ എണ്ണം കൂടിക്കൊണ്ടിരിക്കുന്നു. 2017 ലെ കണക്കനുസരിച്ച് ജനസംഖ്യയുടെ പതിനഞ്ച് ശതമാനം, 65 വയസ്സിന് മുകളിലുള്ളവരാണ്. അതിൽ ഏതാണ്ട് ഏഴുശതമാനം, വൃദ്ധസദനങ്ങളിലാണ് ജീവിക്കുന്നത്. കോവിഡ് മൂലം മരിച്ചവരിൽ 75 (682/ 909) ശതമാനവും എജ്ഡ് കെയർ ഹോമിൽ താമസിക്കുന്നവരായിരുന്നു.
നിലനിൽക്കുന്ന രോഗ സാധ്യത
കോവിഡുമായി ബന്ധപ്പെട്ട് ആസ്ത്രേലിയയും ലോകം മുഴുവനായും അഭിമുഖീകരിക്കേണ്ട നിരവധി പ്രശ്നങ്ങളുണ്ട്. അതിലൊന്ന്, വാക്സിനുമായി ബന്ധപ്പെട്ടതാണ്. കർശനമായ ഗുണനിലവാരപരിശോധനകളിലൂടെ കടന്നുപോകേണ്ടതുള്ളതുകൊണ്ട് വാക്സിനേഷൻ തുടങ്ങാൻ ആഴ്ചകളെടുത്തേക്കാം. പോസ്റ്റ് സ്ക്രിപ്റ്റ് എന്ന നിലയിൽ രണ്ട് കാര്യങ്ങൾ ചൂണ്ടിക്കാണിക്കാം.
1. "ലോകം എന്റർടൈൻമെന്റിന് വേണ്ടി മില്യണുകൾ ചെലവാക്കുമ്പോൾ ശാസ്ത്രഗവേഷണത്തിനും വികാസത്തിനും (research and development ) വേണ്ടിയുള്ള അലോട്ട്മെന്റ് പ്രതിവർഷം കുറച്ചുകൊണ്ടിരിക്കുന്നു. അതിന്റെ അപകടം മനസ്സിലാക്കാൻ കോവിഡ് വരേണ്ടി വന്നു'. യൂറോപ്യൻ ക്ലബിലെ ഒരു ഫുട്ബോൾ കളിക്കാരനും ഉന്നത നിലവാരം പുലർത്തുന്ന ഒരു സ്ഥാപനത്തിലെ ഗവേഷകനും തമ്മിൽ വരുമാനത്തിലുള്ള അന്തരത്തെ പറ്റി നടത്തിയ ഒരു ടെലിവിഷൻ ചർച്ചയെക്കുറിച്ച് തമാശയായിട്ടാണ് ഒരു ആസ്ത്രേലിയൻ ജേണലിസ്റ്റ് ഇങ്ങനെ പറഞ്ഞതെങ്കിലും അത് ശ്രദ്ധയർഹിക്കുന്ന പരാമർശമാണെന്ന് എനിക്ക് തോന്നുന്നു. ശാസ്ത്രജ്ഞർ പാൻഡെമിക് സാധ്യതകളെ കുറിച്ച് നൽകിയ മുന്നറിയിപ്പുകൾ ഭരണാധികാരികൾ അവഗണിച്ചുകൊണ്ടിരുന്നു. ഇനിയെങ്കിലും മുൻഗണന നൽകേണ്ട കാര്യങ്ങളെന്തെന്ന് മനുഷ്യർ തിരിച്ചറിയുമെന്ന് പ്രതീക്ഷിക്കാം.
2. മറ്റ് ജീവജാലങ്ങളുടെ ആവാസവ്യവസ്ഥയിലേക്ക് മനുഷ്യന്റെ വികസനം പുരോഗമിച്ചപ്പോൾ, അവയുമായി സഹജീവനത്തിലായിരുന്ന വൈറസുകൾ മനുഷ്യനെ തേടി വന്നു. മനുഷ്യകുലം നിലനിൽക്കണമെന്നത് പ്രകൃതിയുടേതിനേക്കാൾ മനുഷ്യന്റെ ആവശ്യമാണ്. അതുകൊണ്ട് പ്രകൃതിയെ ചൂഷണം ചെയ്യുമ്പോൾ സൂക്ഷിക്കുക, അല്ലെങ്കിൽ ഫലം സ്വന്തം വംശനാശം (extinction) ആയിരിക്കും.
വെെറസും മനുഷ്യനും
ആധുനിക മെഡിക്കൽ സയൻസ് കൈകാര്യം ചെയ്യുന്ന വ്യക്തിയെന്ന നിലക്ക്, കോവിഡുമായി ബന്ധപ്പെട്ട എന്റെ മറ്റൊരു ആലോചന, രോഗം അതിജീവിച്ചവരിൽ വൈറസ് ഉണ്ടാക്കുന്ന മാറ്റത്തെക്കുറിച്ചാണ്. ഇതിന് ആമുഖമായി ചില വിശദീകരണങ്ങൾ ആവശ്യമാണ്.
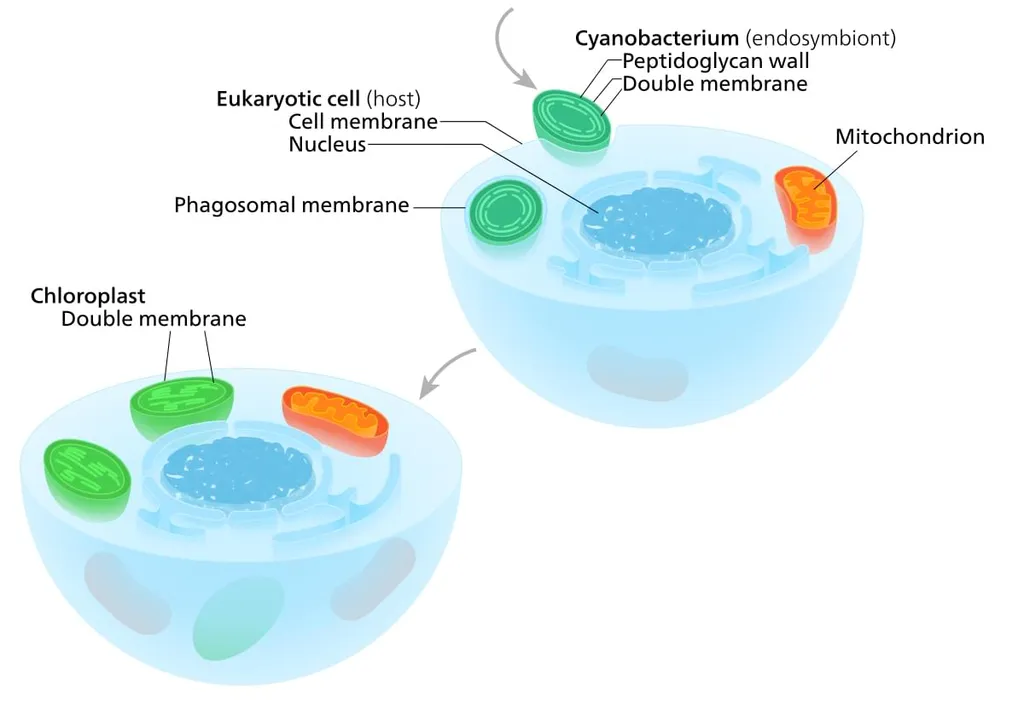
65 മില്യൺ വർഷങ്ങൾക്കുമുമ്പ് സംഭവിച്ച ഒരു ഛിന്നഗ്രഹത്തിന്റെ ഇടിയെ (asteroid impact) അതിജീവിച്ച ചുണ്ടെലിയെ പോലിരിക്കുന്ന ആദിമ കാല സസ്തനിയാണ് കിംബെറ്റോസാലിസ് (Kimbetopsalis simmonsae). സസ്തനികളുടെ പല സ്വഭാവവിശേഷങ്ങളും കിംബെറ്റോസാലിസിന് ഉണ്ടായിരുന്നെങ്കിലും ആധുനിക സസ്തനികളിൽ കാണുന്ന പ്ലാസന്റ അതിനുണ്ടായിരുന്നില്ല. പ്ലാസന്റയാണ് ഗർഭസ്ഥശിശുവിനെ ഗർഭപാത്രഭിത്തി വഴി അമ്മയുടെ ശരീരവുമായി ബന്ധിപ്പിക്കുന്നത്. തൽക്കാലം പ്ലാസന്റ അവിടെ നിൽക്കട്ടെ. സഹജീവന സിദ്ധാന്തത്തെ (Endosymbiotic theory) പറ്റി ആദ്യം പറയാം. 1910 ൽ റഷ്യൻ സസ്യശാസ്ത്രജ്ഞൻ കോൺസ്റ്റാന്റിൻ (Konstantin Mereschkowski) ആണ് ഇത് ആദ്യം കണ്ടുപിടിച്ചത്. പ്രചാരം കിട്ടിയത് 1960 കളുടെ ഒടുവിൽ അമേരിക്കൻ ബയോളജിസ്റ്റ് ലിന്നി (Lynn Margulis) ന്റെ പഠനങ്ങളിലൂടെ. 1990 കളുടെ ആരംഭത്തിലാണ് ജീവ പരിണാമത്തിലും നിലനിൽപ്പിലും സിംബയോസിസിന്അഥവാ ഭിന്നജീവികളുടെ സഹജീവനത്തിനുള്ള പ്രാധാന്യത്തെ പറ്റി മനസ്സിലാക്കുന്നത്.
_section_of_human_placenta-f329.jpg)
ഇതിന് ഏറ്റവും നല്ല ഉദാഹരണം, ജീവപരിണാമത്തിന്റെ ഏതോ ഘട്ടത്തിൽ അപരകോശത്തിലേക്ക് നുഴഞ്ഞുകയറിയ ബാക്റ്റീരിയ പിന്നീട് മൈറ്റോകോൺഡ്രിയയും ക്ലോറോപ്ലാസ്റ്റും ആയി മാറിയതാണ്. കോശങ്ങൾക്ക് ഊർജ്ജം പ്രദാനം ചെയ്യുന്നത് മൈറ്റോകോൺഡ്രിയയാണ്. പ്രകാശസംശ്ലേഷണം വഴി ഹരിതസസ്യങ്ങൾക്ക് പ്രകാശോർജത്തെ കാർബോഹൈഡ്രേറ്റുകളാക്കി മാറ്റാൻ സാധിക്കുന്നത് ക്ളോറോപ്ലാസ്റ്റുകളുടെ പ്രവർത്തനം മൂലമാണ്. അതുപോലെ തന്നെ കോടാനുകോടി ബാക്റ്റീരിയകളാണ് നമ്മുടെ കുടലിൽ ജീവിക്കുന്നത്. കുടലിലെ ഈ സൂക്ഷ്മജീവാണുക്കൾ മനുഷ്യന്റെ ആരോഗ്യത്തിന് അത്യന്താപേക്ഷിതമാണ്. ഈയടുത്ത കാലം വരെ സയൻസ് കൂടുതൽ ശ്രദ്ധ കൊടുത്തിരുന്നത് ബാക്ടീരിയയും മനുഷ്യനും തമ്മിലുള്ള സഹജീവനത്തെ കുറിച്ചുള്ള പഠനങ്ങൾക്കായിരുന്നു. വൈറസുകൾ ഈ തരത്തിലുള്ള പഠനത്തിന് വിധേയമാകുന്നത് അടുത്ത കാലത്താണ്.
ബാക്ടരീയകളിൽ നിന്ന് വ്യത്യസ്തമായി വൈറസിന് ജീവിക്കണമെങ്കിൽ ജീവനുള്ള ഒരു കോശം വേണം. ആ കോശത്തിന്റെ ജനിതക സിസ്റ്റത്തെ അധീനതയിലാക്കി, ആ കോശം വഴി അതിജീവനവും, പ്രത്യുത്പാദനവും നടത്തുക എന്നതാണ് വൈറസ് ചെയ്യുന്നത്. വൈറസ് ബാധിതമായ കോശങ്ങൾക്ക് അവയുടെ സ്വാഭാവികമായ കഴിവുകൾ നഷ്ടപ്പെടുകയോ, അതുവഴി നാശം സംഭവിക്കുയോ ചെയ്യാം. അല്ലെങ്കിൽ ആവശ്യമുള്ളതോ, അനാവശ്യമായതോ ആയ പുതിയ സ്വഭാവവിശേഷങ്ങൾ ഉടലെടുക്കാം. ഒരു ജീവിയുടെ കോശങ്ങളിൽ അന്തർലീനമായ ജനിതകസ്വഭാവങ്ങളിൽ മാറ്റം വരുത്തുക എന്നതാണ് വൈറസുകൾ അടിസ്ഥാനപരമായി ചെയ്യുന്നത്. അത് ഗുണമോ ദോഷമോ ഉണ്ടാക്കാം. വൈറൽ ഇൻഫെക്ഷനുകൾക്ക് പരിണാമപ്രക്രിയയിൽ പ്രധാന പങ്കുണ്ട്. ഓരോ വൈറൽ ഇൻഫെക്ഷനും ചെറുതോ വലുതോ ആയ ജനിതകമാറ്റങ്ങൾക്ക് കാരണമായേക്കാം, അത് പരിണാമപ്രക്രിയയിലെ പ്രകടമായ മാറ്റത്തിന് (evolutionary change) വിധേയമാവണമെങ്കിൽ ഒരുപാട് വർഷങ്ങൾ എടുക്കും. അത്തരം മാറ്റങ്ങൾ വൈറസിന്റെ നേരിട്ടുള്ള സ്വാധീനം കൊണ്ടാകാം, അല്ലെങ്കിൽ വൈറസിനെ അതിജീവിക്കാനുള്ള മനുഷ്യന്റെ ബോധപൂർവമായ ഇടപെടലുകൾ കൊണ്ടാകാം.
കോവിഡിലേക്കു വന്നാൽ, കോവിഡിനെ അതിജീവിച്ചവരിൽ വൈറസ് ഉണ്ടാക്കിയ ജനിതകവും അല്ലാത്തതുമായ മാറ്റങ്ങൾ എന്താണെന്നും അത് എത്രമാത്രം അടുത്ത തലമുറകളിലേക്ക് കൈമാറ്റം ചെയ്യപ്പെടുമെന്നുള്ളതും അവ മനുഷ്യന്റെ വികാസത്തെ എങ്ങനെ ബാധിക്കുമെന്നുള്ളതും ഒരു പക്ഷെ "പ്രകാശവർഷങ്ങൾ' ക്കപ്പുറത്തുള്ള കാര്യങ്ങളാണ്.
റിട്രോ ഗ്രൂപ്പിൽ പെടുന്ന (Retro virus) വൈറസുകളിൽ അടിസ്ഥാന ജനിതക ഘടന റൈബോ ന്യൂക്ലിക് ആസിഡ് (RNA) ആണ്. അന്യകോശത്തിൽ കടന്നാൽ റിവേർസ് ട്രാൻസ്ക്രിപ്റ്റെയ്സ് (reverse transcriptase) എന്ന എൻസൈം ഉപയോഗിച്ച് അത് റൈബോ ന്യൂക്ലിക് ആസിഡിനെ ഡൈ ഓക്സി റൈബോന്യൂക്ലിക് ആസിഡ് (DNA) ആക്കി മാറ്റുന്നു. അനന്തരം നൂക്ലിയസിലേക്ക്പ്രവേശിച്ച് ആതിഥേയരുടെ ജനറ്റിക് സിസ്റ്റത്തിന്റെ ഭാഗമായി മാറുന്നു. പ്രത്യുൽപാദനകോശങ്ങളായ ബീജവും അണ്ഡവും വഴി തലമുറകളിലേക്ക് കൈമാറപ്പെടുന്നു. 100 ദശലക്ഷം വർഷങ്ങൾക്കിപ്പുറം മനുഷ്യന്റെ ജനിതകഘടനയുടെ വലിയൊരു ഭാഗം റിട്രോ വൈറസുകളാണ്. എട്ട് ശതമാനത്തോളമെന്നായിരുന്നു ആദ്യ പഠനങ്ങളിൽ കണ്ടെത്തിയിരുന്നത്. 2016 ൽ പ്രസിദ്ധീകരിച്ച പഠനത്തിൽ 40-80 ശതമാനം മനുഷ്യജീനുകളും അധിനിവേശക്കാരായ ആദിമ വൈറസുകളുടേതാണ്.
ഇനി പ്ലാസന്റയിലേക്ക് വരാം. സിൻസിടിൻ (syncytin) എന്ന് പേരുള്ള പ്രോട്ടീനാണ് അമ്മയും ഭ്രൂണവും തമ്മിലുള്ള യഥാർത്ഥ അതിർത്തി (cellular boundary) പ്ലാസന്റയിൽ ഉണ്ടാക്കുന്നത്. സിൻസിടിന് വൈറസുണ്ടാക്കുന്ന ഇൻവി (env) എന്ന പ്രോട്ടീന്റെ അതേ ഘടനയാണ്. മനുഷ്യനിലേക്കുള്ള വളർച്ചയുടെ ആദ്യകാലത്ത് കടന്നുകൂടിയ വൈറസാണ് ഭ്രൂണത്തിന് പോഷണവും സംരക്ഷണവും നൽകുന്ന അത്യന്തം സവിശേഷമായ ഗുണങ്ങളുള്ള ‘ആധുനിക' മനുഷ്യ പ്ലാസന്റ (human placenta) യുടെ ഉൽപ്പത്തിക്ക് കാരണമായി പറയപ്പെടുന്നത്. ബീജസങ്കലനം (fertilisation) കഴിഞ്ഞ് അഞ്ചാം ദിവസമുണ്ടാകുന്ന ബ്ളാസ്റ്റോസിസ്റ്റ് (blastocyst) എന്ന ബോളിനകത്തെ 16 കോശങ്ങളുടെ കൂട്ടം പിന്നീട് വിഭജിക്കപ്പെട്ട് വ്യത്യസ്ത ഗുണങ്ങളും, വിഭിന്നഘടനകളുള്ള, തൊലി മുതൽ മസ്തിഷ്ക്കം വരെയുള്ള സിസ്റ്റങ്ങളായി അതിവേഗത്തിൽ മാറുന്നു.
മൊണ്ടാന സ്റ്റേറ്റ് യൂണിവേഴ്സിറ്റിയിലെ (Montana State University) റെയ്ജോ (Reijo Pera) യും ജോഹാന്ന (Joanna Wyoscka) യും ആണ് ആദ്യമായി ഇതിനെ കുറിച്ച് പഠിച്ച് തുടങ്ങിയത്. 2015 ൽ കണ്ടെത്തിയ തെളിവുകളനുസരിച്ച് എച്ച്.ഇ.ആർ.വി-കെ (HERV-K) എന്ന വൈറസിൽ നിന്ന് മനുഷ്യന് കിട്ടിയ ജീനുകളാണ് കോശങ്ങളുടെ ഈ അതിവേഗത്തിലുള്ള ട്രാൻസ്ഫോർമേഷന്കാരണം. ഭ്രൂണം എട്ട് കോശങ്ങൾ മാത്രമായിട്ടുള്ള സമയം മുതൽ ഈ ജീനുകൾ പ്രവർത്തനം തുടങ്ങുന്നു.
ബോധം (consciousness) എന്നത് മസ്തിഷ്കത്തിലെ ന്യൂറോണുകളുടെ പരസ്പരബന്ധിതമായ പ്രതിപ്രവർത്തനങ്ങളുടെ ഉപോൽപനമാണ്. ആർക് (Arc) എന്ന ജീനാണ് അടിസ്ഥാനപരമായ ജ്ഞാനം (basic learning) മുതൽ ധിഷണാപരമായ ഗുണങ്ങളുടെയും, സ്വത്വത്തിന്റെയും (concept of ‘self') വികാസത്തിന് കാരണമായത്. നാഡീവ്യൂഹത്തിൽ നടക്കുന്ന നിരന്തര ആശയവിനിമയങ്ങൾ, അതിനനുസരിച്ചുള്ള പുനസംഘടനകൾ, പുനർവിന്യാസങ്ങൾ എല്ലാം ആർക്കിന് വിധേയമാണ്. 400 മില്യൺ വർഷങ്ങൾക്ക് മുമ്പ് രൂപം പൂണ്ട വൈറസാണ് പരിണാമത്തിന്റെ മറ്റൊരു ഘട്ടത്തിൽ ഈ ജീൻ മനുഷ്യന് നൽകിയത്. (Cell journal, Volume 172, Issues 1-2, p275-288.e18 and p262-274.e11, 11 January 2018)
ജങ്ക് ഡി.എൻ.എ (Junk DNA) എന്നത് നിർവീര്യമായ ജനിതകവെയ്സ്റ്റ് ആയിട്ടാണ് കണക്കാക്കപ്പെട്ടിരുന്നത്. അവ അത്യന്തം പ്രവർത്തനനിരതമാണെന്നും, തലമുറകളായി മനുഷ്യനുണ്ടാകുന്ന പരിണാമത്തിന്റെ പ്രധാന ഉറവിടമാണെന്നും ഇപ്പോൾ കണ്ടെത്തിയിരിക്കുന്നു. അവയുടെ ഒരു വലിയ ശതമാനം സഹജീവന പ്രക്രിയയിൽ ഉൾപ്പെട്ടിരിക്കുന്ന (symbiotic virus) വൈറസുകളാണ്. മനുഷ്യന്റെ രോഗപ്രതിരോധ വ്യവസ്ഥ ( immune system) വളർന്നുവന്നതും വൈറസുകൾ (HERV-K, Mer 41) നൽകിയ ജനിതകസാമഗ്രികളിൽ നിന്നാണ്. അപ്പോൾ ഒരു ചോദ്യം വരും: മനുഷ്യനിൽ "മാനവിക'മായി എന്തെങ്കിലുമുണ്ടോ? ശരിക്ക് വിശകലനം ചെയ്താൽ മനുഷ്യൻ വികാസം പ്രാപിച്ച വൈറസ് ആണ്, എല്ലാ അർത്ഥത്തിലും! ▮

