കേരളത്തിൽ പകർച്ചവ്യാധികളുടെ തോത് കുറഞ്ഞതിനെതുടർന്ന് രോഗാതുരതാനിരക്ക് കുറയുകയും ആയുർദൈർഘ്യം വർധിക്കുകയും ചെയ്തെങ്കിലും ജീവിതശൈലീരോഗങ്ങളിലുണ്ടായ വർധനവ് ആളോഹരി ചികിത്സാച്ചെലവിൽ വൻ വർധനക്കിടയാക്കുന്നുവെന്ന് കേരള ശാസ്ത്രസാഹിത്യപരിഷത്തിന്റെ കേരള പഠനം 2.0.
മരണനിരക്കും കുട്ടികളുടെ പോഷകാഹാരക്കുറവും അനീമിയയും കുറഞ്ഞത് ആരോഗ്യരംഗത്തെ നേട്ടങ്ങളാണ്. അതേസമയം പൊതുജീവിതനിലവാരം ഉയർന്നതും ആയുർദൈർഘ്യം വർധിച്ചതും രണ്ടാം തലമുറപ്രശ്നങ്ങൾക്കിടയാക്കുന്നുവെന്നും ഇതാണ് ആരോഗ്യരംഗത്തെ പ്രധാന വെല്ലുവിളിയെന്നും റിപ്പോർട്ട് സൂചിപ്പിക്കുന്നു.
2004- നും 2019-നുമിടയിലുള്ള ഒന്നര ദശാബ്ദത്തിൽ കേരളീയ ജനജീവിതത്തിലുണ്ടായ മാറ്റങ്ങളാണ് രണ്ടാം കേരള പഠനത്തിലുള്ളത്.
ജീവിതശൈലീരോഗങ്ങൾ കൂടി,
ചികിത്സാച്ചെലവും
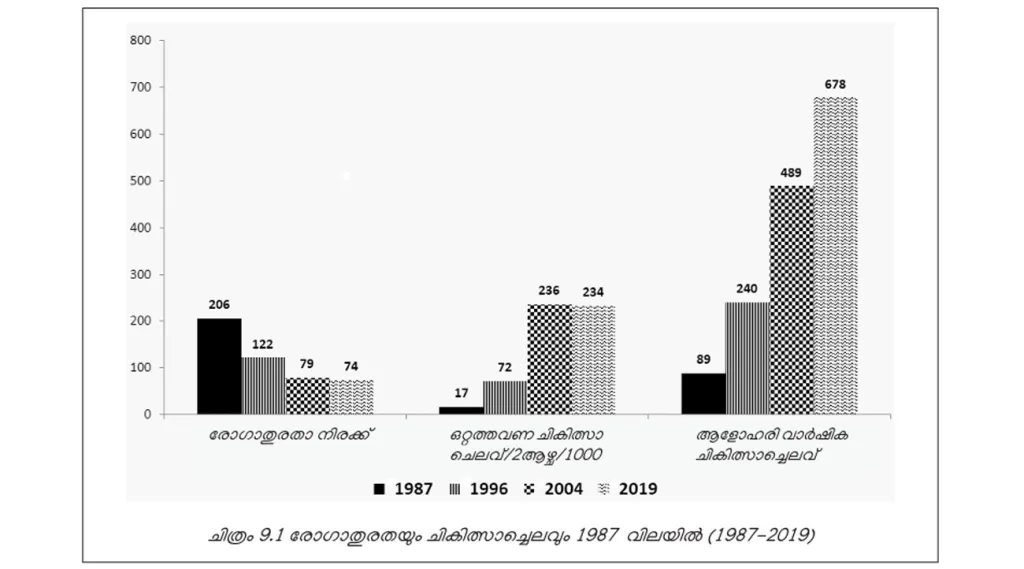
1987-ലെ വിലനിലവാരത്തിൽ നോക്കിയാൽ ഒരു തവണത്തെ ചികിത്സയ്ക്കുള്ള ചെലവ് 17 രൂപയിൽനിന്ന് 2019-ൽ 234 രൂപയായി ഉയർന്നു. ആളോഹരി വാർഷിക ചികിത്സാച്ചെലവ് 89 രൂപയിൽനിന്ന് 678 രൂപയായി കൂടി (പട്ടിക 9.1, ചിത്രം 9.1). ഒറ്റത്തവണ ചികിത്സാചെലവ് 2004-നും 2019-നുമിടയിൽ കാര്യമായ മാറ്റമില്ലാതെ നിൽക്കുന്നു. പൊതു ആരോഗ്യസുരക്ഷാസംവിധാനം മെച്ചപ്പെട്ടതുമൂലമാണിത്. മാത്രമല്ല, ഉയർന്ന ഇടത്തരം വിഭാഗക്കാർ ഇൻഷൂറൻസ് പരിരക്ഷ കൂടുതൽ ഉപയോഗിക്കുകയും ചെയ്യുന്നുണ്ട്.
എന്നാൽ, ജീവിതശൈലീരോഗങ്ങളിലെ വർധനവിനെതുടർന്ന് ആളോഹരി വാർഷിക ചികിത്സാചെലവ് കൂടി (ചിത്രം 9.1, പട്ടിക 9.2).
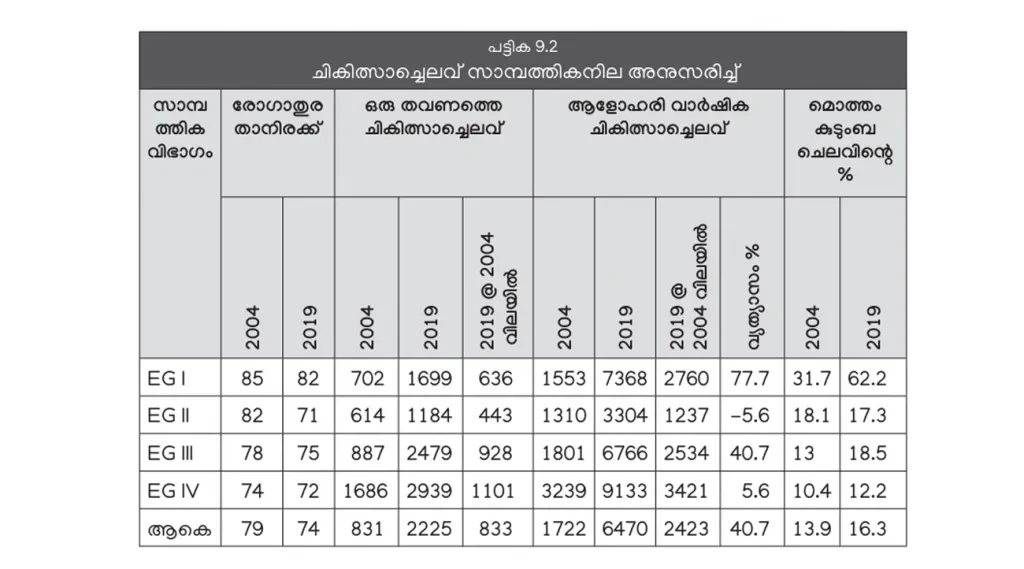
15 വർഷത്തിനിടയിൽ കുടുംബവരുമാനത്തിലും കുടുംബചെലവിലും കാര്യമായ വർധനവുണ്ടായിട്ടും കുടുംബചെലവിൽ ചികിത്സാച്ചെലവിന്റെ അനുപാതം 2004-ൽ 13.9 ശതമാനമായിരുന്നത് 2019-ൽ 16.3 ശതമാനമായി വർധിച്ചു.
കൂടുതൽ ചെലവാക്കിയിട്ടും…
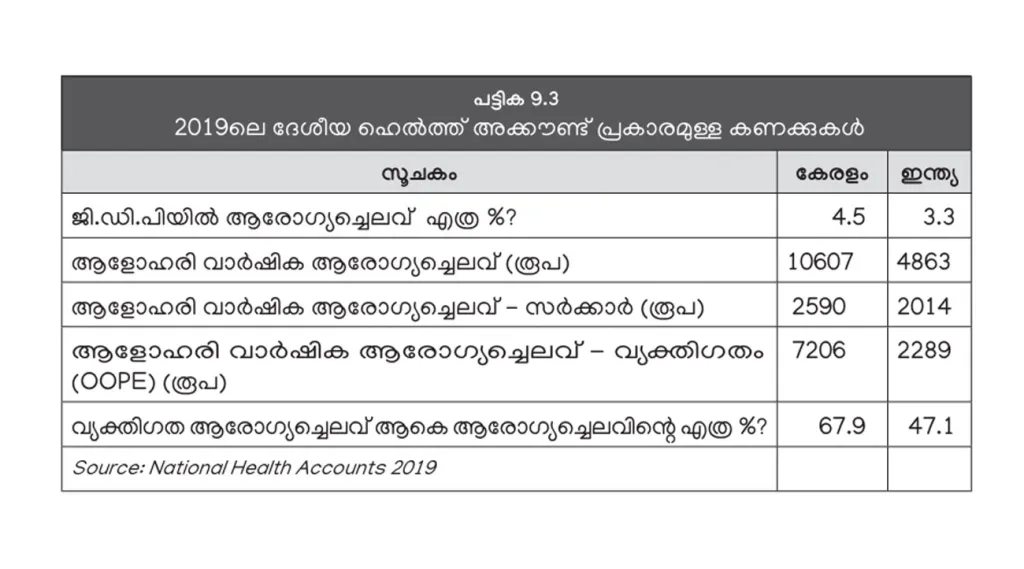
ഇന്ത്യൻ ശരാശരിയേക്കാൾ കൂടുതൽ ജി.ഡി.പിയുടെ അനുപാതമായി കേരളം ആരോഗ്യത്തിന് ചെലവാക്കുന്നുണ്ട്, യഥാക്രമം 4.5 ശതമാനം, 3.3 ശതമാനം. ആളോഹരി വാർഷിക ആരോഗ്യച്ചെലവ് കേരളത്തിൽ ഇന്ത്യൻ ശരാശരിയുടെ ഇരട്ടിയിലധികമാണ് (പട്ടിക 9.3). ആളോഹരി കണക്കിൽ ആരോഗ്യത്തിനായി സർക്കാർ ചെലവാക്കുന്നതും ഇന്ത്യൻ ശരാശരിയേക്കാൾ കൂടുതലാണ്. എങ്കിൽ പോലും ആനുപാതികമായി വ്യക്തിഗത ചെലവാണ് കൂടുതൽ. ആകെ ചെലവിന്റെ 67.9 ശതമാനമാണ് കേരളത്തിൽ വ്യക്തിഗത ആരോഗ്യ ചെലവ് എങ്കിൽ ഇന്ത്യൻ ശരാശരി 47.1 ശതമാനം മാത്രമാണ്.
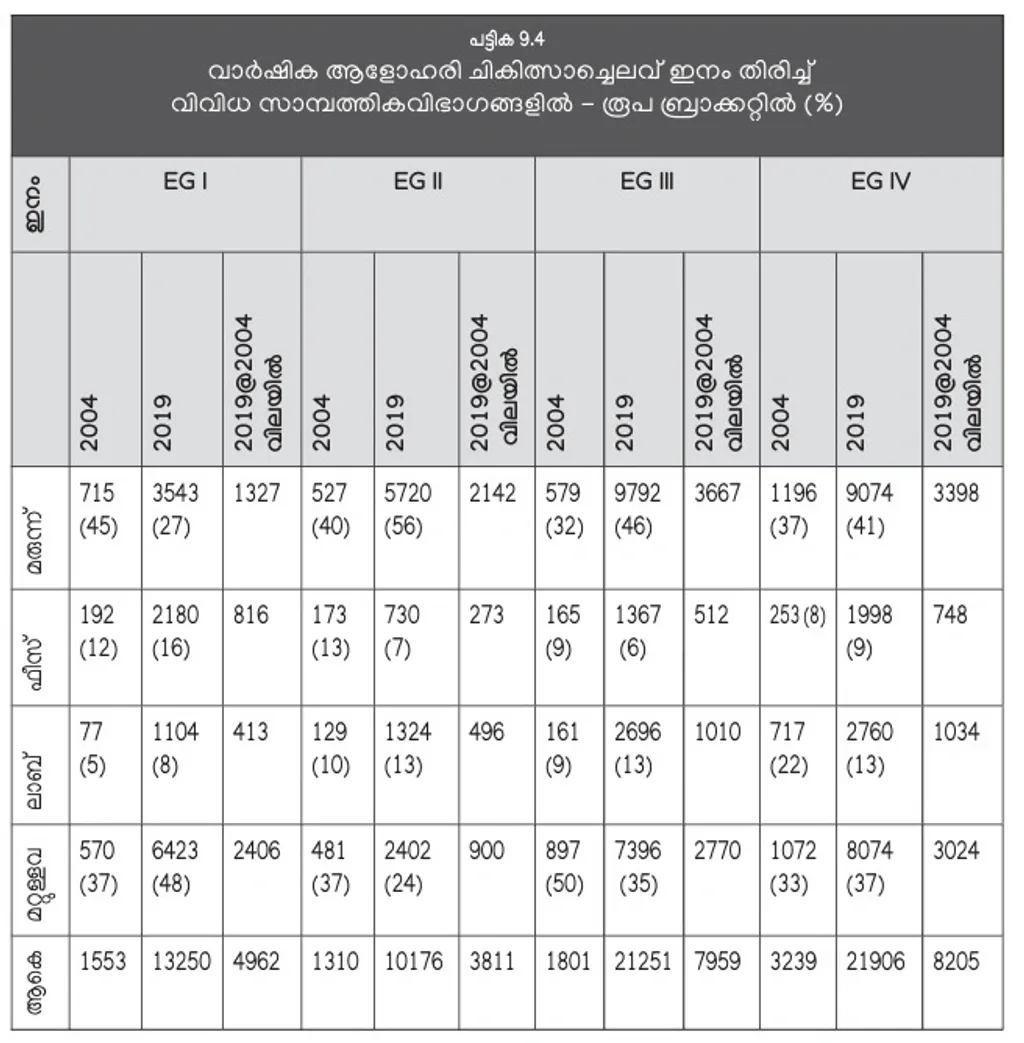
വാർഷിക ചികിത്സാചെലവിൽ മരുന്നുവിലയാണ് പ്രധാനം (പട്ടിക 9.4). പല രോഗങ്ങൾക്കും പുതിയ മരുന്നുകൾ നിലവിൽ വന്നതിനാലും അവയുടെ വില താരതമ്യേന കൂടുതലായതുകൊണ്ടും മൊത്തം ചികിത്സാചെലവ് കൂടിയിട്ടുണ്ട്. എന്നാൽ, മരുന്നുവില പിടിച്ചുനിർത്താനുള്ള കേന്ദ്രസർക്കാർ ശ്രമം വേണ്ടത്ര ഫലം കണ്ടിട്ടില്ലെന്നും റിപ്പോർട്ട് പറയുന്നു.
കേരളത്തിൽ ജീവിതിനിലവാരം മെച്ചപ്പെട്ടതിനനുസരിച്ച് ആരോഗ്യ ആവശ്യങ്ങൾ വർധിച്ചുവരുന്നുണ്ട്. അതുകൊണ്ട് മറ്റു സംസ്ഥാനങ്ങളെ അപേക്ഷിച്ച് കൂടുതൽ പണം ചെലവാക്കിയിട്ടും സർക്കാറിന് ഇക്കാര്യം മുഴുവനായി നിർവഹിക്കാനാകുന്നില്ല. ബാക്കി വരുന്നതുമുഴുവൻ വർധിച്ച വ്യക്തിഗത ചെലവായി പ്രതിഫലിക്കുന്നു. സ്വകാര്യ സംവിധാനങ്ങളെ ആശ്രയിക്കുന്നതിനാൽ സ്വാഭാവികമായി ഉയർന്ന സാമ്പത്തിക ഗ്രൂപ്പുകളിലാണ് കൂടുതൽ ചെലവ്.
സർക്കാർ മേഖലയിലും
ചെലവ് കൂടി
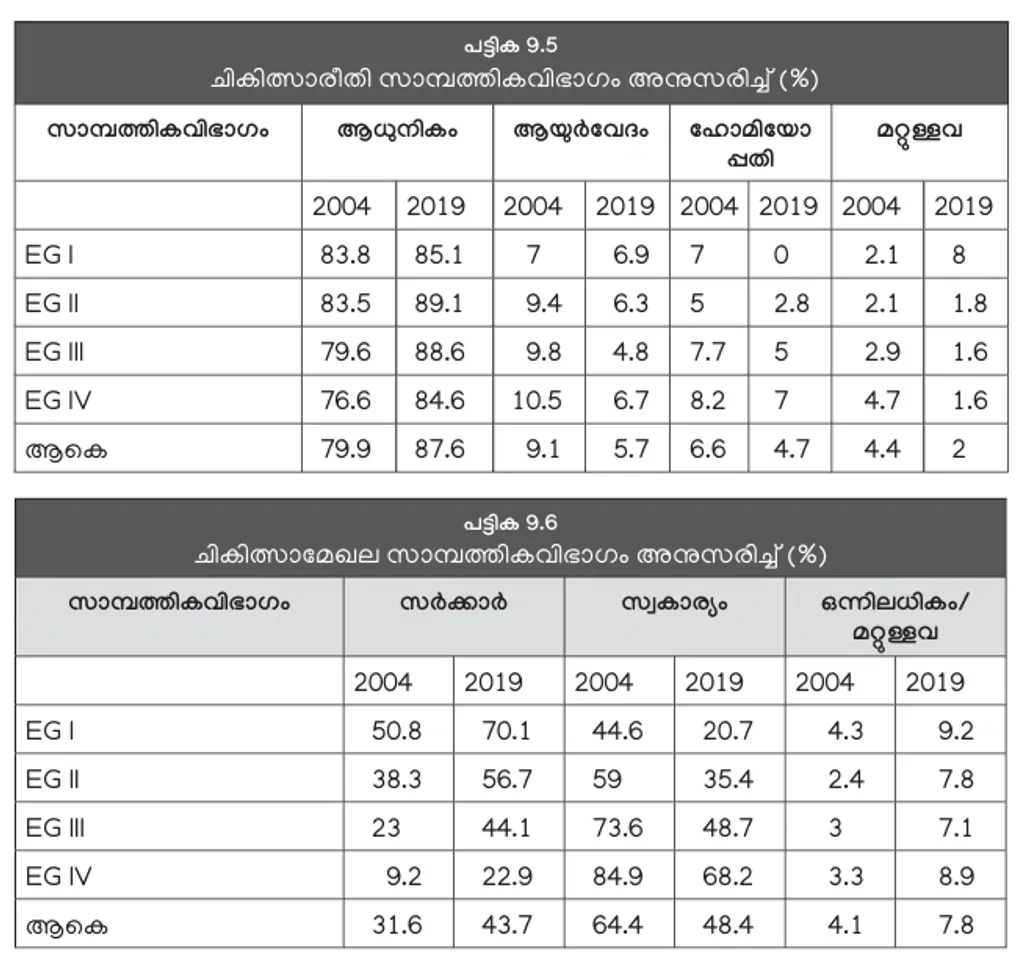
ആധുനിക വൈദ്യമാണ് ബഹുഭൂരിപക്ഷവും ഉപയോഗിക്കുന്നത്. 2004-ലെ 79.9 ശതമാനത്തിൽനിന്ന് 2019-ൽ ഇവരുടെ എണ്ണം 87.6 ശതമാനമായി. എല്ലാ സാമ്പത്തിക വിഭാഗങ്ങളിലും ആധുനിക വൈദ്യം ഉപയോഗിക്കുന്നവരുടെ എണ്ണം കൂടി (പട്ടിക 9.5). ഒന്നര പതിറ്റാണ്ടിനിടെ സർക്കാർ മേഖലയുടെ ഗുണപരമായ മാറ്റങ്ങളും റിപ്പോർട്ട് എടുത്തുകാണിക്കുന്നുണ്ട് (പട്ടിക 9.6).
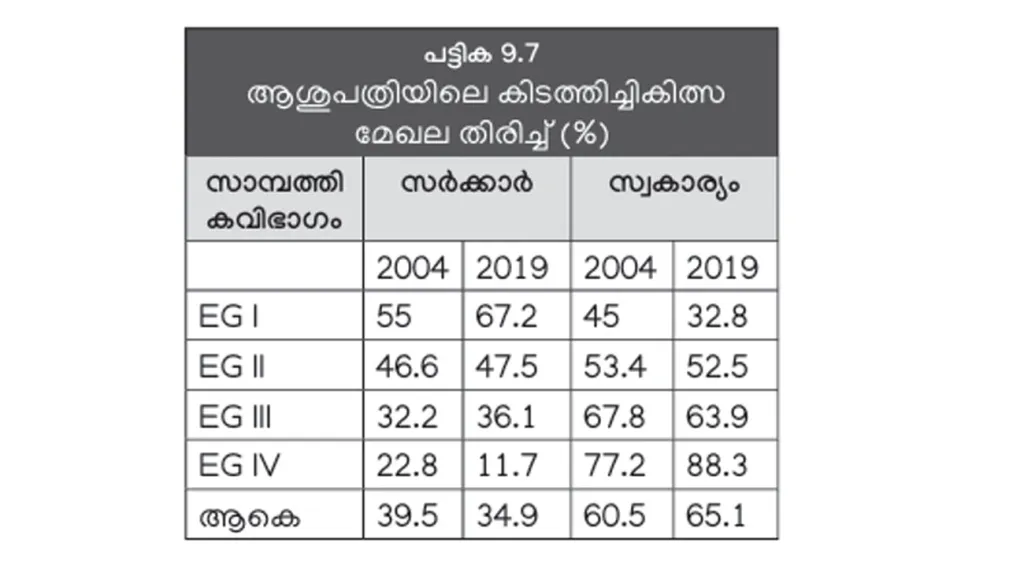
ആശുപത്രിയിൽ കിടത്തിച്ചികിത്സിക്കുന്നവരുടെ എണ്ണമെടുത്താൽ, സർക്കാർ മേഖലയിൽ നേരിയ കുറവും സ്വകാര്യമേഖലയിൽ നേരിയ വർധനവുമുണ്ടായിട്ടുണ്ട്. എന്നാൽ, താഴെ തട്ടിലുള്ള മൂന്ന് സാമ്പത്തിക വിഭാഗങ്ങളിലും സർക്കാർ മേഖലയിലുള്ള ആശുപത്രിച്ചികിത്സ കൂടി. അവരിൽ ഏറ്റവും ദരിദ്രരായവരിൽ ഗണ്യമായി ഇത് വർധിച്ചിട്ടുണ്ട്. എന്നാൽ, ഏറ്റവും സമ്പന്നവിഭാഗത്തിൽ സർക്കാർ മേഖലയിലെ ആശുപത്രി ചികിത്സ പകുതിയോളം കുറഞ്ഞു (പട്ടിക 9.7).
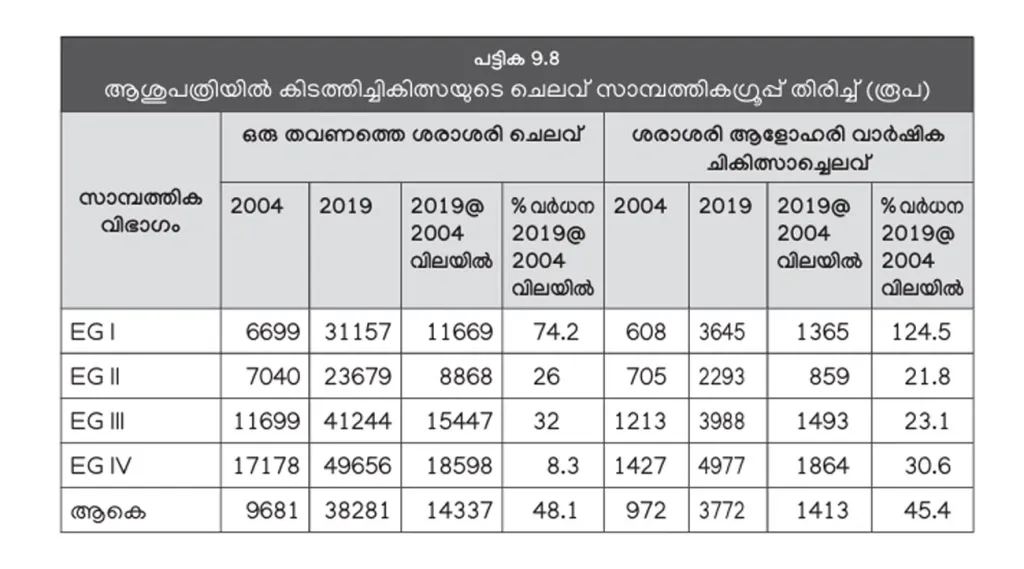
ഓരോ തവണയുള്ള ചികിത്സാചെലവും ആളോഹരി ചികിത്സാചെലവും എല്ലാ വിഭാഗങ്ങളിലും വർധിച്ചിട്ടുണ്ട് (പട്ടിക 9.8). ഒറ്റത്തവണയുള്ള ശരാശരി ചികിത്സാചെലവിൽ 48.1 ശതമാനവും ആളോഹരിയിൽ 45.4 ശതമാനവും വർധനവാണുണ്ടായത്. സർക്കാർ ആശുപത്രികളിൽ പലതരം പുതിയ ചികിത്സകൾ ലഭ്യമാക്കിയിട്ടും ചെലവ് കൂടുന്നത്, ഇനിയും പണം കണ്ടെത്തേണ്ടതിന്റെ ആവശ്യകതയാണ് കാണിക്കുന്നതെന്ന് റിപ്പോർട്ട് പറയുന്നു.
സർക്കാർ ആശുപത്രികളിൽ
പോകുന്നവരുടെ എണ്ണം കൂടി
ഗുരുതര രോഗം വന്നാൽ സർക്കാർ ആശുപതിയിൽ പോകുന്നവരുടെ എണ്ണം 15 വർഷത്തിനിടെ കൂടിയിട്ടുണ്ട് (പട്ടിക 9.9). 2004-ല സർക്കാർ ആശുപത്രിയിൽ പോയിരുന്നത് 47.4 ശതമാനമായിരുന്നുവെങ്കിൽ 2019-ൽ 61.1 ശതമാനമായി. ഏറ്റവും ഉയർന്ന സാമ്പത്തിക ഗ്രൂപ്പിൽ പോലും ഇവരുടെ എണ്ണം 17.2 ശതമാനത്തിൽനിന്ന് 45.9 ശതമാനമായി വർധിച്ചു. സ്വകാര്യമേഖലയിലെ ചികിത്സാച്ചെലവ് താങ്ങാനാവുന്നതിലപ്പുറമായിരിക്കുന്നു എന്നതിന്റെ തെളിവാണിതെന്ന് റിപ്പോർട്ട് പറയുന്നു.
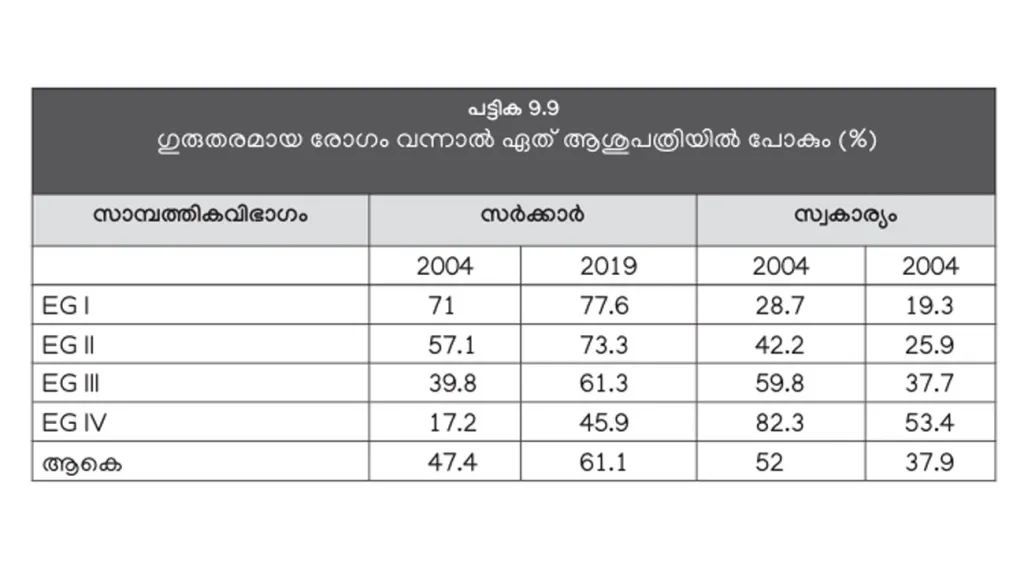
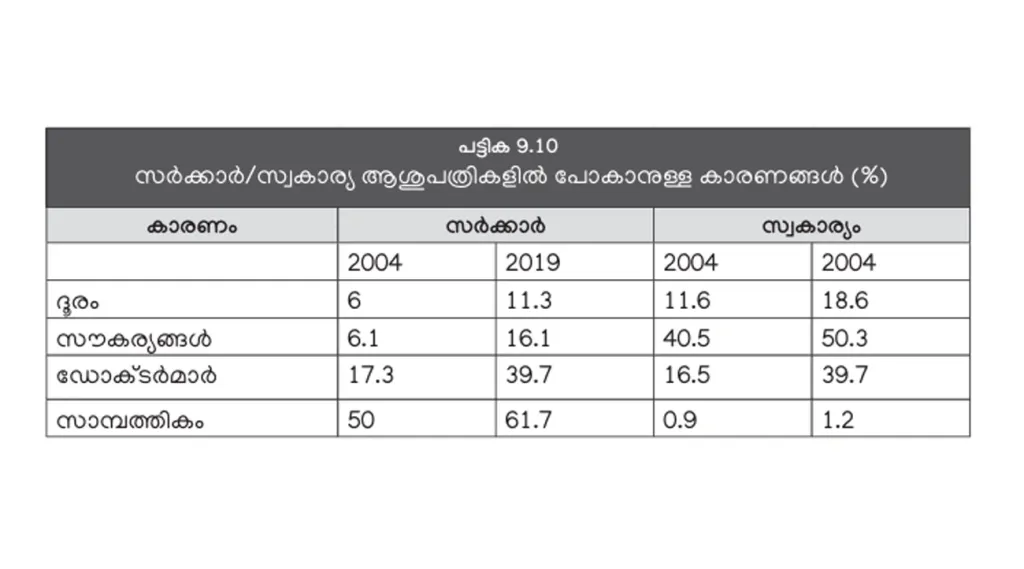
ഗുരുതര രോഗങ്ങളുടെ ചികിത്സയ്ക്ക് സർക്കാർ ആശുപത്രികൾ തെരഞ്ഞെടുക്കുന്നതിന്റെ പ്രധാന കാരണം ചികിത്സാച്ചെലവു തന്നെയാണ് (പട്ടിക 9.10). ഇത് 2004-നേക്കാൾ കൂടിയിട്ടുമുണ്ട്. സ്വകാര്യ ആശുപത്രികൾ തെരഞ്ഞെടുക്കുന്നത്, അവിടെയുള്ള സൗകര്യങ്ങൾ മൂലമാണ്. നല്ല ഡോക്ടർമാർ മൂലം എന്ന കാരണം പറയുന്നത്, സർക്കാർ- സ്വകാര്യ മേഖലകളിൽ തുല്യമായ തോതിലാണ്.
ജീവിതശൈലീരോഗങ്ങളെക്കുറിച്ച്
വേണ്ടത്ര അറിവില്ലാത്ത മലയാളി
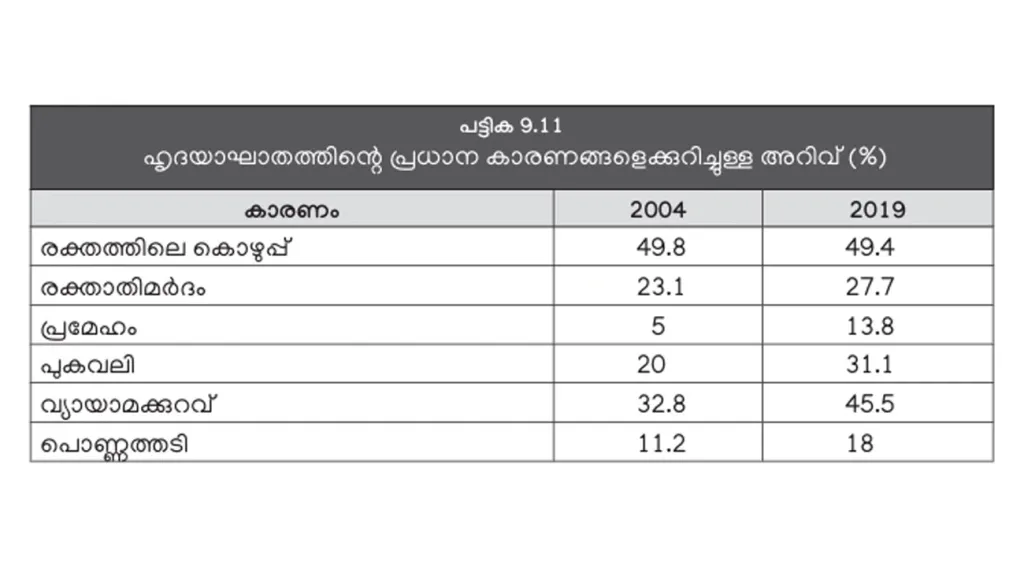
വർധിച്ചുവരുന്ന ജീവിതശൈലീരോഗങ്ങളെക്കുറിച്ച് മലയാളികൾ വേണ്ടത്ര ബോധവാന്മാരാണോ? സർവേയിൽ ഉൾപ്പെട്ട പകുതിയോളം പേർ, ഹൃദയാഘാതത്തിന്റെ കാരണങ്ങളിൽ ഒന്നായി രക്തത്തിലെ കൊഴുപ്പ് തെരഞ്ഞെടുക്കുന്നുണ്ട് (പട്ടിക 9.11). എന്നാൽ, ഇപ്പോഴും പകുതിയിൽ കുറവ് പേർ മാത്രമേ മറ്റു കാരണങ്ങളെക്കുറിച്ച് മനസ്സിലാക്കിയിട്ടുള്ളൂ. നാലിലൊന്ന് പേർ മാത്രമാണ് രക്താതിമർദ്ദം ഹൃദയാഘാതത്തിനുള്ള ഒരു കാരണമായി കരുതുന്നത്. വളരെ പ്രധാനപ്പെട്ട കാരണം പ്രമേഹമാണ് എന്ന അറിവ് 2004-ൽ 5 ശതമാനം പേർക്കാണുണ്ടായിരുന്നത് എങ്കിൽ ഇപ്പോൾ 13.8 ശതമാനമായി വർധിച്ചിട്ടുണ്ട്. പുകവലി, ശാരീരിക അധ്വാനത്തിന്റെ കുറവ്, അമിതഭാരം എന്നിവ കാരണങ്ങളായി കാണുന്നവരുടെ തോത് ചെറിയ രീതിയിൽ വർധിച്ചു.
ജീവിതശൈലീരോഗങ്ങളെക്കുറിച്ചുള്ള യഥാർഥ അറിവ് ജനങ്ങളിലേക്ക് എത്തിക്കുന്നതിൽ പൊതുജനാരോഗ്യസംവിധാനങ്ങൾ വേണ്ടത്ര വിജയിച്ചിട്ടില്ല എന്ന് റിപ്പോർട്ട് സൂചിപ്പിക്കുന്നു. ഈ വിടവിലാണ്, സോഷ്യൽ മീഡിയ വഴി തെറ്റായ വിവരങ്ങൾ പ്രചരിക്കുന്നത്.
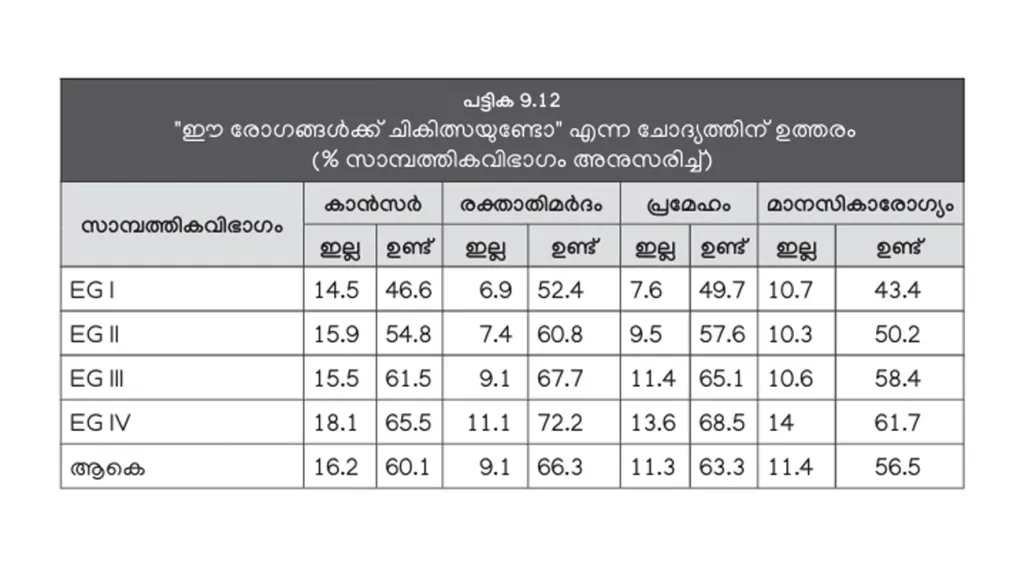
വൃക്കമാന്ദ്യം, കരൾ മാന്ദ്യം, ഹൃദയാഘാതം, മസ്തിഷ്കാഘാതം എന്നീ ഗുരുതര പ്രശ്നങ്ങൾക്കുള്ള കാരണങ്ങളിൽ പ്രധാനമാണ് പ്രമേഹവും രക്താതിമർദ്ദവും. ഇവ രണ്ടുമുളളവർ സ്ഥിരമായ ചികിത്സിക്കേണ്ടതാണ്. എന്നാൽ, മൂന്നിൽ രണ്ടുപേർക്കുമാത്രമേ ഇവയ്ക്ക് ചികിത്സയുള്ളതായി അറിയൂ. ഡയാലിസിസും വൃക്ക മാറ്റിവെക്കലും ഇത്ര കൂടാനുള്ള കാരണങ്ങളിൽ ഒന്ന് ഈ അറിവില്ലായ്മയാണ്.
കാൻസറിന് ചികിത്സയുണ്ടെന്ന് 60 ശതമാനം പേരും മാനസികരോഗങ്ങൾ ചികിത്സിക്കേണ്ടതാണ് എന്ന് 56.5 ശതമാനം പേരും മാത്രമേ ഇപ്പോഴും വിശ്വസിക്കുന്നുള്ളൂ (പട്ടിക 9.12).
കാൻസറിനുള്ള പ്രധാന കാരണം പുകയിലലാണ് എന്ന് ഉത്തരം നൽകിയവർ 46.4 ശതമാനമാണ്. നാലിലൊന്നുപേർ ഭക്ഷണം എന്നാണ് പറഞ്ഞത്. സോഷ്യൽ മീഡിയയിലെ പ്രകൃതിജീവന പ്രചാരണങ്ങൾ ഇത്തരം അറിവുകളെ സ്വാധീനിക്കുന്നുണ്ട് (പട്ടിക 9.13).
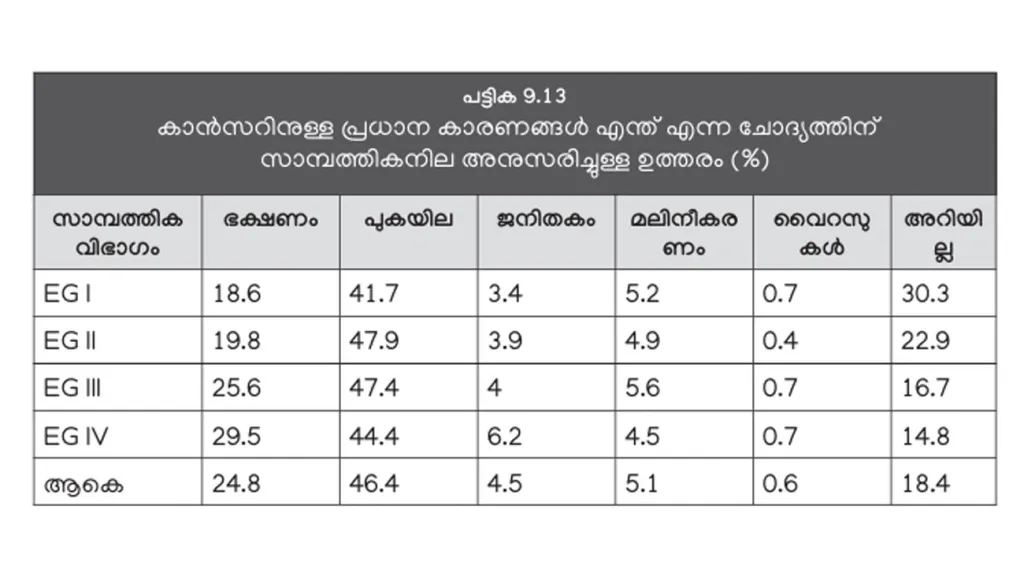
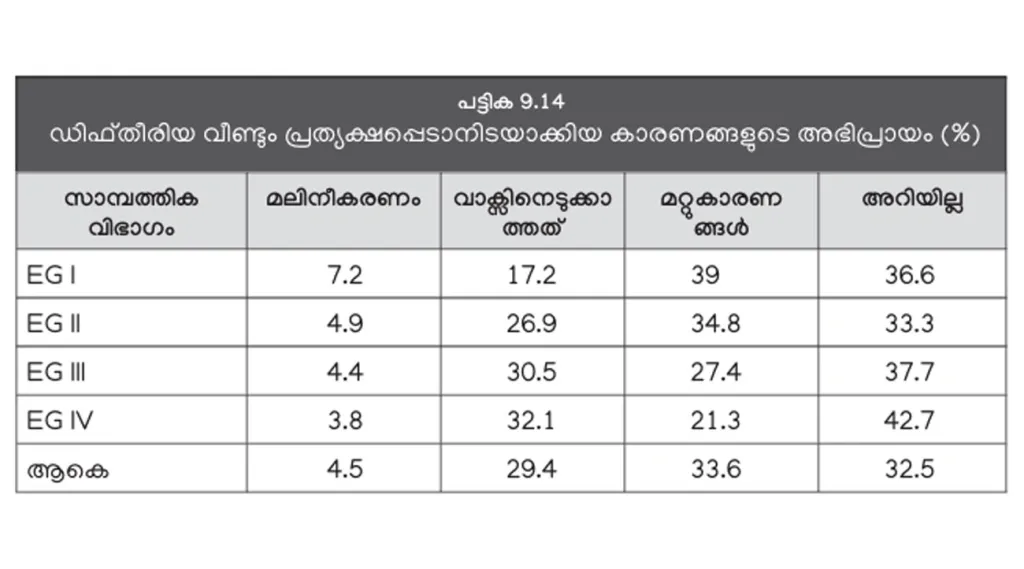
ഡിഫ്തീരിയ തിരിച്ചുവരാനുള്ള കാരണം വാക്സിൻ എടുക്കാത്തതാണ് എന്ന് പറഞ്ഞത് 29.4 ശതമാനം മാത്രമാണ്. സാമ്പത്തിക സ്ഥിതി അനുസരിച്ച് ഈ അഭിപ്രായം പറഞ്ഞവരുടെ തോതിലും വ്യത്യാസമുണ്ട് (പട്ടിക 9.14).
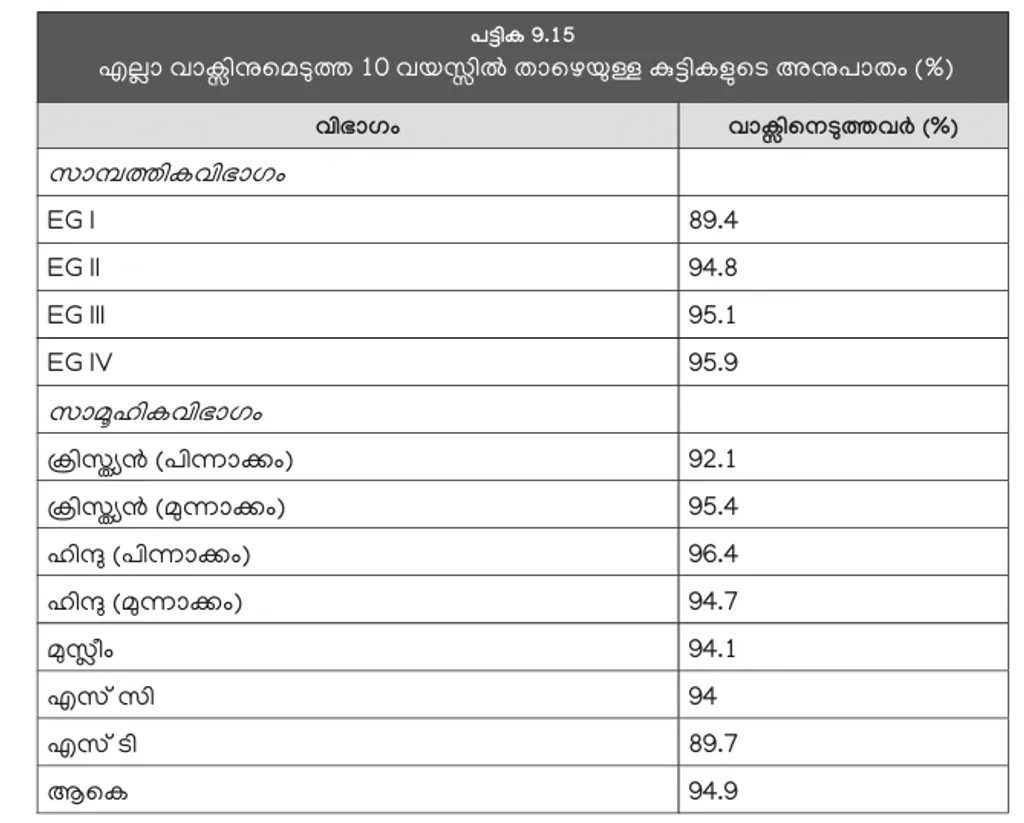
കുട്ടികൾക്ക് വാക്സിൻ എടുക്കുന്നവരാണ് കൂടുതലും (പട്ടിക 9.15). അതിദരിദ്രർ (89.4 ശതമാനം), പട്ടികവർഗം (89.7 ശതമാനം) എന്നിവരിൽ മാത്രമാണ് ഇതിൽ നേരിയ കുറവുള്ളത്.
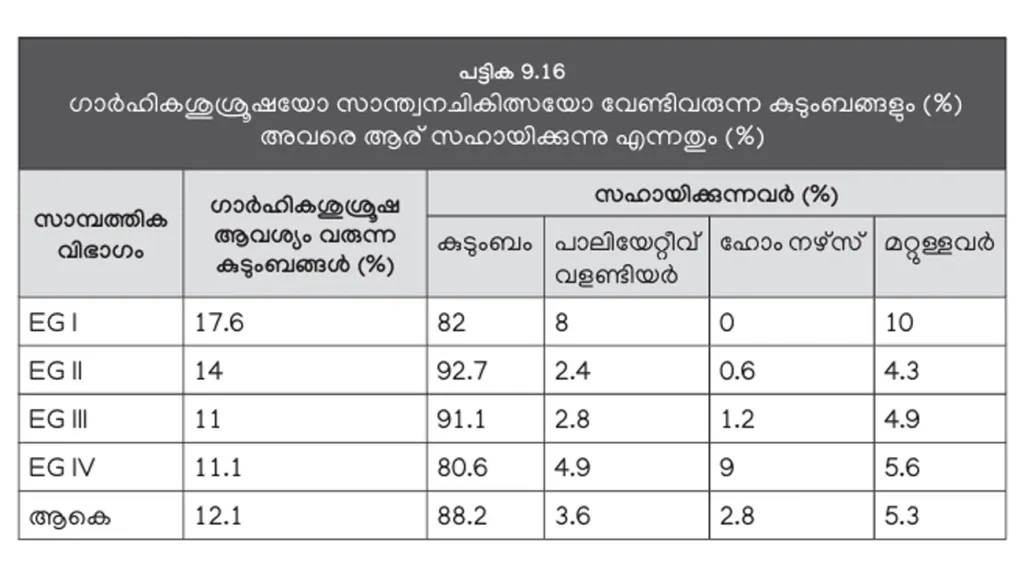
12 ശതമാനം വീടുകൾക്കാവശ്യമുണ്ട്,
ഗാർഹിക ചികിത്സ
ആകെ 12.1 ശതമാനം വീടുകളിലാണ് ഗാർഹിക ശുശ്രൂഷയോ സാന്ത്വന ചികിത്സയോ ആവശ്യമുള്ളത് (പട്ടിക 9.16). ഇവരിൽ അതി ദരിദ്രവിഭാഗമാണ് കൂടുതൽ. ഉയർന്ന ഇടത്തരക്കാരിൽ 9 ശതമാനം പേർ ഹോം നഴ്സിന്റെ സേവനം ഉപയോഗിക്കുന്നു. സംസ്ഥാനത്തെ 12 ശതമാനം വീടുകളിൽ ഗാർഹിക ചികിത്സ ആവശ്യമുണ്ട്. ഇപ്പോൾ ഈ ഭാഗം പ്രത്യേകിച്ച് വീടുകളിലെ സ്ത്രീകൾക്കുമേലാണുള്ളത്. ഇതുമൂലം അവർക്ക് ജോലിക്കുപോകാൻ പോലുമാകുന്നില്ല. ഹോം നഴ്സിനെ വെക്കാൻ സാമ്പത്തിക പരിമിതി അനുവദിക്കുന്നുമില്ല. അതിനാൽ, പരിശീലനം ലഭിച്ച വലിയൊരു ഗ്രൂപ്പിന്റെ ആവശ്യമുണ്ടെന്ന് റിപ്പോർട്ട് പറയുന്നു. ഇപ്പോൾ ഹോം നഴ്സുമാരുടെ എണ്ണം വളരെ കുറവാണ്, മാത്രമല്ല, അവരിൽ പലരും വേണ്ടത്ര ശാസ്ത്രീയ പരിശീലനം ലഭിക്കാത്തവരുമാണ്.
ആശ വർക്കർ സ്കീം കൂടുതൽ സ്കില്ലുകൾ നൽകി ഇന്നുള്ളതിൽനിന്ന് മാറ്റിയെടുക്കുകയാണ് ഇതിനുള്ള പരിഹാരമെന്ന് റിപ്പോർട്ട് പറയുന്നു. കൂടുതൽ മെച്ചപ്പെട്ട വേതനം നൽകുന്ന, കൂടുതൽ ഹോം കെയർ നൽകാൻ കഴിവുള്ളവരായ ഒരു അനുബന്ധസേനയ്ക്ക് ആരോഗ്യമേഖലയിൽ ഒരിടമുണ്ടെന്നും പരിഷത്ത് കേരള പഠനം 2.0 വ്യക്തമാക്കുന്നു.
READ ALSO: കേരള ജനസംഖ്യ
അതിവേഗം വാർധക്യത്തിലേക്ക്- പരിഷത്ത് കേരള പഠനം 2.0
സംസ്ഥാന സർക്കാർ ജോലിയിൽ
ഹിന്ദു മുന്നാക്കക്കാർക്ക് ഉയർന്ന പ്രാതിനിധ്യം- പരിഷത്ത് പഠനം
ഇടത്തരക്കാരുടേതാകുന്ന കേരളം, കടത്തിലാക്കുന്ന വിവാഹവും
ചികിത്സാച്ചെലവും:
പരിഷത്ത് കേരള പഠനം 2.0
വീട്ടമ്മമാർ കുറയുന്നു,
വിദ്യാർത്ഥികൾ കൂടുന്നു;
വിവാഹം പ്രാഥമിക ലക്ഷ്യമായ
പെൺകുട്ടികൾ 7.7% മാത്രം;
പരിഷത്ത് കേരള പഠനം 2.0